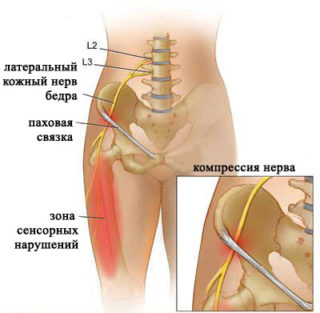
Синдром Рота-Бернгардта – патология, возникающая при сдавливании нерва, который расположен в области паха или передней подвздошной кости. Чаще всего с болезнью сталкиваются мужчины старше 50 лет. Иногда патологию диагностируют у молодых женщин во время 3 триместра беременности, это связано с изменением угла наклона тазовых костей и увеличением поясничного лордоза.
Причины развития синдрома
Развитию патологии могут благоприятствовать анатомические особенности тела. Нерв сдавливается при наклонах вперед или при движении нижними конечностями. Кроме этого, в качестве основных причин болезни Рота на ноге выделяют: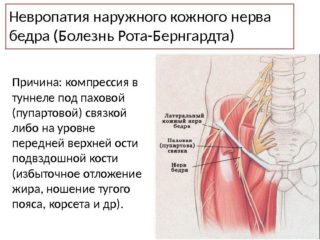
- лишний вес, при котором проблемной зоной является область бедер и живота;
- злокачественные или доброкачественные новообразования;
- гематомы в области брюшины;
- нарушения метаболизма;
- образование спаек на внутренних органах;
- воспалительные процессы и операции в брюшной полости;
- спинномозговая анестезия;
- патологии позвоночника;
- малоподвижный образ жизни и сидячая работа;
- авитаминоз;
- систематическое переохлаждение организма;
- осложнения других заболеваний: ревматизма, атеросклероза сосудов нижних конечностей, менингита, сахарного диабета, брюшного тифа, малярии.
Одной из самых распространенных причин развития болезни Рота-Бернгардта является ношение корсетов, провоцирующих сдавливание нижней части тела, и неправильно подобранное нижнее белье: слишком тесное и узкое. В первую очередь именно на такие детали врач обратит внимание при жалобах пациента.
Симптомы болезни Рота
 Пациент не сразу замечает какие-либо патологические изменения в своем организме, потому что болезни Рота свойственно медленное и постепенное развитие. Чаще всего очаг заболевания располагается с одной стороны. Реже встречаются случаи двухстороннего развития синдрома.
Пациент не сразу замечает какие-либо патологические изменения в своем организме, потому что болезни Рота свойственно медленное и постепенное развитие. Чаще всего очаг заболевания располагается с одной стороны. Реже встречаются случаи двухстороннего развития синдрома.
Явными признаками заболевания служат:
- возникновение ощущения жжения в районе бедра;
- присутствие чувства «бегающих мурашек» по коже нижних конечностей;
- появление онемения и покалывания в ногах;
- периодическая потеря чувствительности в области бедра и ноги;
- возникновение боли при ходьбе приводит к развитию сильной хромоты.
Болезненные ощущения со временем усиливаются, становятся постоянными и нестерпимыми. Дискомфорт возникает при любом легком прикосновении к пораженному участку. Даже трение одежды в этой области вызывает неприятные ощущения. В преобладающем большинстве случаев пациенты ощущают сильную боль при пальпации нервного ствола.
К какому врачу обратиться для диагностики и лечения
На тревожные симптомы нельзя не обращать внимания. Парестетическая мералгия Бернгардта-Рота – заболевание излечимое. Важно только не затягивать с визитом к врачу и своевременно приступить к лечению, иначе кроме неприятных болезненных ощущений, она может спровоцировать возникновение постоянной сильной хромоты.
При появлении дискомфорта в области бедра стоит посетить невролога. После визуального осмотра пациента специалист назначит рентгенографию, МРТ, УЗИ, электронейромиографию или другой инструментальный метод обследования.
Лечение болезни Рота
В зависимости от степени тяжести заболевания и симптомов лечение болезни Рота проводится консервативными или оперативными методами. Способы терапии подбираются индивидуально для каждого пациента, исходя из особенностей его организма и специфики развития патологии.
Прежде всего необходимо устранить факторы, провоцирующие сдавливание латерального бедренного нерва. С этой целью пациентам рекомендуется:
- отказаться от тесного узкого белья и одежды;
- не носить корсеты и тугие ремни;
- использовать специальный разгрузочный корсет;
- приложить усилия к снижению веса.
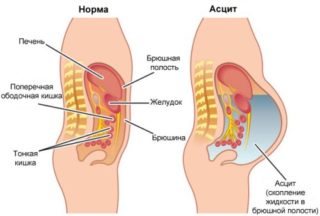 При наличии асцита целесообразно провести пункцию, чтобы удалить жидкость из брюшной полости. При появлении злокачественных новообразований или забрюшинных гематом проводится их удаление.
При наличии асцита целесообразно провести пункцию, чтобы удалить жидкость из брюшной полости. При появлении злокачественных новообразований или забрюшинных гематом проводится их удаление.
Если приступить к лечению на начальной стадии заболевания, полное выздоровление наступит уже через 2-3 недели. После курса терапии у пациента начинается длительный период ремиссии: болезнь не потревожит его на протяжении нескольких лет.
Медикаментозная терапия
Чтобы купировать воспалительный процесс и снизить болевые ощущения используются нестероидные противовоспалительные препараты:
- Ибупрофен;
- Вольтарен;
- Кетопрофен;
- Диклофенак;
- Индометацин.
В некоторых случаях, чтобы снять боль, могут быть назначены внутримышечные или внутривенные инъекции Трамадола. Широко применяются средства, действие которых направлено на улучшение микроциркуляции крови.
Назначать применение медикаментов должен лечащий врач. Перед использованием нужно внимательно изучить инструкцию и убедиться в отсутствии противопоказаний.
Продолжительное употребление лекарств может спровоцировать язву желудка, 12-перстной кишки, артериальную гипертензию и повысить риск тромбообразования.
Хирургическое лечение
При отсутствии положительного результата от медикаментозной терапии и сохранении болевого синдрома назначается оперативное лечение. Хирургическое вмешательство проводится в районе паховой связки. Направлено на освобождение защемленного нерва.
Физиотерапия
Исключив все возможные противопоказания, невролог может назначить следующие физиопроцедуры:

- лечебные обертывания;
- сероводородные и радоновые ванны;
- грязетерапию;
- моксотерапию;
- процедуры гидромассажа;
- аквааэробику;
- электрофорез с новокаином и витаминами;
- магнито-лазерную терапию;
- динамические токи;
- УВЧ-терапию;
- иглорефлексотерапию;
- внутритканевую электростимуляцию.
Каждая из вышеперечисленных процедур купирует воспалительные процессы, снимает боль и способствует улучшению кровоснабжения нерва и восстановлению передачи нервных импульсов. Часть манипуляций направлена на стабилизацию венозного оттока, устранение спазмов и вызываемой ими боли.
Лечебная физкультура
Сидячий и малоподвижный образ жизни – одна из распространенных причин развития болезни Рота. Для лечения и профилактики заболевания специалисты рекомендуют систематически выполнять курс несложной гимнастики.
При парестетической мералгии назначается следующий комплекс упражнений:
- Сесть на пол, ноги согнуть в коленях. Разгибая конечности, медленно скользить по полу пятками. Выполнять 2 подхода по 5-6 раз.
- Лечь на живот, руки сложить на пояснице. Медленно поднять голову и плечи и удерживать их в таком положении в течение нескольких секунд. Выполнять 2 подхода по 3 раза.
- Встать на ноги, держа руки на поясе. Плавно развести нижние конечности в стороны, не отрывая стоп от пола. Выполнять 2 подхода по 4 раза.
- Лежа на животе, руки соединить на ягодицах. Поочередно приподнимать ноги, не сгибая их в коленях. Выполнять упражнение по 6 раз каждой ногой.
- Лежа на здоровом боку, положить под голову согнутую в локте руку. Осторожно и плавно двигать больной конечностью вверх и вниз.
Гимнастика направлена на улучшение питания нерва, нормализацию кровообращения и облегчение состояния пациентов.
Лечебная физкультура позволяет укрепить мышцы ног и бедер, сохранить их эластичность и подвижность суставов.
Народные средства
Лечение парестетической мералгии может проводиться с помощью методов нетрадиционной медицины. Самыми популярными рецептами являются:
- компрессы из листьев комнатной герани;
- употребление отвара из коры белой вербы или настоя перечной мяты;
- периодическое использование теплых ванн с отваром мяты, ромашки или шалфея;
- применение растирок из чесночного масла с добавлением эфирных масел;
- мазь из почек сирени.
Народные средства должны использоваться в комплексе с консервативным лечением. Перед применением трав нужно убедиться в отсутствии противопоказаний.
Профилактика
В качестве профилактики возникновения и рецидива мералгии пациентам рекомендуют:
- поддерживать нормальную массу тела;
- не носить тесную одежду и белье;
- ограничить физические нагрузки на поясницу;
- не переохлаждаться;
- использовать разгрузочный корсет.
Важно вести подвижный активный образ жизни, заниматься гимнастикой, плаванием, чаще гулять на свежем воздухе и кататься на велосипеде. Эти мероприятия способствуют укреплению мышц и всего организма в целом.
При своевременном лечении существует высокая вероятность полного выздоровления. В запущенных случаях патология не только осложняет жизнь пациента болевыми ощущениями, но и приводит к перемежающейся хромоте и трофическим язвам.