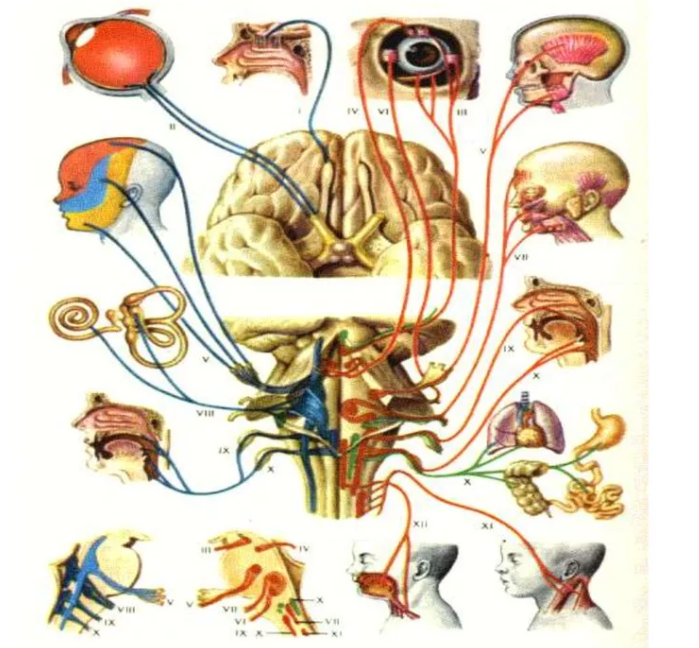
Мигрень – это чаще всего одностороннее неврологическое заболевание, которым могут страдать как взрослые, так и дети. Мигренозная боль мучительная и интенсивная, она способна на несколько дней выбить человека из привычного графика. Требуется постоянный прием лекарств и отдых на момент приступа, но лучше пройти обследование и установить причину частых головных болей.
- Проявления мигрени, стадии, особенности
- Симптомы мигрени у женщин
- У мужчин
- У детей и подростков
- Разновидности мигрени
- Эпизодическая
- Хроническая пароксизмальная
- Базилярная
- Гемиплегическая
- Рефрактерная
- Шейная
- Абдоминальная
- Обезглавленная мигрень
- Офтальмоплегическая
- Ретинальная
- Причины развития заболевания
- Физиологические факторы
- Наследственность
- Факторы окружающей среды
- Пищевые факторы
- Диагностика мигрени
- Методы лечения
- Таблетки
- Санаторно-курортное лечение
- Народные средства
- Профилактика
Проявления мигрени, стадии, особенности

Приступам мигрени больше подвержены женщины (25%), чем мужчины (10%). Дебют заболевания приходится на возраст от 35 до 40 лет. Чтобы распознать у себя данную проблему, необходимо знать симптомы:
- пульсирующая одностороння боль;
- светобоязнь во время приступа – человек старается закрыть шторами окна, чтобы солнечные лучи его не беспокоили;
- непереносимость звуков в активную фазу приступа;
- тошнота или рвота;
- усиление болевых ощущений при движении;
- вялое, разбитое состояние после окончания приступа.
У 20% людей, страдающих мигренью, незадолго до начала приступа появляется аура. Это состояние, при котором перед глазами мерцают точки, линии, могут выпадать целые участки зрения.
Для сравнения: головная боль напряжения всегда двусторонняя, не усиливается при движении, быстро проходит после приема обезболивающих.
 Приступ можно разделить условно на 4 фазы:
Приступ можно разделить условно на 4 фазы:
- Продромальная, которая начинается примерно за 2 дня до начала приступа. На физическом уровне проявляется вялостью, или наоборот, повышенной активностью, отеками, мышечными спазмами, нарушением работы кишечника, может усилиться аппетит или жажда.
- Аура – за 5 – 60 минут до начала приступа.
- Фаза головной боли, которая может переходить из одной половины черепа в другую или локализоваться в глазницах, лбу или висках.
- Постдромальная фаза. Приступ идет на спад, но человек может еще сутки ощущать вялость или наоборот, эйфорию.
В среднем приступы могут длиться от 4 часов до 3 суток.
Нужно обратиться к врачу, если боль возникла после физической нагрузки или является следствием травмы. Опасные симптомы – двоение в глазах, частичная или полная потеря зрения, судороги, спутанность сознания.
Симптомы мигрени у женщин
В репродуктивный период мигрень считается женской болезнью, встречается в три раза чаще, чем у мужчин. Это связано с гормональными колебаниями. Приступы обычно начинаются в промежутке 2 дня до и 3 дня после начала менструации.
Мигрень может дебютировать с началом беременности, во время лактации или с наступлением менопаузы. Фактором риска является прием контрацептивов, а также заместительная гормональная терапия.
Датские ученые провели исследование и выяснили, что при мигрени с аурой у женщин чаще происходили инсульты, тромбозы, фибромиалгии, эпилептические припадки, заболевания щитовидки, нарушения в работе опорно-двигательного аппарата. У мужчин подобные совпадения выявлены не были.
У мужчин
По данным исследований у мужчин приступы мигрени связаны с колебаниями гормонов эстроген/тестостерон. В спокойную фазу при отсутствии приступа в крови отмечался высокий уровень эстрогена, за сутки до наступления приступа уровень тестостерона начинал расти.
Периодичность приступов и их количество за определенный промежуток времени у мужчин также меньше. Чаще распространена эпизодическая форма.
У детей и подростков

У детей мигрень может дебютировать в возрасте до 3 лет. Считается, что колики являются детским видом мигрени, при этом болит вовсе не живот, а голова.
В возрасте 10 – 12 лет приступы чаще встречаются у мальчиков, так как происходит постепенное развитие эндокринной системы, увеличивается выработка тестостерона.
Частота приступов напрямую связана с нагрузками в учебных заведениях. Также замечено, что дети, которые занимаются творческими видами деятельности, чаще других подвержены приступам мигрени. Это связано с особыми химическими веществами, которые синтезируются в момент творческого процесса.
Разновидности мигрени
Существуют две основные формы мигрени – с аурой и без ауры. Примерно 1 случай из 5 – это приступ со зрительными эффектами, которые возникают незадолго до начала боли. Кроме зрительных, бывают еще слуховая, сенсорная, афатическая (с нарушением речи), двигательная и вестибулярная ауры.
Эпизодическая
Не отличается регулярностью. Приступы появляются в зависимости от провоцирующих факторов. Интенсивность болей может быть разная от случая к случаю.
Хроническая пароксизмальная
Приступообразная форма гемикрании, которая может повторяться несколько раз в день. Каждый из приступов длится не более 30 минут, проходит самостоятельно.
Базилярная
Мучительная форма ГБ, которая характерна для девочек-подростков в период полового созревания. Приступ длится несколько часов. Когда боль стихает, человек засыпает от усталости. Для данной формы характерны головокружения с потерей сознания, парестезии конечностей, рвота и сильнейшая головная боль.
Гемиплегическая
 Для данной формы характерно нарушение мозгового кровообращения, поэтому человек ощущает слабость в конечностях, противоположных очагу головной боли. Приступ больше похож на начинающийся инсульт.
Для данной формы характерно нарушение мозгового кровообращения, поэтому человек ощущает слабость в конечностях, противоположных очагу головной боли. Приступ больше похож на начинающийся инсульт.
Рефрактерная
Существует не поддающаяся лечению головная боль. Это может быть посттравматическая ежедневная мигрень, купировать которую невозможно с помощью медицинских препаратов.
Шейная
Нарушение кровотока по позвоночной артерии в результате искривления шейного отдела позвоночника приводит к головной боли, рвоте, иногда к ишемической атаке.
Абдоминальная
Для этого вида характерны приступы боли в животе, а также нарушение пищеварения и перистальтики. После окончания приступа симптоматика приходит в норму.
Обезглавленная мигрень
Это форма мигрени без головной боли, присутствует только аура (чаще всего зрительная). Редко диагностируемое заболевание, так как отсутствует боль.
Офтальмоплегическая
Во время приступа происходят глазодвигательные расстройства – мидриаз, птоз, диплопия. Причина в том, что артерия, которая питает нерв, спазмируется или отекает. В результате нерв может быть сдавлен и ограничен в функциональности.
Ретинальная
Спазм сосудов, питающих клетчатку, приводит к потере зрения во время приступа. После прекращения ГБ оно снова восстанавливается.
Причины развития заболевания
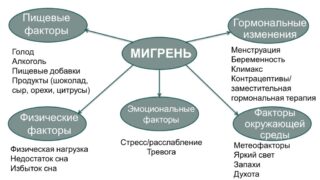 Можно назвать несколько факторов, способных спровоцировать приступ мигрени:
Можно назвать несколько факторов, способных спровоцировать приступ мигрени:
- Нарушение режима сна и бодрствования. Сюда также относится смена часовых поясов.
- Пища. Алкоголь, особенно красное вино и пиво, несвежие продукты, черный шоколад, жирный твердый сыр, злоупотребление кофеином, слишком соленая еда. Приступ может начаться из-за голодовки, особенно если человек сознательно ограничивает себя несколько дней подряд.
- Высокий уровень стресса – физического или психологического.
- Смена погоды или климатического пояса.
- Слишком громкие звуки, сильные запахи или яркий мигающий свет могут ускорить развитие приступа.
Курение также способно увеличить количество приступов, плюс сделать их более длительными и болезненными, так как уровень токсической нагрузки из-за отравляющих веществ сигаретного дыма в несколько раз превышает норму.
Работу на химически вредных производствах можно отнести к фактору риска мигрени, так как яды имеют свойство накапливаться в организме. Чтобы их удалить, придется применять различные методики – голодовки, диеты, санаторное лечение, минеральные воды.
Физиологические факторы
Мигрень – нейроваскулярное заболевание, которое плохо изучено. Некоторые специалисты считают, что механизм боли запускается в мозгу, затем затрагивает сосудистую сеть. Другие исследователи предлагают обратную схему – вначале происходит спазм сосудов, который уже непосредственно влияет на состояние тканей мозга.
Низкий уровень серотонина также может быть причиной частых приступов ГБ. У мигрени с аурой есть одно отличительное свойство: незадолго до начала зрительных проявлений наблюдается всплеск нейронной активности, человек может испытывать эйфорию, которая впоследствии переходит в болевую фазу.
Наследственность
В большинстве случаев наследственный фактор играет решающую роль. Если кто-либо из родителей страдал приступами мигрени, у ребенка заболевание проявится до 20 лет. Это не касается ситуаций, когда приступы имеют посттравматическую этиологию.
Факторы окружающей среды
 Атмосферное давление, влажность, диапазон температур – все это может оказаться непосильной нагрузкой на организм. Люди, страдающие мигренью, не очень любят что-либо менять в своей жизни. Резкая смена места жительства – фактор риска для начала мигрени.
Атмосферное давление, влажность, диапазон температур – все это может оказаться непосильной нагрузкой на организм. Люди, страдающие мигренью, не очень любят что-либо менять в своей жизни. Резкая смена места жительства – фактор риска для начала мигрени.
Пищевые факторы
Самым простым и легко решаемым фактором мигрени является пищевой. Если придерживаться диеты, можно ограничить количество приступов до минимума или вовсе избавиться от них.
Вещество тирамин вызывает приступы мигрени. Оно содержится в таких продуктах:
- шоколад, какао;
- твердый сыр;
- копчености;
- орехи;
- цитрусовые.
Рекомендуется полностью исключить слабоалкогольные напитки, приготовленные с нарушением общепринятой технологии, например, шампанское, порошковое вино, дешевые сорта пива.
В больших городах есть одна очень серьезная проблема – грязные водопроводные трубы и жидкость соответствующего качества, которая по ним течет в дома. Если люди готовят пищу и пьют такую воду, через несколько лет у некоторых может развиться мигрень. Если перейти на чистую воду, приступы прекратятся.
Диагностика мигрени
 Чтобы исключить органические поражения нервной ткани мозга, необходимо пройти диагностику на аппарате МРТ, КТ или сделать рентгеновский снимок спинного и головного мозга. С помощью УЗИ можно обследовать сосуды, в первую очередь сонную артерию, так как из-за ее плохого состояния происходит большая часть инсультов. Если сосуды и ткани мозга в порядке, врач начнет сбор анамнеза относительно приступов мигрени.
Чтобы исключить органические поражения нервной ткани мозга, необходимо пройти диагностику на аппарате МРТ, КТ или сделать рентгеновский снимок спинного и головного мозга. С помощью УЗИ можно обследовать сосуды, в первую очередь сонную артерию, так как из-за ее плохого состояния происходит большая часть инсультов. Если сосуды и ткани мозга в порядке, врач начнет сбор анамнеза относительно приступов мигрени.
Основными методами для диагностирования мигрени и определения ее причины являются:
- опрос пациента по поводу приступов – при каких обстоятельствах, когда, как часто;
- аппаратные методы – электроэнцефалограмма;
- неврологический осмотр пациента;
- опрос близких людей на предмет поведения человека в момент приступа.
Прием лекарственных препаратов на регулярной основе может вызвать изменения гормонального фона и признаки мигрени. Это больше относится к женщинам, которые принимают гормональные контрацептивы микродозами ежедневно или большими дозами сразу после полового акта.
Методы лечения
Лечение мигрени по большей части консервативное. Хирургическое вмешательство необходимо, когда приступы осложнены судорожными припадками и являются следствием органических поражений мозга или позвоночного столба.
Схема лечения касается непосредственно купирования приступа, а также приема препаратов, которые уменьшают частоту мигреней и интенсивность болей.
Таблетки

Во время приступа показан прием нестероидных противовоспалительных препаратов и анальгетиков:
- аспирин;
- парацетамол;
- ибупрофен;
- индометацин;
- напроксен.
Цитрамон с кофеином можно принимать во время умеренных болей. Если приступ сопровождается тошнотой, аспирин и парацетамол лучше пить в шипучих таблетках.
НПВС длительно принимать не рекомендуется из-за побочных негативных эффектов.
При недостаточной выработке серотонина врач может назначить антидепрессанты, которые снимают психологический стресс, успокаивают и уравновешивают психоэмоциональное состояние.
Противоэпилептические средства иногда назначают при мигрени, чтобы успокоить деятельность коры головного мозга.
Препараты необходимо принимать в самом начале приступа, лучше до его начала, чтобы не дать развиться болевым ощущениям. Для этого есть специальная группа препаратов, называемые триптаны – суматриптан, элетриптан, золмитриптан. Таблетки отпускаются по рецепту, но не всегда удается сразу подобрать подходящий препарат, поэтому рекомендуется попробовать что-либо другое, если таблетки не купируют приступ.
При частых болезненных приступах рекомендуется принимать лекарства ежедневно в одно и то же время профилактически. В этом случае частота приступов уменьшится, как и интенсивность болевой фазы.
Санаторно-курортное лечение
Людям, которые подвержены стрессам, рекомендуется больше отдыхать. Для этой цели можно посещать санатории, где имеются различные расслабляющие ванны, грязи, обертывания, массажи. Природа и свежий воздух также положительно воздействуют на нейроны и сосуды головного мозга, особенно если человек постоянно проживает в большом городе.
Народные средства

При мигрени хорошо помогает настой душицы, если пить его ежедневно. Также можно заваривать ромашку, лаванду, листья малины и мяты.
Для втирания в виски используются эфирные масла – мятное, эвкалиптовое, чайного дерева, лимонное.
Если положить в начале приступа холодный компресс на голову и полежать спокойно, можно снять легкий приступ мигрени без применения таблеток.
Профилактика
При склонности к приступам мигрени рекомендуется попробовать практиковать вегетарианство: ограничить себя в красном и белом мясе, рыбе, яйцах. При этом можно употреблять молочные натуральные продукты, все фрукты и овощи, крупы.
Такая диета известна и широко практикуется в Индии и близлежащих территориях. Она положительно влияет на здоровье, делает человека спокойнее и уравновешеннее, позволяет преодолевать стрессовые ситуации.
Вегетарианская диета очищает почки и печень, поэтому меньше токсинов попадает в головной мозг, где они могут запустить механизм боли и вызвать приступ мигрени.
Активный образ жизни – зарядка, ЛФК, йога, занятия в спортзале – способствуют уменьшению количества приступов. Особенно помогают положительные эмоции во время занятий, ведь по психосоматике мигрень – это подавленная агрессия, нежелание меняться и развиваться в эмоциональном плане. Человек скрывает собственные душевные конфликты, потому что не способен эмоционально открыться другой личности.
Если есть подозрение, что природа заболевания психосоматическая, рекомендуется обратиться к психотерапевту.