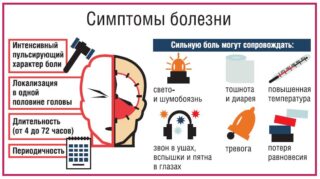
Мигрень относится к головным болям хронического характера. Она часто происходит приступами, длятся которые от 4 часов до 2-3 суток. Для нарушения характеры такие симптомы, как светочувствительность и предшествующая аура. Часто возникает тошнота, повышается потоотделение, появляется диарея и полиурия. Но между приступами человек остается абсолютно здоровым. Поставить топический диагноз при хронической мигрени не так сложно, но требуется тщательное обследование.
Первичный опрос пациента

Перед началом инструментального обследования врачу нужно выяснить все особенности течения болезни. Для этого он собирает анамнез: наличие патологии у родителей, бабушек и дедушек, братьев и сестер. Мигрень часто передается от поколения к поколению. При обнаружении болезни у родственников можно почти со 100% уверенностью ставить диагноз.
Далее врач беседует с пациентом о его самочувствии. Если это женщина, изучают гинекологическую историю, в том числе опыт приема оральных контрацептивов. Следующий шаг – изучение опыта беременности.
Особенности физикального осмотра
Для уточнения опроса пациенту предлагают пройти тест на мигрень. Он состоит из 2-3 десятков вопросов, уточняющих диагноз. После этого приступают к исследованию:
- измеряют давление;
- изучают уровень сахара в крови для исключения гипергликемии и диабета;
- просят пройтись по прямой;
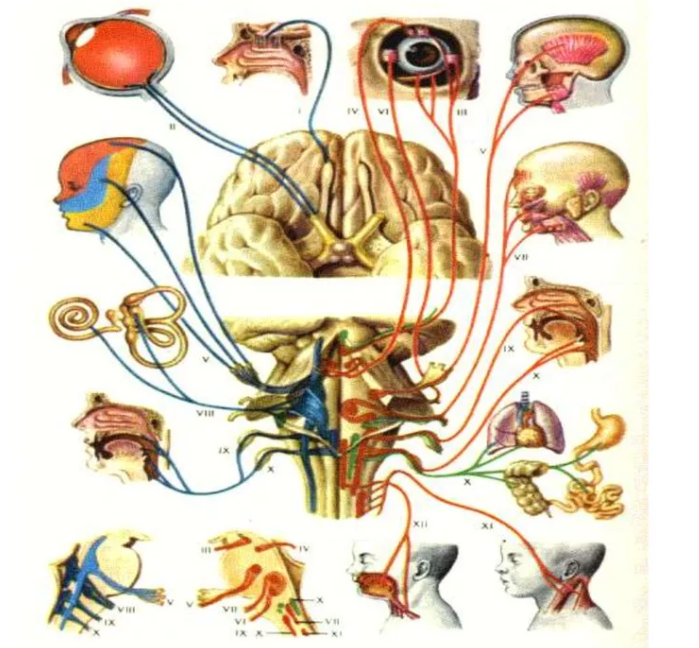
- оценивают чувствительность кожи головы;
- осматривают глаза и глазное дно;
- трогают плечи и шею для выявления мышечных спазмов;
- ощупывают виски для оценки состояния артерии;
- определяют форму и размер головы для исключения гидроцефалии или травм;
- изучают рефлексы;
- оценивают пульсацию шейных сосудов;
- диагностируют психоэмоциональное состояние пациента.
Также нужно провести диагностику размеров и положения щитовидной железы, ведь пульсирующие головные боли могут быть следствием разных патологий этого органа.
На основании физикального осмотра врач может принять решение о назначении инструментальной диагностики.
Обследование с помощью аппаратов
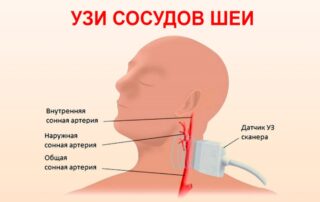 При обнаружении приступов мигрени нередко требуется изучение активности мозговых структур. Тогда применяют электроэнцефалографию. Может потребоваться УЗИ сосудов шеи и головного мозга.
При обнаружении приступов мигрени нередко требуется изучение активности мозговых структур. Тогда применяют электроэнцефалографию. Может потребоваться УЗИ сосудов шеи и головного мозга.
МРТ и КТ относятся к дорогостоящим процедурам. Однако они дают полную картину повреждений головного мозга и других органов, которые привели к появлению болей. Но гарантируют точный диагноз далеко не в 100% случаев.
МРТ заключение при мигрени ориентировано на исключение других патологий, вызывающих головную боль. КТ также назначают для исключения субарахноидального кровотечения.
Дифференциальная диагностика
 В процессе поиска причины болей важно отличить первичную патологию от других факторов, вызывающих дискомфорт. Дифференциальная диагностика мигрени должна затрагивать и выявление типа патологии: кластерная боль, с аурой или без нее, цефалгия. Это сложный процесс, требующий некоторого времени.
В процессе поиска причины болей важно отличить первичную патологию от других факторов, вызывающих дискомфорт. Дифференциальная диагностика мигрени должна затрагивать и выявление типа патологии: кластерная боль, с аурой или без нее, цефалгия. Это сложный процесс, требующий некоторого времени.
Например, тензионная цефалгия редко протекает с пульсацией. Характеризуется тупой и давящей, не очень сильной головной болью. Аура отсутствует, а приступы могут длиться до 7 дней. Также обнаруживается напряжение перикраниальных мышц.
При кластерной головной боли, встречающейся лишь в 0,5% случаев, обнаруживают следующие критерии:
- в 8 раз чаще возникает у мужчин;
- случается до 1-8 атак в день в течение 1-4 недель;
- длится от 10-20 минут до 3 часов;
- возникает в основном ночью;
- боль сильная, односторонняя, возможно появление пиков;
- возможно слезотечение на поврежденной стороне, гиперемия оболочек носа и конъюнктивы.
Головные боли, вызванные опухолями и другими заболеваниями, редко протекают только с симптомами мигрени. К ним обычно присоединяется и высокая температура, и очаговые проявления на КТ и МРТ-снимках.
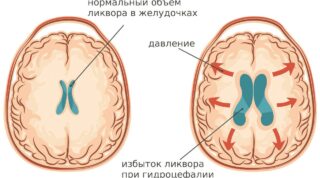
Проще всего определяется головная боль, характерная для гидроцефалии. Выявляется высокое внутричерепное давление, невыносимая болезненность, изменение формы и объема черепа. При доброкачественной гипертензии цефалгия прогрессирует и дополняется зрительными нарушениями, рвотой. Такие же симптомы могут быть отмечены при тромбозе внутричерепных пазух.
Заболевания носоглотки и других ЛОР-органов нередко протекают с характерными симптомами:
- давящие ощущения в носовых и лобных пазухах;
- симптомы простуды, в том числе заложенность носа или насморк;
- возможно повышение температуры;
- боль в глазах.
При менингите и энцефалите боль носит яркий характер, температура поднимается до показателей выше 39-40 градусов. У пациента возникает множественная картина симптомов: парезы и параличи, постоянная рвота.
Есть и другие состояния, которые встречаются очень редко, сопровождаются взрывным типом головной боли: субарахноидальные кровотечения, диссекция сонных артерий, эндартерэктомия. Нарушения обычно развиваются в течение 1-2 суток после вмешательства.
Критерии постановки диагноза
Чтобы убедиться в наличии болезни, применяют диагностические критерии мигрени. Но полностью требовать их наличие нет необходимости. Многие врачи убеждены, что даже частичное совпадение с параметрами позволяет поставить соответствующий диагноз. Ведь назначенное лечение нередко помогает пациентам даже с неподтвержденной мигренью.
Для применения этих параметров важно выделять тип мигрени:
- Без ауры. Это простая мигрень, при которой боль длится от 4 часов до 3 суток. У детей до 15 лет может сохраняться до 2 суток. Должна соответствовать минимум 2 симптомам: импульсивность, односторонность, средняя или высокая интенсивность, усиление при обычной физической активности.
- С аурой. Сложный тип мигрени, при которой должно быть обнаружено минимум 3 симптома. К ним относят: проявление ауры в течение 3-4 минут, но не более, обратимые проявления этого эффекта, сохранение симптомов максимум на 1 час.
- Офтальмологическая мигрень. Возникает при параличе головных нервов.
- Ретинальная мигрень. Формируется и продолжается менее 1 часа, могут проявляться визуальные симптомы – ухудшение зрения или даже почти полная слепота. При этом офтальмологических поражений не обнаруживается.
Отдельного внимания заслуживают проявления детских синдромов. Если они длятся дольше 3 суток, это сложные случаи, требующие дополнительной диагностики.