Боль в грудной клетке может вызывать воспаление или ущемление нервных окончаний или корешков спинномозговых нервов, отходящих от позвоночного столба. Болезненные ощущения постоянные, очень сильные, жгучие. Может происходить иррадиация болей в поясницу или спину. Один из отличительных признаков – потеря чувствительности участка кожи над местом воспаления, что отличает симптомы межреберной невралгии грудного отдела от всех остальных похожих заболеваний.
- Общие сведения о заболевании
- Как расположены нервы в межреберном пространстве
- Симптомы межреберной невралгии
- Как отличить межреберную невралгию от болей в сердце
- Правосторонняя невралгия
- Причины у мужчин и женщин
- Грыжа позвоночного столба грудного отдела
- Инфекционная природа межреберной невралгии
- Диагностика патологии
- Медикаментозное лечение
- Физиотерапевтическое лечение межреберной невралгии
Общие сведения о заболевании
 Чаще всего патология встречается у людей среднего и старшего возраста. Очень редко невралгия грудной клетки может появляться в детском возрасте. Врачи не выделяют МН в отдельное заболевание – скорее она является сигналом, что в организме происходят патологические изменения, которые отражаются на состоянии нервов. Необходимо обследование позвоночного столба на предмет поражения костной или хрящевой ткани, а также на наличие грыжи грудного отдела позвоночника.
Чаще всего патология встречается у людей среднего и старшего возраста. Очень редко невралгия грудной клетки может появляться в детском возрасте. Врачи не выделяют МН в отдельное заболевание – скорее она является сигналом, что в организме происходят патологические изменения, которые отражаются на состоянии нервов. Необходимо обследование позвоночного столба на предмет поражения костной или хрящевой ткани, а также на наличие грыжи грудного отдела позвоночника.
В некоторых случаях симптоматика межреберной невралгии схожа с сердечными приступами. Ее отличие в том, что купировать приступ невралгии невозможно с помощью сердечных препаратов. При обследовании обычно присутствуют врачи нескольких профессий – кардиологи, невропатологи, онкологи и вертебрологи. Прострелы или жгучая боль могут быть напрямую связаны с легочными заболеваниями, поэтому необходима консультация пульмонолога.
Как расположены нервы в межреберном пространстве
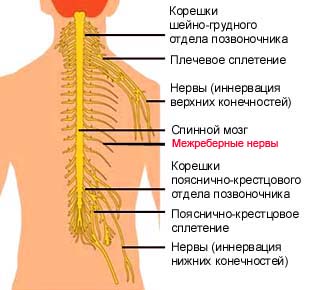
У человека 12 пар межреберных нервов. В одном пучке переплетаются три вида волокон – симпатические, чувствительные и двигательные. Один из нервов отвечает за сокращение внутренних и внешних мышц грудной клетки, обеспечивая дыхательную функцию. Это объясняет тот факт, что при межреберной невралгии поражаются сразу несколько участков:
- кожные покровы;
- мышечный корсет;
- живот – брюшную полость и переднюю стенку;
- грудь у женщин;
- часть реберно-дифрагмальной плевры.
Межреберные нервы начинаются у передних спинномозговых корешков. Расположены они в межреберном пространстве ниже соответствующего ребра. Участки нервов от позвоночника до окончания ребер покрыты париетальной плеврой – тонкой гладкой серозной оболочкой с упругими волокнами для дополнительной защиты нервной ткани.
Симптомы межреберной невралгии

В зависимости от степени поражения нервной ткани, а также причины, вызвавшей заболевание, боль может напоминать удар током – простреливающая, резкая, или носить жгучий постоянный характер. Можно заметить, что прострел начинается в районе позвоночника и распространяется на грудную клетку.
При тяжелом поражении наблюдается мышечный спазм, что приводит к проблемам дыхания. Любые движения грудной клетки — кашель, глубокий вдох, чихание — усиливают боль. В этом случае может появиться потеря чувствительности кожи и мышц в проблемном месте.
Если боль проявляется приступообразно, каждое обострение длится около 3 минут, затем человек ощущает зуд или щекотание в коже и приступ проходит.
При повышенном давлении на нервную ткань участок кожи над воспаленным нервом может краснеть или наоборот – бледнеть.
Левосторонняя невралгия грудной клетки похожа на начинающийся инфаркт миокарда. У женщин боль отдает в молочную железу и длится долго, у мужчин в мышцы, но проходит быстрее. Чаще всего боль носит опоясывающий характер.
Как отличить межреберную невралгию от болей в сердце
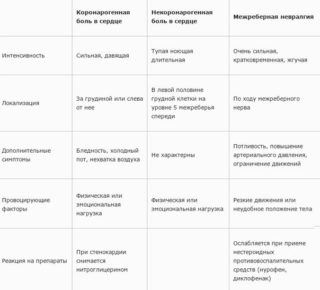
Это достаточно сложно сделать без соответствующей диагностики. Обычно боли в сердце купируются приемом нитроглицерина, в случае с нервами это не помогает. Приступ сердечной боли длится меньше, невралгия может беспокоить несколько дней.
Сердечная патология имеет следующие симптомы:
- Боль не зависит от интенсивности движений или дыхания. С левой половины тела может распространяться на руку.
- Бывают перепады артериального давления.
- Ритм сердечной деятельности меняется.
При межреберной невралгии:
- Болезненный участок расположен строго слева, не распространяясь на другие участки.
- Имеются спазмы мышечной ткани, что нехарактерно для инфаркта.
- Боль усиливается при глубоком вдохе, кашле.
- Онемение кожи, что также не характерно для сердечной патологии.
Если причина межреберной невралгии – ущемление нерва, то наблюдается одышка, головокружение или потеря сознания. Приступ обычно длится несколько минут. Одышка объясняется спазмом грудной мускулатуры и снижением количества поступающего в легкие воздуха. При болезнях сердца нарушается кровоток по всему организму, поэтому страдают не только легкие, но и другие органы.
Симптоматика зависит от того, какие именно пучки нервов поражены. К примеру, проблемы с дыханием возникают при поражении двигательных волокон, с кожей – чувствительных.
Правосторонняя невралгия
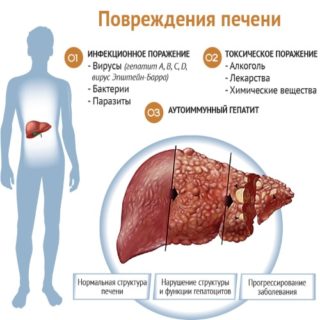 Правосторонняя межреберная невралгия схожа с симптомами, которые иногда возникают при болезнях печени или воспалении аппендикса. Печеночные проблемы имеют ряд своеобразных симптомов, по которым можно их отличить:
Правосторонняя межреберная невралгия схожа с симптомами, которые иногда возникают при болезнях печени или воспалении аппендикса. Печеночные проблемы имеют ряд своеобразных симптомов, по которым можно их отличить:
- повышение температуры тела;
- желтизна кожи;
- увеличение лимфоузлов из-за интоксикации;
- в случае гепатита моча становится темной;
- страдает желудочно-кишечный тракт – запоры или поносы, боли в животе;
- человек чувствует усталость;
- возможно неоднократное кровотечение из носа.
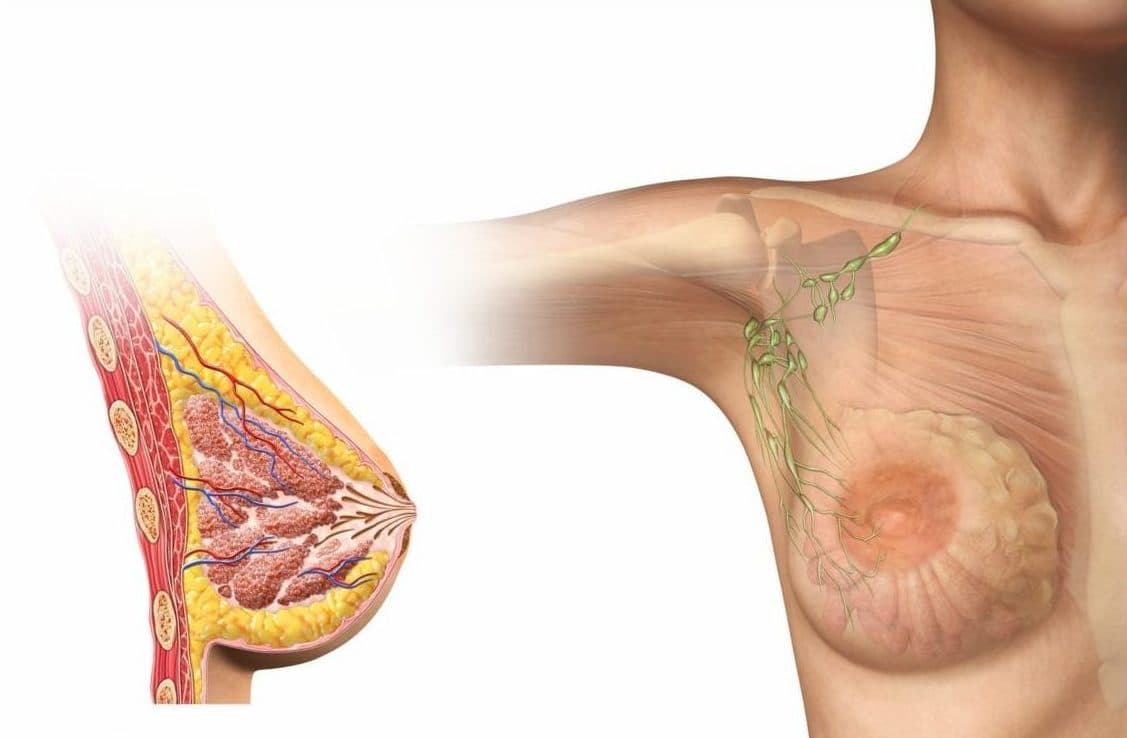
Признаки и симптомы межреберной невралгии у женщин справа могут быть связаны с дисфункцией щитовидной железы. Это требует дополнительного обследования молочных желез на предмет наличия опухолей.
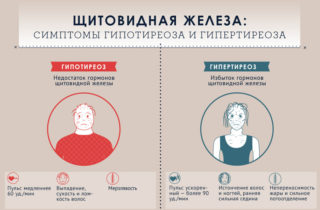 При поражении щитовидной железы возможны следующие симптомы:
При поражении щитовидной железы возможны следующие симптомы:
- снижение или повышение веса при стабильном нормальном питании;
- аритмия;
- чувство постоянной усталости;
- выпадение волос;
- увеличение в размерах щитовидной железы – при тиреотоксикозе;
- жар или озноб, что говорит о проблемах в печени.
Для дифференциации заболеваний назначают дополнительное обследование – УЗИ или МРТ внутренних органов, щитовидной железы.
Боль справа сзади может указывать на проблемы с легкими. На это указывают:
- сухой кашель;
- затрудненное дыхание;
- одышка, особенно при физической активности;
- постоянная мышечная усталость из-за плохого обеспечения организма кислородом.
У человека может измениться тембр голоса, так как давление воздуха на голосовые связки снижается из-за неполноценного вдоха.
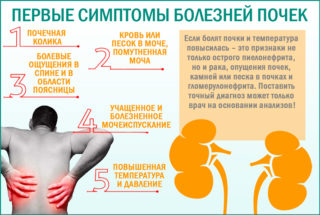 Отличить межреберную невралгию от почечных заболеваний можно по следующим симптомам:
Отличить межреберную невралгию от почечных заболеваний можно по следующим симптомам:
- Боль при мочеиспускании. Это характерно для пиелонефрита или цистита, при котором воспалительный процесс распространяется из мочевого пузыря по мочеточникам к почкам. Бывает односторонний или двухсторонний.
- Изменяется объем мочи – это характерно для более серьезных заболеваний мочевыделительной системы.
- Температура тела при наличии инфекции повышается до 39 градусов.
- Возможны отеки стоп, кистей, лица.
Боль в области почек усиливается при смене положения тела, что делает ее похожей на межреберную невралгию.
Межреберная невралгия имеет одно существенное отличие – гипергидроз или повышенное потоотделение отдельных участков тела. Это связано со сдавливанием пучков нервных волокон.
Причины у мужчин и женщин
Причины межреберной невралгии заключаются в раздражении или сдавливании нервов. Происходит это в следующих случаях:
- инфекция на фоне сниженного иммунитета – герпес, туберкулез, бруцеллез;
- недостаток или плохое усвоение питательных веществ, например, витаминов группы В, питающих нервную ткань;
- дегенеративные изменения в позвоночнике – остеохондроз, грыжа, искривление;
- травмы;
- злокачественные новообразования в легочной ткани или молочной железе у женщин;
- интоксикация тяжелыми металлами при работе на вредном производстве;
- аллергические реакции;
- переохлаждение.
К межреберной невралгии могут приводить системные заболевания нервной ткани, такие как склероз или полирадикулоневрит.
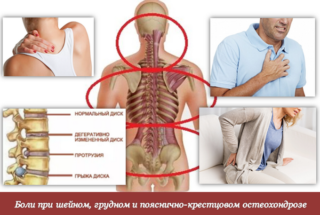
В подавляющем большинстве случаев вылечить межреберную невралгию грудной клетки удается после выявления основного заболевания. Чаще всего им является остеохондроз. При остеохондрозе происходит разрушение хрящевой ткани, в результате чего позвонки трутся друг о друга и сдавливают нервные волокна. Это может происходить:
- из-за лишнего веса;
- при гормональной перестройке организма у женщин в период климакса;
- при физической работе, связанной с поднятием тяжестей, а также при занятиях тяжелыми видами спорта;
- при алкогольной зависимости и связанным с ней плохим усвоением питательных веществ.
Остеохондроз можно остановить в начальной стадии, когда полное разрушение межпозвоночных дисков еще не произошло.
Грыжа позвоночного столба грудного отдела
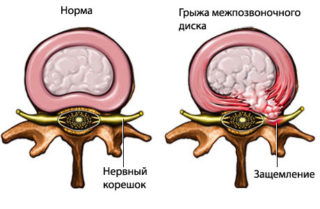
Появление грыжи в грудном отделе чаще всего связывают с последствиями остеохондроза. У женщин это заболевание появляется в результате дегенеративных изменений из-за болезней обмена веществ, например, сахарного диабета и возрастных явлений.
Если имеется схожая симптоматика с межреберной невралгией, значит образовалась латеральная грыжа. Вследствие компрессии грудных нервов происходит нарушение работы органов пищеварения и кишечника. Грыжа грудного отдела также может привести к расстройству функции поджелудочной железы – выработки инсулина.
Грыжа может появиться после перенесенной травмы – подвывиха или перелома позвонка, вследствие чего он выходит за положенные ему границы и мешает проведению нервных импульсов. В данном случае потребуется операция и фиксация позвонков титановой пластиной.
Инфекционная природа межреберной невралгии
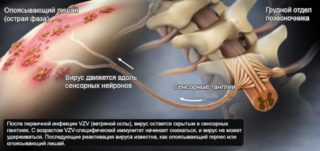
Наиболее частой причиной невралгии межреберных нервов является герпес. Вирус активизируется при снижении иммунитета. В этом случае болезненные ощущения могут беспокоить пациента очень долго и часто. Вирусом заражено не менее 90% населения планеты, но проявляется он не у всех. Активизируется при снижении защитных функций. Это может происходить при злоупотреблении алкоголем, курении, нерациональном питании, изматывающих физических тренировках. У женщин иммунная защита падает в период менопаузы, так как снижается количество половых гормонов.
Герпес 3 вида называется опоясывающим лишаем и в большинстве случаев является причиной межреберной невралгии. Реже обострение вызывает вирус 1 и 2 типа, который поражает половые органы и лицевые нервы.
Отличить постгерпетическую невралгию от других типов можно по характерному высыпанию на коже вдоль пораженного нерва. Вначале появляется боль, потом на коже появляются пузырьки, наполненные жидкостью, содержащей активный вирус. Впоследствии сыпь исчезает, а боль достигает своего максимума.
При туберкулезной инфекции в легких воспалительный процесс может перейти на париетальную плевру, которая покрывает нервные пучки. В этом случае возникает боль. Даже после полного излечения от тяжелого инфекционного заболевания возможны приступы межреберной невралгии.
Диагностика патологии
Диагностировать межреберную невралгию можно после описания пациентом своего образа жизни, сопутствующих патологий, рода деятельности, но это будет только предположение. У старших людей необходимо исключить сердечные патологии, почечные заболевания, грыжи позвоночного столба, а также злокачественные новообразования молочной железы у женщин.
Для этого применяется:
- рентген для визуализации позвоночника;
- флюорография легких для исключения туберкулеза и пневмоторакса – повреждения легкого при травме или проколе;
- МРТ или КТ для подтверждения наличия или отсутствия грыжи;
- маммография у женщин;
- электрокардиограмма сердца.
Анализы крови на ферменты поджелудочной железы необходимы, чтобы исключить приступ острого панкреатита.
Анализ мочи и кала позволяет определить патологии печени – дегенеративные или инфекционные.
Медикаментозное лечение
 Лечение межреберной невралгии включает:
Лечение межреберной невралгии включает:
- купирование болевого синдрома;
- восстановление поврежденного нерва;
- увеличение порога возбудимости периферической нервной системы;
- устранение инфекционного агента путем введения антимикробных препаратов или с помощью иммуномодулирующих средств.
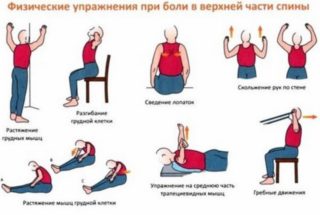
Дополнительным методом терапии являются физиопроцедуры и ЛФК.
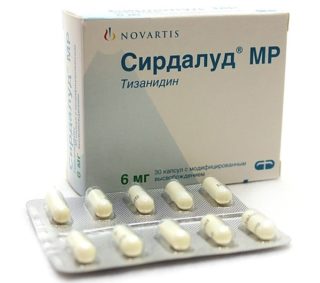 Для обезболивания применяются:
Для обезболивания применяются:
- миорелаксанты – Сирдалуд, Толперил, Микодалм, Тизанидин;
- обезболивающие – Спазган, Анальгин а таблетках и уколах;
- противовоспалительные средства – Диклофенак, Парацетамол, Мелоксикам, Реофекоксиб, Финалгон-мазь, Апизартрон на основе пчелиного яда;
- успокоительные растительного происхождения – Персен, Ново-Пассит;

Для восстановления поврежденных нервов и облегчения прохождения нервных импульсов:
- витамины группы В, Магне В6;
- аскорбиновая кислота;
- БАД со спирулиной;
- лечебный пластырь Нано-Пласт с уникальным составом, снимающим воспаление.
Против вируса герпеса применяют:
- Ацикловир, Фамцикловир;
- Гидрокортизон;
- Интерферон Альфа 2b;
- Рибовирин, Аллостатин.
Для эффективного лечения герпетической инфекции могут потребоваться антибактериальные препараты, чтобы снизить токсическую нагрузку и дать возможность организму окрепнуть и справиться с инфекцией. При наличии герпетической сыпи можно использовать мази.
Физиотерапевтическое лечение межреберной невралгии
После снятия болевой симптоматики рекомендуется пройти курс лечения в физиотерапевтическом кабинете. Могут применяться:
- магнитотерапия;
- УВЧ, ультрафонофорез, электрофорез;
- облучение ультрафиолетовыми лучами при герпетическом высыпании на коже;
- рефлексотерапия – иглоукалывание, точечный массаж, лазеропунктура.
Физиотерапевтические мероприятия помогают наладить кровообращение, доставку питательных веществ и кислорода в поврежденные ткани.
При смещениях позвонков рекомендуется мануальная терапия, но только после снятия острых симптомов. Вытяжение позвоночника на специальных аппаратах позволяет избежать компрессии нервов и предотвратить очередной приступ. Если разрушение костной и хрящевой ткани вызвано возрастными изменениями, выполнять упражнения необходимо регулярно и длительно, так как процесс можно держать под контролем.
Необходимо пересмотреть рацион, а также пользоваться специальными матрацами и подушками во время сна, чтобы снизить нагрузку на позвоночник.