В грудной клетке сосредоточено большое количество жизненно важных органов и систем. Она состоит из грудины, ребер и позвонков. Апертура грудной клетки – это пространство между костными тканями. Через них проходят сосуды и нервы. Есть верхняя и нижняя апертура. Первая сформирована благодаря ключице, первому ребру, грудному позвонку и мышцам. Если по каким-либо причинам это отверстие сузилось, повредив соединения, развивается синдром верхней апертуры грудной клетки.
Что такое апертура грудной клетки
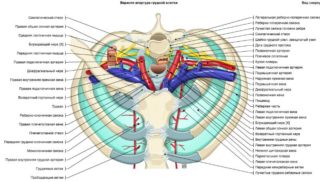 Синдром верхней апертуры грудной клетки – это патологическое сужение просвета, при котором сдавливаются жизненно важные соединения. В большинстве случаев клиническая картина неспецифичная или слабовыраженная, что мешает поставить правильный диагноз на начальном этапе развития патологии.
Синдром верхней апертуры грудной клетки – это патологическое сужение просвета, при котором сдавливаются жизненно важные соединения. В большинстве случаев клиническая картина неспецифичная или слабовыраженная, что мешает поставить правильный диагноз на начальном этапе развития патологии.
Довольно часто синдром апертуры грудной клетки путают с миозитом или остеохондрозом из-за схожести признаков. Однако в сравнении с перечисленными недугами развитие синдрома апертуры грозит более опасными осложнениями.

Симптомы синдрома верхней апертуры грудной клетки:
- отек верхних конечностей;
- болевые ощущения в области одной руки, которые иррадиируют от плечевого сустава до фаланг пальцев;
- отсутствие возможности держать руку в приподнятом и поднятом состоянии;
- онемения или покалывания конечностей;
- быстрая утомляемость, чувство расслабленности.
Сосудистый ВАГК имеет более выраженную клиническую картину, в сравнении с другими формами патологии. Клинические проявления могут быть следующими:
- в области ключицы образуется припухлость, которая непрерывно пульсирует;
- изменение окраса кожных покровов в области кисти (синюшность);
- слабость в шее;
- бледность одного или нескольких пальцев на руке;
- холодные руки;
- слабый пульс или его отсутствие в пораженной руке.
Если один или несколько из перечисленных симптомов не проходят продолжительное время, нужно безотлагательно обратиться в медицинское учреждение для консультации.
Виды синдрома апертуры грудной клетки
При разрабатывании терапевтического курса важно учитывать, что компрессионный синдром верхней апертуры грудной клетки делится на несколько форм:
- Неспецифический тип компрессионного синдрома верхней апертуры грудной клетки. Это состояние характеризуют как сомнительный компрессионный синдром. Сопровождается состояние хронической болью в области грудины, которая усиливается при физических нагрузках.
- Сосудистый компрессионный синдром развивается на фоне сдавливания одной или нескольких вен. Эта форма, в свою очередь, подразделяется на артериальный тип и венозный.
- Неврологический или нейрогенный синдром верхней апертуры грудной клетки сопровождается сдавливанием плечевого сплетения – это сети нервов, которые исходят из спинного мозга и контролируют функционирование мышечных волокон в области рук и плеч.
Для эффективного и устойчивого результата лечения важно выявить первопричину развития патологии.
Причины заболевания
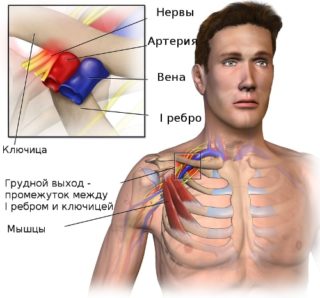
Клиническая картина заболевания напрямую зависит от провоцирующего фактора. Обусловлено это особенностями сдавливания жизненно важных образований апертуры.
Частота различных форм сдавливания:
- поражение нерва происходит в 95% случаев;
- сдавливание вен в 3-4% зарегистрированных случаев;
- сдавливание артерий регистрируют в 1-2% случаев, состояние характеризируется формированием тромбов, что нарушает кровоток, при отсутствии лечения начинается некроз тканей.
Специалисты выделяют несколько предрасполагающих факторов к развитию болезни:
- мышечная слабость;
- добавочное ребро;
- воспаление лестничной мышцы;
- травмирование верхних ребер и ключиц.
Однако не всегда получение травм приводит к развитию синдрома апертуры грудной клетки.
В группу риска входят люди, которые подвергались ангиопластике, им устанавливали координатор сердечного ритма – пейсмейкер или проводили различные инвазии. Нередко подобные вмешательства провоцируют образование тромбов, которые, в свою очередь, становятся причиной ВАГК.
Особых предрасположенностей относительно половой принадлежности и возраста нет. Среди молодых людей болезнь чаще всего диагностируется у тех, кто в течение всего дня вынужден производить усиленные движения руками. В результате этого ключицы оказывают продолжительное и сильное давление на верхние ребра, что провоцирует развитие апертуры.
Методы диагностики и лечение
Постановка точного диагноза в конкретном случае вызывает немало сложностей, обусловлено это невыраженной клинической картиной и схожестью с другими заболеваниями. Прежде всего, доктор соберет необходимый анамнез и проведет визуальный осмотр. При необходимости выпишет направление на инструментальную диагностику – магнитно-резонансная томография, компьютерная томография, ультразвуковая диагностика, электромиография и прочие.
Диагноз может быть поставлен лишь после исключения вероятности развития других болезней шеи, плеча.
После постановки точного диагноза с учетом индивидуальных особенностей организма пациента разрабатывается терапевтический курс. В большинстве случаев удается обеспечить положительную динамику при помощи консервативной терапии, без операций.
Для облегчения состояния важно принимать медикаменты и исключить факторы, которые могут усугубить состояние: модифицировать рабочий процесс, избегать стрессовых ситуаций, воздерживаться от сильных физических нагрузок.

При отсутствии противопоказаний можно приступить к выполнению лечебной гимнастики. Она позволяет укрепить мышечные волокна около плеча для поддержания ключицы. Обязательны к выполнению постуральные упражнения, которые позволят сидеть и стоять ровнее, уменьшает давление на кровеносные сосуды и нервы.
Если человек страдает избыточным весом, нужно приложить все усилия, чтобы избавиться от лишних килограммов. К приему в обязательном порядке показаны нестероидные противовоспалительные препараты.
Если выраженность клинической картины утихает, это не повод возвращаться к прежнему образу жизни. Влияние провокаторов неизбежно приведет к рецидиву заболевания. Если консервативный метод терапии не приносит желаемых результатов, рассматривается целесообразность проведения операции.
В большинстве случаев операция показана при переломах ребер, особенно первого, ключицы или неправильном сращивании костных фрагментов. Если ВАГК развился на фоне сжатия лестничной мышцы, хирургия неизбежна по истечении 3-4 месяцев медикаментозной терапии. Плановую операцию проводят спортсменам, если они желают как можно быстрее вернуться в строй.