Лучевой нерв выходит из спинального позвонка С7. Также дополняется нейронами из С5, С6, С8 и Th1, является производным только задних ветвей плечевого нервного сплетения. Относится к смешанным нервам, в которых отдельными нейронами располагаются двигательные и чувствительные нейроны (соответственно толстым и тонким пучками).
- Анатомия лучевого нерва
- Нейропатия лучевого нерва – клиническая картина
- Классификация патологии по месту локализации
- Диагностические тесты для лучевого нерва
- Возможные причины
- Медикаментозное лечение нейропатии
- Гомеопатия и народная медицина
- ЛФК и массажные процедуры
- Хирургия лучевого нерва
- Осложнения патологии
Анатомия лучевого нерва
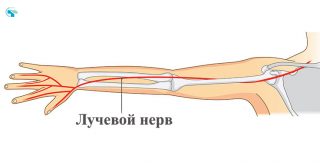 Формируется и локализуется лучевой нерв от верхнего медиального до нижнего латерального края малой грудной мышцы. На этом отрезке он является самым толстым ответвлением плечевого нервного сплетения.
Формируется и локализуется лучевой нерв от верхнего медиального до нижнего латерального края малой грудной мышцы. На этом отрезке он является самым толстым ответвлением плечевого нервного сплетения.
Нерв локализуется на передней поверхности сухожилия широчайшей мышцы спины. Обе его ветви – мышечная и кожная – отходят от ствола дистальнее нижнего края сухожилия, хотя существует множество вариаций ответвления.
Все двигательные (мышечные) ветви отходят от ствола:
- к головкам трехглавой мышцы;
- к плечелучевой мышце;
- к лучевым разгибателям запястья.
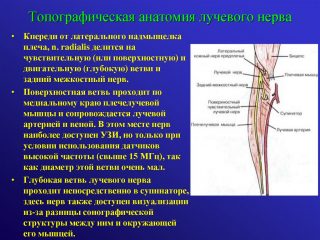 Лучевой нерв делится на глубокую и поверхностную ветвь на границе верхней и средней трети предплечья.
Лучевой нерв делится на глубокую и поверхностную ветвь на границе верхней и средней трети предплечья.
В пределах канала лучевого нерва, где находится средняя треть плеча, от лучевого нерва отделяются кожные нервы. Выше уровня входа в канал отходит только один нерв, который иннервирует кожу. Он начинается в подмышечной ямке, обходит длинную головку трехглавой мышцы с медиальной стороны выявляется в подкожной клетчатке, локализованной в верхней задней трети поверхности плеча.
Глубокое ответвление выходит из локтевой ямки переходит из супинаторного канала на тыльную сторону предплечья, появляясь либо из-под супинатора, либо пронизывает его нижние сплетения.
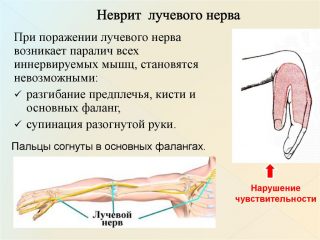
Глубокая часть лучевого нерва не участвует, в отличие от срединного и локтевого нервов, в иннервации собственной мускулатуры кисти. Но участвует в двигательной функции группы мышц кисть-предплечье – разгибание запястья и пальцев, отведении большого пальца. Типичное положение запястья и большого пальца при параличе лучевого нерва: свисающая кисть, согнутые 2 и 4 пальцы, большой палец приведен.
Чувствительные волокна лучевого нерва иннервируют кожу задней поверхности плеча. Ветвь проходит на предплечье под плечелучевой мышцей, а далее выходит под кожу вместе с лучевой артерией, делится на 5 тыльных пальцевых нервов.

Нейропатия лучевого нерва – клиническая картина
 Нейропатия лучевого нерва – это состояние, которое возникает при нарушении функций нейронов, через которые проходят импульсы от спинного мозга к конечности. Импульсы могут полностью исчезать или частично проходить – зависит от того, насколько поражены нервные волокна.
Нейропатия лучевого нерва – это состояние, которое возникает при нарушении функций нейронов, через которые проходят импульсы от спинного мозга к конечности. Импульсы могут полностью исчезать или частично проходить – зависит от того, насколько поражены нервные волокна.
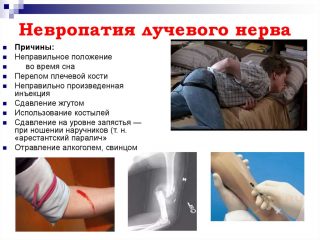
Ситуации, при которых может возникнуть невропатия лучевого нерва:
- передавливание руки во время сна, «отлежал руку»;
- костыльная нейропатия;
- при повреждении плечевой кости;
- неправильно сделанная инъекция в наружную поверхность плеча;
- передавливание жгутом;
- отравления различными химикатами, тяжелыми металлами;
- инфицирование во время детских болезней.
Нейропатии сопровождаются различными двигательными или чувствительными нарушениями, в зависимости от того, какие нейроны больше пострадали.
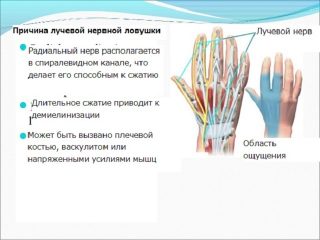 При тяжелом поражении нерва возникает паралич иннервируемых мышц от подмышечной ямки до кисти:
При тяжелом поражении нерва возникает паралич иннервируемых мышц от подмышечной ямки до кисти:
- разгибателей предплечья;
- фаланг пальцев;
- кисти;
- отводящей мышцы большого пальца;
- также ослаблены мышцы сгибатели предплечья.
При осмотре у невропатолога выявляется угасание сухожильного рефлекса трицепса, а также карпорадиальный рефлекс.
Классификация патологии по месту локализации
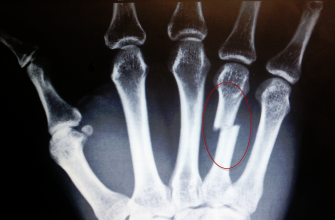
Патологические изменения могут возникать на всей протяженности лучевого нерва – от позвонков до пальцев рук. Причиной может быть помимо всего прочего травма руки – перелом, вывих, ушиб.
- двигательные нарушения в зоне иннервации лучевого нерва;
- нарушение чувствительности кожи;
- при вытягивании руки вперед, кисть свисает вниз;
- приведение 1 и 2 пальцев друг к другу;
- человек не способен разогнуть предплечье;
- 2 палец не заводится на соседние;
- не отводится 1 палец, невозможно приложить усилие;
- при разгибании предплечья происходит его супинация;
- последние фаланги 1, 2, 3 пальцев немеют, теряют чувствительность, есть ощущение ползания мурашек и покалывания;
- слабость мышц при сгибании локтевого сустава.
Все симптомы могут быть более или менее выражены в зависимости от степени поражения лучевого нерва.
Одновременно при нейропатии не наблюдается потеря чувствительности на плече, а также сохраняется разгибание предплечья и локтя.
Диагностические тесты для лучевого нерва
 Для постановки диагноза необходимо провести тесты. Они позволяют понять, что поражен именно лучевой нерв:
Для постановки диагноза необходимо провести тесты. Они позволяют понять, что поражен именно лучевой нерв:
- Необходимо встать ровно и опустить руки вниз. В этом положении пациент не сможет отвести 1 палец или согнуть кисть.
- Тыльная сторона кисти и пальцы не смогут одновременно коснуться ровной поверхности.
- Положить ладонь на стол и попытаться третий палец положить сверху второго или четвертого. Этого человек сделать не сможет.
- Кисти прижать друг к другу ладонными поверхностями и попытаться развести их. Пальцы на пораженной руке не отводятся, они скользят по ладони здоровой руки.
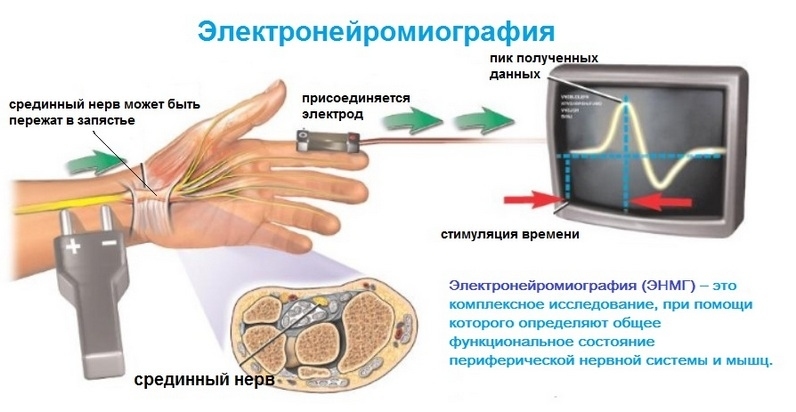
Из аппаратных методов чаще всего используется электронейромиография, которая позволяет установить степень активности мышц, которые иннервируют лучевым нервом. В процессе лечения проводится также контроль на аппарате ЭНМГ.
Из дополнительных методов обследования в обязательном порядке у человека берут анализы крови – общий и биохимический. На выбор предоставляются аппаратные методы – рентген, эластография периферической нервной системы или ультразвуковое исследование лучевого нерва.
Возможные причины
 Почти в трети случаев причины нейропатии невозможно установить. В остальных случаях причины могут быть внутренние или внешние.
Почти в трети случаев причины нейропатии невозможно установить. В остальных случаях причины могут быть внутренние или внешние.
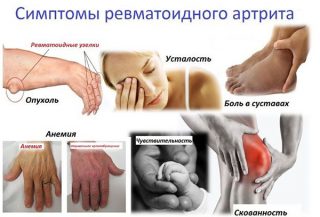
Патологии внутренних органов, которые могут вызвать развитие нейропатии лучевого нерва:
- ревматоидный артрит – воспалительное заболевание суставов, в данном случае играют роль фаланги пальцев, локтевой и плечевой сочленения;
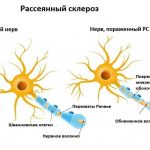
- рассеянный склероз, когда на нейронах уменьшается высота миелиновой оболочки, нервные импульсы могут не доходить до некоторых участков тела;
- аутоиммунные заболевания – псориаз, аллергии;
- недостаток витаминов группы В, которые участвуют в процессах регенерации нервной ткани;
- нарушение обмена веществ – при сахарном диабете в трети случаев развивается нейропатия.
К внешним факторам нейропатии относится:
- злоупотребление алкоголем (чаще страдают нижние конечности, чем верхние);
- травмы рук;
- отравления или интоксикации ядовитыми веществами;
- применение химиотерапии для лечения злокачественных опухолей может вызвать нейропатию в любой части тела;
- вирусные или бактериальные инфекции.
В некоторых случаях встречается наследственное поражение нервной ткани, но это единичные случаи. Заболевание может прогрессировать без каких-либо внешних или внутренних дополнительных причин.
Медикаментозное лечение нейропатии
 Медикаментозная терапия различных видов нейропатий включает в себя:
Медикаментозная терапия различных видов нейропатий включает в себя:
- прием противовоспалительных препаратов, в том числе кортикостероидов при аутоиммунных патологиях;
- противовирусные и антибактериальные препараты для устранения очагов инфекции в организме;
- анальгетики для обезболивания;
- препараты, снимающие мышечный спазм, чтобы не пережимать ствол нерва;
- лекарства, улучшающие нервную проходимость;
- витаминные добавки, которые способствуют общему улучшению состояния.
Если нейропатия вторичная, развилась на фоне основного заболевания, его лечение проводится в первую очередь по определенной схеме. В случае успешного излечения, невропатия уходит сама собой.

Гомеопатия и народная медицина
Из народных методов для лечения нейропатий верхних конечностей применяют травы, из которых делают мази, растирки на спирту, а также общеукрепляющие чаи. Лучше совмещать медикаментозное лечение с народными рецептами или гомеопатическими препаратами.
Травы, которые используются для приготовления растирок:
- Корень лопуха. 1 ложку проваривают в стакане красного натурального вина, затем смесь настаивается час и можно принимать по полстакана дважды в день.
- Розмарин. Из него готовят спиртовую настойку – заливают свежие листья водкой и оставляют на 3 недели, периодически встряхивая.
- Корень девясила. Проварить столовую ложку в стакане воды, настоять и пить курсом 30 дней.
Противовоспалительное, противовирусное и антибактериальное средство – пряность гвоздика. Ее заливают кипятком в количестве 1 столовой ложки на 500 мл воды. Настаивают в термосе 2 часа, затем пить по стакану трижды в день курсом 2 недели. После сделать перерыв 10 дней и снова пить 2 недели. Таким образом необходимо выдержать 6 месяцев.
Из гомеопатических средств, доступных в аптеке, можно пить траумель – это противовоспалительный препарат, который оказывает позитивное воздействие на весь организм.
ЛФК и массажные процедуры
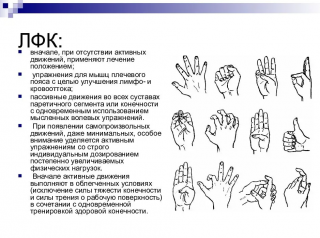 Лечебная физкультура показана при разных патологиях нервной ткани. При выполнении активных движений улучшается кровоток, следовательно, поврежденные нейроны получают больше кислорода и быстрее восстанавливаются.
Лечебная физкультура показана при разных патологиях нервной ткани. При выполнении активных движений улучшается кровоток, следовательно, поврежденные нейроны получают больше кислорода и быстрее восстанавливаются.
Особенно важно выполнять комплекс ЛФК для реабилитации после перелома верхней конечности, когда во время травмы был поврежден лучевой нерв. Мышечная ткань должна получать физические нагрузки, чтобы глубинные ветви лучевого нерва получали питательные вещества и кислород.
Массаж, особенно точечный, ускоряет выздоровление после травм, так как воздействие на биологически активные центры приводит к активации мозга, далее организм сам «обращает внимание» на проблемный участок и регенерирует его.

Хирургия лучевого нерва
Хирургическое вмешательство на лучевом нерве проводится в случае его разрыва при травмировании. Цель операции – сшить разрозненные концы и восстановить чувствительность и двигательную активность.
Соединение нерва должно выполняться с использованием специальной оптической техники для лучшей визуализации и точного исполнения хирургического шва.
Шов может быть наложен сразу при обращении человека в больницу с травмой. Выполняется он в ходе санитарной обработки раны. Если человек не сразу обратился за помощью или квалификации хирурга не достаточно для проведения операции такой сложности, выполняется операция без восстановления нерва: рана зашивается, а через некоторое время проводится восстановление нерва.
Если концы нерва не сшить, со временем нервные волокна погибают и для восстановления подвижности руки необходимо будет брать часть нервного волокна из другой части тела аутотрансплантат.
После операции накладывается повязка для иммобилизации руки или гипс на 3 недели.
Осложнения патологии
 Осложнения возможны при несвоевременном обращении человека в больницу для лечения. Ствол лучевого нерва, не имеющий анатомической целостности, не выполняет своих функций и со временем наблюдается паралич руки или некоторых ее частей.
Осложнения возможны при несвоевременном обращении человека в больницу для лечения. Ствол лучевого нерва, не имеющий анатомической целостности, не выполняет своих функций и со временем наблюдается паралич руки или некоторых ее частей.
При частых воспалительных процессах, например, при ревматоидном артрите, нервная ткань повреждается. Чаще всего это выражается в демиелинизации волокон.
На практике часто случаются ситуации, когда пациенты надеются на спонтанное выздоровление, не имея на то объективных причин. В результате приходится проводить повторные восстановительные операции, длительные реабилитации, чтобы активизировать руку.
В отдаленном послеоперационном периоде возможно развитие неврита лучевого нерва. Это происходит из-за неправильного ведения пациента после хирургического вмешательства или непонимания им важности реабилитационных мероприятий. Неразработанная конечность в скором времени ослабевает и перестает выполнять свои функции.
Если не пройти лечение вовремя, спустя время, когда поврежденные ткани зажили, крайне сложно улучшить ситуацию. Вполне вероятно, человеку не удастся помочь или придется применять инновационные методики, которые очень дорого стоят и не по карману большинству пациентов.