Грыжа межпозвоночного диска поясничного отдела часто приводит к ущемлению спинномозговых корешков и появлению сильной боли, которая практически не уменьшается на фоне применения нестероидных противовоспалительных средств. Заболевание имеет код по МКБ-10 М51.
Классификация и симптомы
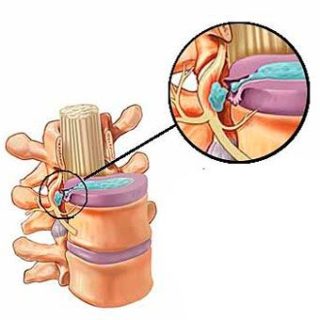
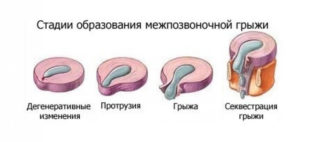
Между телами позвонков расположены междисковые хрящевые структуры. Они выдерживают большую осевую нагрузку, которая сильнее выражена в области поясницы, включая позвонки l1, l2, l3, l4, l5, l6. При определенных условиях по краю межпозвоночного диска формируется грыжа в виде выпячивания.
Современная классификация грыжи подразумевает разделение на виды. В зависимости от тканей:
- Пульпозное образование – мягкая центральная часть проникает наружу через трещины более плотного периферического фиброзного кольца.
- Хрящевая грыжа – выпячивание сформировано вследствие секвестрации, оно обычно образуется на фоне длительного дегенеративно-дистрофического или воспалительного процесса. Секвестрировать могут любые хрящи.
Отдельно выделяется костное выпячивание. Оно образовано костной тканью вследствие краевого разрастания тел позвоночника и по форме напоминает истинную грыжу, а также вызывает развитие сходной симптоматики.
- Небольшая диффузная протрузия или предгрыжевой мешок – размер до 2 мм, нет повреждения фиброзных волокон. Обычно образование относится к варианту нормы.
- Выпадение или пролабирование – от 3 до 7 мм, появление может сопровождаться повреждением волокон. Образование может проявлять соответствующую клиническую симптоматику и требует лечения.
- Грыжа или экструзия межпозвоночного диска – размеры от 6 до 11 мм, клиническая симптоматика зависит от локализации и часто сопровождается сильным болевым синдромом. Если размер превышает 11 мм, то повышается риск смещения.
Опухоль позвонка может выглядеть как грыжа, но ее размеры достигают 4 см. В зависимости от расположения выпячивания по отношению к условной центральной линии выделяются:
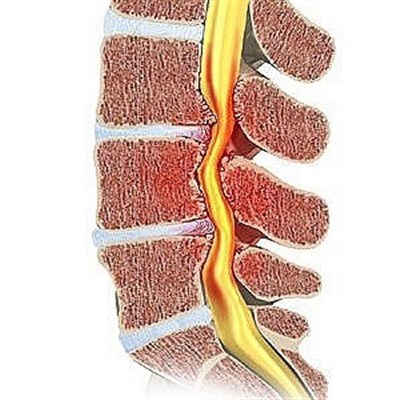
- Грыжи, направленные в канал позвоночника, где проходит спинной мозг – задние, боковые и срединные грыжи. Они нередко сдавливают спинной мозг и приводят к развитию соответствующей симптоматики.
- Боковые или латеральные выпячивания – левосторонние, правосторонние, двусторонние, переднебоковые и заднебоковые грыжи, которые нередко могут сдавливать корешки спинного мозга.
- Фораминальные грыжи – выпячивание направленно непосредственно в отверстие, через которое из канала выходят корешки спинного мозга. Патологическое состояние сопровождается выраженным болевым синдромом.
- Передние грыжи – выпячивание локализуется кпереди от тела позвонка. Его формирование сопровождается отсутствием клинической симптоматики. Это связано с отсутствием сдавливания заднебоковых нервных волокон.
- Задние грыжи, которые могут называться дорзальные выпячивания.
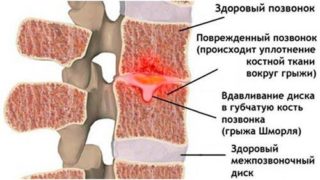
- Грыжа Шморля – выпячивание направлено в сторону тела соседнего позвонка, вдаваясь в костную ткань. Такие образования обычно выявляются только после проведения рентгенографии.
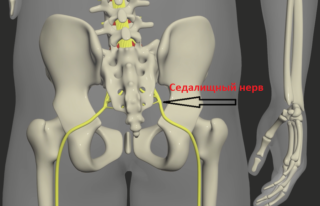
Межпозвонковая грыжа характеризуется различными клиническими проявлениями, что зависит от локализации и размеров образования. Для удобства диагностики все признаки патологии были сгруппированы в следующие синдромы:
- Болевой синдром – дискомфорт появляется вследствие развития воспалительной реакции вокруг грыжи, а также сдавливания нервных волокон. Боли появляются там, где сформировалась грыжа. Они могут отдавать по ходу нервов, образованных спинномозговыми корешками. Обычно неприятные ощущения иррадиируют в руку или ногу.
- Позвоночный синдром – повышение тонуса поперечнополосатой скелетной мускулатуры в области позвоночника, которое имеет рефлекторное происхождение на фоне воспалительного процесса в тканях.
- Корешковый синдром – клинические проявления сдавливания нервных волокон спинномозговых корешков. Нарушается прохождение импульсов по двигательным и чувствительным волокнам. Это сопровождается болью, отдающей в руку или ногу, снижением чувствительности кожи, появляется слабость мышц.
- Дискогенная миелопатия – нарушение функционального состояния спинного мозга, вызванное стенозом канала и сдавливанием вещества большой грыжей, направленной в канал позвоночника. Ниже сдавливания снижается чувствительность кожи, мышечная сила, появляются болевые ощущения. Нередко нарушается работа тазовых органов, развивается непроизвольное мочеиспускание или дефекация. У женщин отмечается изменение менструального цикла, у мужчин бывает эректильная дисфункция.
Если есть подозрение, что образовалась грыжа поясничного отдела позвоночника, симптомы и лечение должны определяться медицинским специалистом индивидуально.
Причины и факторы риска
К основной причине формирования грыжи межпозвоночного диска относится развитие дегенеративно дистрофического процесса, который характеризуется нарушением питания хрящевой ткани с последующим постепенным разрушением. При этом долго повреждаются фиброзные волокна по краю межпозвоночного диска, что на фоне нагрузки приводит к формированию выпячивания, образованного более мягкой центральной пульпой.
Выделяется большое количество провоцирующих факторов, которые инициируют развитие остеохондроза, дистрофию и дегенерацию дисков:
- Наследственная предрасположенность, которая реализуется на генетическом уровне. При этом ребенок после рождения уже имеет проблему.
- Недостаточная двигательная активность человека, приводящая к раннему началу развития дегенеративно-дистрофических процессов.
- Перенесенные травмы – ушибы, растяжения, разрывы связок, вывихи, подвывихи суставов, переломы костных оснований часто приводят к неправильному перераспределению нагрузки на межпозвоночные диски, что провоцирует последующее повреждение.
- Чрезмерные статические нагрузки на позвоночник, приводящее к быстрому прогрессированию дегенеративно-дистрофических процессов в межпозвоночных дисках. Это бывает у тучных людей, во время многоплодной беременности, на фоне работы, связанной с длительным пребыванием человека на ногах.
- Нарушение осанки, имеющее врожденное или приобретенное происхождение – на фоне выраженных сколиоза, лордоза или кифоза существенно повышается риск формирования межпозвоночной грыжи.
- Систематические повышенные динамические нагрузки на позвоночник – ношение, подъемы тяжестей, двигательная активность, сопровождающаяся длительным выполнением однотипных движений в позвоночнике.
- Нарушение течения обменных процессов в организме, которое часто приводит к снижению прочности костной ткани, а также изменению свойств хрящей.
- Аутоиммунные процессы – патологические процессы, которые характеризуются «ошибочной» выработкой антител клетками иммунитета к собственным тканям, что в первую очередь приводит к возникновению специфического воспалительного процесса в структурах позвоночника. К таким заболеваниям относятся ревматизм, болезнь Бехтерева, ревматоидный артрит.
Знание причин развития патологического процесса нужно для выбора наиболее эффективных терапевтических и профилактических мероприятий. Для эффективной патогенетической терапии необходимо понимать механизм развития заболевания. Взрослый человек в большей степени подвержен воздействию провоцирующих факторов.
Методы диагностики
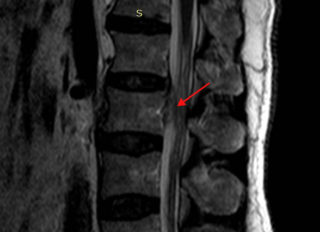
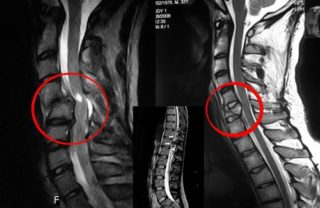
Если на основании клинической картины врачом была заподозрена межпозвоночная грыжа поясничного отдела позвоночника (аббревиатура – ПОП), симптомы и лечение могут быть определены на основании результатов клинического и инструментального обследования. Для оценки локализации изменений необходимо делать визуализацию структур позвоночника при помощи следующих методик:
- Рентген – «просвечивание» позвоночника, которое проводится в прямой и боковой проекции. При этом удается получить два снимка, на которых врач определяет изменения, устанавливает их выраженность, характер и локализацию.
- Компьютерная томография (КТ) – рентгенологическое послойное сканирование тканей, при помощи которого удается обнаруживать и узнавать минимальные изменения в тканях.
- Магнитно-резонансная томография (МРТ) – сканирование тканей, при котором визуализация осуществляется за счет физического эффекта резонанса ядер в сильном магнитном поле. Методика получила популярность для дифференциальной диагностики злокачественных новообразований. Она позволяет выявлять метастазы.
Для оценки функционального состояния организма назначаются лабораторные исследования. На основании всех полученных результатов по показаниям подбирается дальнейшее лечение.
Лечение и профилактика
Вылечить межпозвоночную грыжу поясничного или пояснично-крестцового отдела можно при помощи радикального удаления выпячивания с последующей пластикой ворот. В качестве антисептика перед процедурой наносится йод. Хирургическое вмешательство включает малоинвазивные эндоскопические методики с применением специального аппарата, которые популярны несмотря на то, что стоят дорого. Стоимость зависит от объема вмешательства, при помощи которого хирургу удается удалять выпячивание и убирать дискомфорт. При этом операция может длиться около получаса. После удаления грыжи проводится пластика стенки мешка. Затем требуется реабилитация, которая может длиться 1 год.
При небольших изменениях на ранней острой стадии течения патологии, а также в случае, когда есть противопоказания и нельзя оперировать, будет помогать комплексная консервативная терапия с применением нескольких направлений, включая курсы медикаментозной терапии, диету, компрессы на шейный, грудной поясничный и крестцовый отдел хребта, специальные ортопедические матрасы, на которых удобно спать, комплексы гимнастики, упражнений, которые разработали Дикуль, Бубновский, Евдокименко, Малышева, Неумывакин.
Консервативно лечить начинают с применения различных групп медикаментов, включая нестероидные противовоспалительные средства, хондропротекторы, витамины. Вне периода обострения патологического процесса могут требоваться лечебные физиотерапевтические процедуры, лазер, массаж, лечебная физкультура с тренировками и занятиями на турнике. Полезно плавать в бассейне.
Лечиться можно дома при условии выполнения всех рекомендаций. Сколько и какие пить препараты в таблетках или использовать уколы, схему и комбинацию лекарств определяет врач. Также он подбирает способ воздействия физическими факторами, которые способны уменьшать размер выпячивания, заставлять его немного рассасываться.
На весь период времени человек трудоспособного возраста может брать больничный лист, даже если он лечился в домашних условиях, о чем есть записи в истории болезни. Народные средства при межпозвоночной грыже малоэффективны.
Возможные осложнения и последствия
При отсутствии лечения возможно развитие опасных осложнений и негативных реакций. Они также зависят от размеров и локализации грыжи, а также количества образований:
- Переднее маленькое выпячивание до 5 мм обычно не имеет клинических проявлений. Если размеры превышают 5 см, повышается риск сдавливания прилегающих тканей и сосудов.
- Боковые и заднебоковые грыжи размерами меньше 6-7 мм приводят к появлению минимальных клинических симптомов со стороны спины. При дальнейшем увеличении до 8 – 9 мм появляются признаки ущемления спинномозговых корешков. Если размер выпячивания превышает 11 мм, боли не снимаются при помощи нестероидных противовоспалительных средств. Размеры грыжи свыше 1 см также вызывают корешковый синдром, при котором может неметь кожа, снижаться сила скелетных мышц.
- Форамиальные грыжи приводят к осложнению в виде сдавливания корешков при небольших размерах от 2-3 до 4-5 мм с последующим развитием корешкового синдрома.
Тяжесть осложнений зависит от того, между какими позвонками сформировалась грыжа:
- L2-3 – изменения приводят к нарушению чувствительности кожи и снижению силы мышц верхней части снаружи ноги.
- L4-5 – корешковый синдром приводит к изменениям по всей длине ноги слева или справа, так как обычно нарушается состояние седалищного нерва. Обычно грыжа формируется между позвонками l4-l5.
- L5-S1 – ущемление спинномозгового корешка приводит к нарушению функционального состояния тазовых органов. Если формируется образование на уровне L4-S1 и его размеры превышают 8 мм, нарушения одновременно затрагивают таз, левую или правую ногу.
Когда одновременно поражается грудной отдел позвоночника, боль, снижение чувствительности и мышечной силы затрагивает руку. Комбинированная патология нескольких отделов хребта чаще диагностируется у подростков в период активного роста. Женский организм в большей степени подвержен изменениям в опорно-двигательном аппарате.
Пациент может жить с грыжей даже без операции при условии отсутствия выраженного ущемления спинномозговых корешков. В случае появления первых признаков патологии нужно обращаться к врачу, который даст совет, подберет соответствующее лечение, помогающее избавляться от дискомфорта.
Если беспокоит очень сильная боль, выполняется новокаиновая блокада 1-2 раза в день, которая временно может снимать симптом. Проблемой диагностики и лечения грыж занимается невролог. Если выявлена психосоматика, может потребоваться консультация психолога. Пытаться лечить патологию самостоятельно нельзя.
Чтобы избежать грыжи межпозвоночных дисков, следует исключить воздействие провоцирующих факторов. Ребенку нужно запрещать поднимать тяжести, долго стоять, неправильно сидеть за партой или столом. Юношам с выраженной грыжей нельзя служить в армии на весь призывной срок, так как патология имеет тенденцию к прогрессированию.