Межпозвоночная грыжа представляет собой патологическое выпячивание диска, расположенного между телами позвонков. Причиной заболевания в большинстве случаев становится хронический остеохондроз шейного, грудного или поясничного отделов. Грыжа возникает не сразу, это длительный процесс, сопровождающийся обострениями и ремиссиями. Ущемление позвоночной грыжи имеет характерные симптомы и делится на несколько видов. О них стоит узнать заранее, чтобы предотвратить развитие заболевания и вовремя начать лечение.
Виды и симптомы обострения
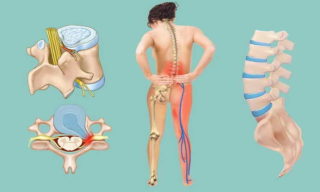
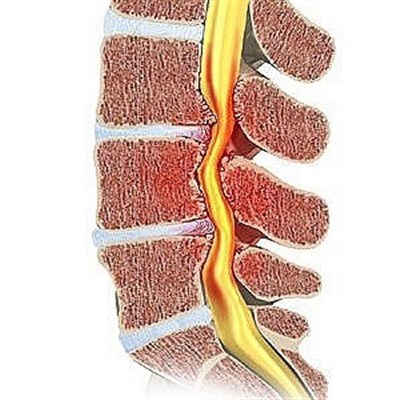
Грыжа чаще всего образуется в грудном и поясничном отделах позвоночника, поскольку на них ежедневно ложится большая нагрузка по распределению веса и обеспечению равновесия всего тела. Позвоночный столб состоит из отдельных позвонков, между которыми расположены межпозвонковые диски, состоящие из хрящевой ткани различной плотности.
Внутри фиброзного хрящевого кольца находится главная часть диска — ядро со студенистым содержимым. Когда позвонки смещаются по причине разрушения или других деструктивных изменений, амортизационные качества дисков снижаются. Под влиянием трения происходит разрыв диска, после чего студенистое содержимое переходит в спинномозговой канал. Грыжа формируется за счет желеобразного ядра, вышедшего за пределы диска.
Защемление грыжи позвоночника проходит с рецидивами, длительность которых зависит от возраста пациента, общей клинической картины. В среднем они длятся от 2 суток до 14 дней. Обострение, провоцируемое воспалением, начинается с прострела в пояснице, затем очаг боли переходит в зону талии, иногда распространяется на конечности и седалищный нерв. В перечень наиболее распространенных симптомов входит:
- шаткость походки;
- проблемы с подвижностью;
- сложности с переменой положения тела;
- онемение в зоне спины, мурашки, жжение и покалывание.
Симптомы защемления межпозвоночной грыжи часто включают сильную боль, для блокирования которой нужно принимать анальгетики и делать инъекции в форме эпидуральных блокад. Пациенты во время прострела вынуждены лежать в одном положении, чтобы купировать болевой синдром. Принятие горизонтальной позы временно облегчает боль, которая постепенно перетекает в зону бедер, стоп и икроножных мышц. Длительная компрессия тканей позвоночника также способна провоцировать нарушения работы репродуктивной и мочеполовой системы.
Защемление дисков и грыжа в основном диагностируется у взрослых пациентов в возрасте от 35 до 50 лет. За последние годы остеохондроз все чаще встречается до 30 лет, это наиболее актуальная проблема в неврологии.
Причины патологического процесса
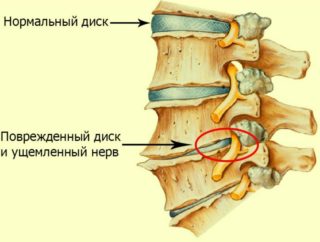
Чаще всего ущемление дисков и грыжа развиваются у людей с диагностированным остеохондрозом. Когда пораженные отделы начинают воспаляться, без лечения деструктивные процессы постепенно провоцируют разрушение дисков. В группу риска входят люди, ведущие малоподвижный образ жизни, выполняющие физически тяжелую работу, пациенты в возрасте старше 30 лет и женщины в период беременности. Причиной обострения заболевания также может стать:
- превышенная масса тела;
- гиподинамия и статичное положение спины, в результате которых диски начинают защемлять грыжу;
- переохлаждение шейного, грудного или поясничного отдела;
- травматические повреждения;
- нарушенный метаболизм и недостаток витаминов.
Лечение острого воспаления грыжи позвоночника должно быть своевременным, при его отсутствии патология может привести к негативным последствиям. При отсутствии терапии сдавливание корешков в области спинномозговых нервов становится причиной постоянных болей и заметно снижает работоспособность. Последствие болезни – развитие скованности движений, заставляющее менять привычный образ жизни и вести постельный режим. Нижние конечности пациентов начинают онемевать, в результате нарушается работа органов малого таза. В тяжелых случаях грыжевое выпадение приводит к парализации ног и инвалидности.
Методы диагностики
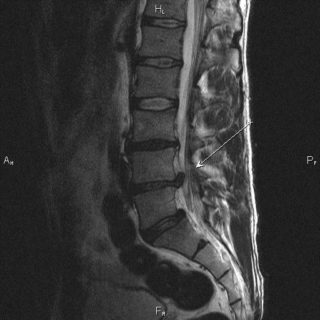
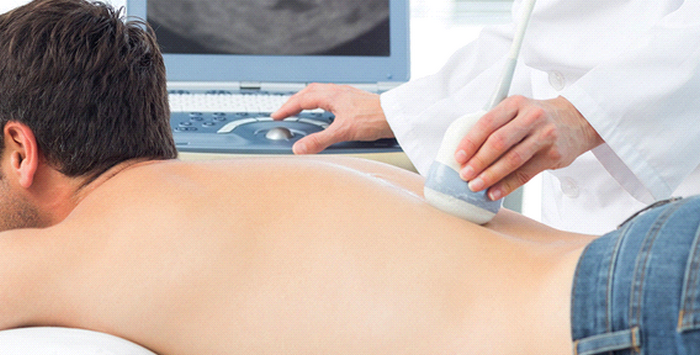
В начальной стадии признаки заболевания схожи с симптоматикой неосложненной грыжи при остеохондрозе. Обнаружить межпозвоночное образование можно только при помощи МРТ или КТ позвоночного столба. МРТ-диагностика считается более информативной, поскольку позволяет лучше визуализировать структуру мягких тканей. В процессе такого исследования можно увидеть саму грыжу, уточнить ее локализацию и стадию формирования, а также определить, насколько сужен позвоночный канал. Если проводить исследование при помощи томографа невозможно по ряду причин, для подтверждения патологии применяют методику контрастной миелографии.
Когда речь идет о межпозвоночной грыже в шейном отделе, сопровождаемой сильным сдавливанием артерии позвоночника, специалисты назначают сосудистые исследования, например, РЭГ или УЗДГ. Такое обследование сочетают с функциональными пробами, включающими повороты и наклоны головы.
В зависимости от клинической картины болезни пациент с грыжей в области грудины может нуждаться в дополнительной консультации кардиолога, гастроэнтеролога и пульмонолога. В таких случаях нередко требуется проведение ЭКГ, гастроскопии и обзорной рентгенографии ОГК.
Стандартная рентгенография позволяет диагностировать только остеохондроз, искривление позвоночника и сопутствующие аномалии.
Лечение и профилактика
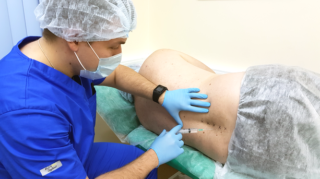
Лечение обострения остеохондроза и межпозвонковой грыжи полностью зависит от тяжести симптомов, динамики и характера развития образования. Если речь идет о стандартном случае, применяются консервативные методики, при их неэффективности требуется хирургическое вмешательство. В период обострения боли купируют при помощи медикаментов. Лекарственная терапия помогает устранить болевой синдром и продлить период ремиссии за счет улучшения питания хрящевых тканей и восстановления пораженных дисков. Стандартная схема лечения в домашних условиях включает:
- обезболивающие препараты, например, таблетки Баралгин и Кеторол;
- противовоспалительные средства и мази нестероидного типа, в том числе Диклофенак, Ибупрофен или Мовалис;
- спазмолитики и миорелаксанты, блокирующие спазмы мышц, чаще всего применяется Тизалуд и Мидокалм;
- гормональные лекарства, устраняющие воспаления и боли, например, Дексаметазон;
- сосудорасширяющие препараты, в том числе Трентал и Пентоксифиллин;
- народные средства в качестве комплексной терапии.
Дополнительно врачи назначают курс приема хондропротекторов для питания хрящевой ткани и витаминные комплексы.
Операции являются крайней мерой, назначаемой в случае невозможности или неэффективности стандартной терапии в особо тяжелых случаях, когда конечности начинают неметь и отниматься. Удаление грыжи показано при длительных болях, компрессии артерии позвоночника и развитии серьезного неврологического комплекса.
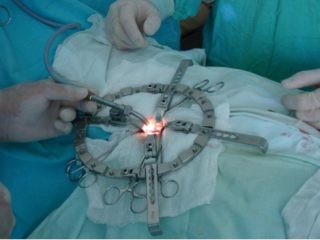
Доступно несколько хирургических методик с различной степенью травматичности. Сюда входит дискэктомия, представляющая собой иссечение грыжи в сочетании со стабилизацией диска и его фиксацией в нужном положении. В качестве стабилизаторов используют импланты, металлические или титановые штифты и винты. Дискэктомия считается травматичным способом, реабилитация после которого занимает несколько месяцев. Применяется в сложных случаях.
При наличии грыжи незначительного объема без осложнений рекомендуют проведение нуклеопластики или внутридисковой электротермальной терапии. Первый метод включает удаление ядра с помощью лазера, второй – разрушение нервных структур и волокон грыжи внутри диска с последующим восстановлением поврежденных тканей. В период реабилитации необходимо носить бандаж, принимать медикаменты и соблюдать постельный режим дома.
Чтобы впоследствии не лечить грыжу, стоит заранее позаботиться о профилактических мерах. Пациентам с остеохондрозом и аналогичными патологиями нужно ограничивать физические нагрузки и не находиться в статичном положении длительное время. Хороший результат дают пешие прогулки, ношение поддерживающих бандажей, правильное питание и сохранение в норме массы тела, исключение употребления алкоголя и сигарет. Специалисты также советуют делать специальные упражнения, посещать бассейн и своевременно реагировать на тревожные симптомы, которые могут быстро пройти и появиться снова.