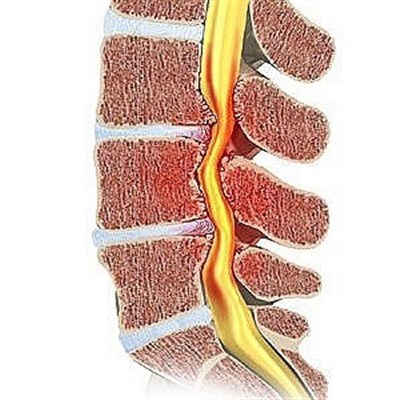
Остеомиелит позвонков — тяжелая патология, которая заключается в проникновении инфекции в костную и хрящевую ткань на фоне воспалительных процессов в организме. Зачастую гнойный спондилит является осложнением операции на позвоночнике. Может быть поражен шейный, грудной и поясничный отдел.
Причины остеомиелита
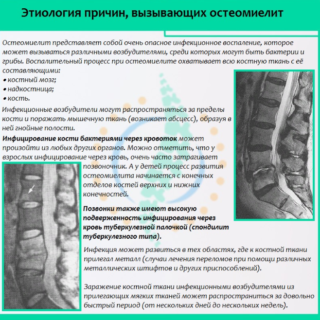 Остеомиелит позвоночника (код по МКБ–10 — М46.2) развивается по причине проникновения в организм бактерий или размножения условно-патогенной флоры. Стафилококк, синегнойная палочка, протей, микобактерия туберкулеза, золотистый стафилококк и другие микроорганизмы провоцируют поражение костной и хрящевой ткани.
Остеомиелит позвоночника (код по МКБ–10 — М46.2) развивается по причине проникновения в организм бактерий или размножения условно-патогенной флоры. Стафилококк, синегнойная палочка, протей, микобактерия туберкулеза, золотистый стафилококк и другие микроорганизмы провоцируют поражение костной и хрящевой ткани.
Группу риска составляют пациенты от 55 лет. Чаще болеют мужчины.
Риск поражения сегментов позвоночного столба повышает:
- сниженный иммунитет;
- отсутствие своевременного лечения воспалительных процессов в организме;
- наличие вредных привычек.
К другим провоцирующим факторам относят:
- пожилой возраст;
- наличие сахарного диабета;
- инфекции мочевыделительной системы;
- венерические заболевания;
- скарлатину;
- корь;
- пневмонию;
- тонзиллит;
- прием гормональных препаратов;
- простатит в хронической форме;
- нарушение функции щитовидной железы;
- трансплантацию органов;
- туберкулез позвоночного столба;
- наличие онкологических опухолей;
- ежедневное введение препаратов посредством внутривенного катетера;
- наследственное заболевание крови — серповидно-клеточную анемию.
Симптоматика заболевания во многом зависит от вида бактерии, общего состояния организма и иммунитета.
Симптомы патологии
- Острым. Составляет свыше 50% случаев.
- Хроническим рецидивирующим. Диагностируется в 25—35% случаев.
- Первичным хроническим. Отмечается у 10—15 % пациентов.
Клиника гнойного спондилита включает следующие признаки:
- сонливость, спутанность сознания;
- повышение температуры тела, озноб;
- подергивание верхних и нижних конечностей;
- болевые ощущения в области воспаления;
- тошноту, рвоту
- судороги;
- понижение артериального давления;
- проблемы со слухом и обонянием;
- нарушение зрительной функции;
- надсадный кашель;
- частичную обездвиженность или паралич конечностей;
- отечность в зоне стоп, голеней и бедер;
- болевые ощущения в области грудной клетки;
- тахикардию;
- снижение чувствительности в ногах и руках;
- астению.
Для правильного диагностирования остеомиелита необходимы показатели нескольких маркеров. Важен источник инфицирования и способ проникновения бактерии.
По виду возбудителя принято различать следующие клинические формы:
- Специфическую. Патология провоцируется сифилисом, гонореей, туберкулезом, брюшным тифом, бруцеллезом.
- Неспецифическую. Причиной инфекции выступает стрептококк и золотистый стафилококк.
Бактерии могут проникнуть через кровяное русло, лимфу, открытые раны в позвоночном столбе. Также инфицирование возможно при хирургических вмешательствах на позвонок при несоблюдении стерильности.
Методы диагностики
 Из-за скрытых симптомов диагностика заболевания, особенно на начальном этапе, затруднительна. При любых видах болей в области спины следует обратиться к специалисту. Будет проведена лабораторная диагностика и инструментальное обследование.
Из-за скрытых симптомов диагностика заболевания, особенно на начальном этапе, затруднительна. При любых видах болей в области спины следует обратиться к специалисту. Будет проведена лабораторная диагностика и инструментальное обследование.
Лабораторные методы предполагают:
- Посев крови. Определяет тип возбудителя и позволяет подобрать соответствующий антибиотик. Уровень информативности данного метода составляет 50%.
- Определение показателя скорости оседания эритроцитов. Маркер в 90% случаев повышается.
- Выявление уровня лейкоцитов и лимфоцитов. Метод является самым значимым.
- Анализ мочи. В урине наблюдается увеличение эпителия и белка, что сигнализирует о наличии воспаления.
- Анализ ликвора (жидкости, которая циркулирует в спинном и головном мозге). Повышается уровень белка, лейкоцитов и лимфоцитов, что также сигнализирует о воспалительном процессе.
Обычно назначаются следующие диагностические процедуры:
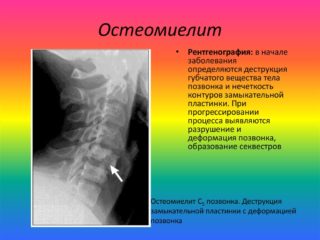
- Рентгенография. На начальных этапах заболевания она обладает малой информативностью, так как не отображает воспалительные очаги. Для визуализации патологических изменений костная структура должна быть разрушена не менее чем на 30%. Однако снимок может отобразить уменьшение расстояния между позвоночными сегментами, деструкцию концевых пластин.
- МРТ с контрастом. Метод обладает высокой степенью точности. Поскольку инфекция способствует дестабилизации кровообращения, контрастное вещество способно визуализировать участки с нарушением.
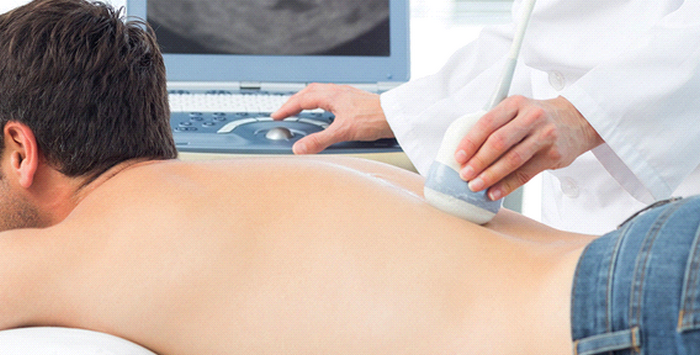
- УЗИ. Метод выявляет абсцессы в мягких тканях позвоночного столба.
В отдельных случаях проводится биопсия. Диагностическая процедура назначается при невозможности определения возбудителя инфекции. Она осуществляется посредством иглы с контролем компьютерного томографа.
Лечение и прогнозы
 Лечение остеомиелита длительное. Для полного купирования болезни требуется несколько месяцев. Прогноз при остром процессе благоприятный. При хронической форме он зависит от длительности и формы повреждения.
Лечение остеомиелита длительное. Для полного купирования болезни требуется несколько месяцев. Прогноз при остром процессе благоприятный. При хронической форме он зависит от длительности и формы повреждения.
Лечение патологии проводится в условиях стационара. Поскольку в большинстве случаев возбудителем патологии выступает бактерия Staphyloccocus, показана активная терапия антибиотиками. Продолжительность внутривенного введения препаратов составляет 1 месяц. После этого назначается прием препаратов в таблетках. Пациент должен соблюдать постельный режим. Если инфекция имеет туберкулезную этиологию, антибиотикотерапия продолжается до года.
При стационарной терапии осуществляется фиксация позвоночного столба посредством жесткого корсета. Продолжительность ношения зависит от динамики терапии.
Также используется дезинтоксикационная терапия, предполагающая введение препаратов Гемодез, Полиглюкин или Альбумин.
При вероятности заражения крови показана гемосорбция. Основу метода составляет введение в организм сорбентов, которые выводят токсины.
Проводится дренирование, предполагающее удаление гноя и промывание воспалительных очагов антибиотиками и ферментами.
Пациенту прописываются обезболивающие препараты.
Показан прием иммуномодуляторов. Для ускорения регенерационных процессов важно потребление пищи, богатой белками и аминокислотами. Вещества участвуют в построении костной массы.
Важную роль играют витамины группы B. Показан прием препаратов Мильгамма, Нейромультивит, Беневрон БФ. В терапевтическую схему включаются препараты, содержащие кальций и витамин Dз.
Укреплению костной ткани способствуют хондропротекторы, а также витамины Энджой NT, Коллаген Ультра, Остео Санум, Витрум Остеомаг.
Используются физиотерапевтические процедуры:
- электрофорез с лидокаином;
- УВЧ;
- ультразвук;
- магнитотерапия;
- озокерит;
- кислородная терапия.
Лечить заболевание можно методами народной медицины. Они применяются в комплексе с основной терапией. Перед их использованием необходима консультация специалиста.
- Настойка грецкого ореха. Берется 500 мл водки и 200 г перегородок орехов. Смесь настаивается на протяжении 2 недель в темном прохладном месте. После этого настойка процеживается. Она принимается по 1 ст л 3 раза в день. Употреблять следует до исчезновения боли.
- Компресс из грецкого ореха. Берется 30 ореховых ядер. Они мелко нарезаются, после чего заливаются 1 л медицинского спирта, разбавленного водой в соотношении 1:1. Настаивать смесь следует 2 недели в темном и прохладном месте. Компресс ставится на пораженную область на протяжении месяца.
- Настой на основе сухого тысячелистника. Берется 1 ст л растения и заливается 500 мл кипятка. Смесь настаивается 15 минут, после чего процеживается. Настой делится на 4 части, которые выпивают в течение дня. В каждую порцию добавляется 1/2 ч л пажитника.
- Настой на основе цветов сирени. Берется банка объемом 1 л, которая неплотно утрамбовывается сиреневыми цветами. Они заливаются водкой до верха. Смесь настаивается 10 дней, затем процеживается. Принимается по 30 капель 3 раза в день.
Оперативное вмешательство показано в исключительных случаях при низкой эффективности терапии антибиотиками. Проводится иссечение секвестров и удаление очагов, пораженных некрозом. Далее проводится стимуляция регенерации костной ткани.
Также хирургический метод применяется при наличии обширных разрушений костей, сопровождающихся болью и деструкцией позвоночных сегментов. В этом случае показана реконструкция поврежденных элементов посредством трансплантатов на основе пористого титанового сплава.
Имплантат приживается не во всех случаях. Иногда процесс заживления сопровождается интенсивными болями. Может нарушиться кровообращение, появиться отечность околопозвоночной ткани, снизиться чувствительность оперированной области. В некоторых случаях пересаженная ткань начинает разрушаться, что вызывает деформацию позвоночного столба.
 Остеомиелит позвоночника может вызвать ряд серьезных осложнений:
Остеомиелит позвоночника может вызвать ряд серьезных осложнений:
- поражение почек;
- общее истощение организма;
- патологические переломы;
- сепсис;
- деформацию скелета;
- формирование контрактур;
- некроз костной ткани;
- онкологические новообразования;
- септический артроз, при котором инфекция распространяется на близлежащие суставы.
Последствия остеомиелита позвоночника связаны с дополнительными факторами:
- состояние иммунной системы пациента;
- возраст;
- морфология тканей, подвергшихся инфицированию;
- реакция на медикаменты.
Об успешном лечении можно говорить, если заболевание не рецидивирует на протяжении последующих 2—3 лет. Прогноз в большинстве случаев положительный.
В некоторых случаях патология провоцирует необратимую деструкцию опорно-двигательного аппарата. Пациенту грозит инвалидность. Летальный исход возможен при распространении воспалительного процесса на внутренние органы, в особенности легкие и сердце.