Согласно статистике, каждый человек после 40 лет испытывал сильные боли в пояснице хотя бы раз. Это могло быть связано с травмой, переохлаждением, заболеванием внутренних органов. После 50 лет люди с хроническими болями в спине встречаются очень часто. У кого-то они связаны с патологиями скелета и суставов, у других – с заболеваниями органов. Чтобы разобраться, почему возникает боль в пояснице, или люмбалгия, нужно оценить сопутствующие симптомы и пройти диагностику у врача.
- Распространенные причины болей в пояснице
- Возможные патологии и их дополнительные признаки при болях в пояснице
- Классификация по характеру и локализации боли
- Сильные, невыносимые боли
- Боль, отдающая в поясницу
- Острая, внезапная боль
- Ноющая болезненность
- Хроническая болезненность
- Способы диагностики
- Методы лечения люмбалгии
- Терапия медикаментами
- Физиопроцедуры при болях
- Терапия блокадой
- Хирургическое вмешательство
- Профилактика болезненных ощущений в пояснице
Распространенные причины болей в пояснице
Не всегда болезненные ощущения в поясничной области связаны с хроническими патологиями опорно-двигательного аппарата или внутренних органов. В ряде случаев они напрямую зависят от образа жизни пациента, его привычек и отношения к собственному здоровью.
- Повышенная нагрузка. Неприятные ощущения могут появляться в пояснице после интенсивных спортивных упражнений, физической работы, длящейся несколько часов без перерыва, от частого ношения чрезмерных тяжестей. Это приводит к скоплению молочной кислоты, из-за которой раздражается скелетная мускулатура, возникает жжение. После непродолжительного отдыха эти симптомы проходят, боль перестает причинять дискомфорт. Если же симптомы возникают всегда после физической активности, это может указывать на травмы и развитие дегенеративных процессов в межпозвонковых дисках и хрящах.
- Большая грудь у женщины. У некоторых девушек естественный или искусственно полученный 4-5 размер груди оказывает сильную нагрузку на позвоночник, что может вызывать патологические процессы в позвонках. Также девушки с большой грудью нередко сутулятся, что ухудшает ситуацию.
- Обувь на высоком каблуке. Еще одна причина болей в пояснице, свойственная преимущественно женщинам. Высокие каблуки провоцируют увеличение нагрузки на позвоночник до 10 раз, а также вызывают сдавливание мелких сосудов в ногах. Это приводит к нарушению кровообращения, в том числе в тазовой области. Трофика межпозвоночных дисков изменяется, что ведет к болям и заболеваниям.
- Период климакса. У женщин при естественной менопаузе снижается число эстрогенов, что приводит к ухудшению восстановительных процессов. Костные ткани теряют способность полностью усваивать полученные микроэлементы, что делает их более хрупкими, подверженными переломам. Боль в пояснице при климаксе может указывать на развитие остеопороза и других патологий.
- Лишний вес. Эта причина болей в пояснице характерна как для женщин, так и для мужчин. Каждые 10 кг лишнего веса многократно увеличивают нагрузку на позвоночник, вызывая смещение и повреждение позвонковых дисков. Также это связано с неправильным питанием, недостатком фруктов и овощей в рационе, которые должны быть естественными поставщиками витаминов.
Спровоцировать неприятный симптом может переохлаждение. Из-за него крестец и мускулы, расположенные в этой области, воспаляются, что и приводит к боли.
Непатологические причины болей в пояснице часто связаны с простыми симптомами, отсутствуют множественные дополнительные признаки заболеваний.
Возможные патологии и их дополнительные признаки при болях в пояснице
Патологические причины, которые провоцируют боли в спине в области поясницы, обычно связаны с нарушениями в опорно-двигательном аппарате. Могут быть и другие факторы-провокаторы.
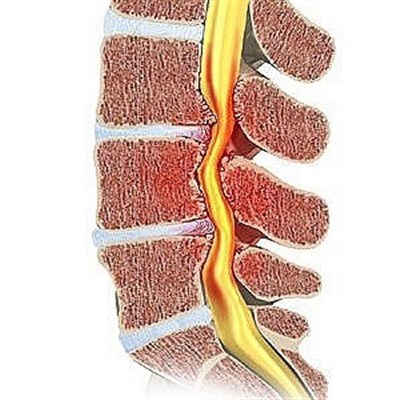
- Остеохондроз, протрузия и межпозвоночные грыжи. Симптомы могут возникать при 1-2 стадии, а также при остеохондрозе 3 степени, который характеризуется сложными деструктивными процессами. Если боль появляется при наклонах, поворотах корпуса, это говорит о серьезном повреждении позвонков.
- Радикулит. Воспалительное заболевание в спинномозговых корешках, при котором возникает опоясывающая боль.
- Сколиоз. Патология, связанная с искривлением позвоночника. При поясничной или смешанной форме, затрагивающей несколько отделов позвоночника, симптомы появляются часто, характеризуются давящим ощущением. Для полного устранения болей потребуется операция по удалению дефекта.
- Травматические повреждения. Переломы позвоночника, резкое поднятие тяжестей, ушибы, микротрещины и любые незначительные повреждения могут сопровождаться острой болью в пояснице. После травмы в большинстве случаев формируются дополнительные симптомы: гематомы, отеки, онемение ног и временная обездвиженность.
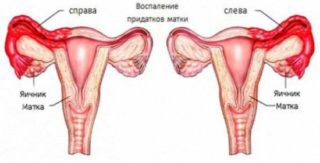
- Патологии гинекологии. У женщин с аднекситом, апоплексией, эндометриозом боли в пояснице могут быть выраженными или вялотекущими. Почти всегда при таких нарушениях появляются дополнительные признаки: патологические выделения, боль внизу живота, нарушение менструального цикла.
- Онкологические болезни. Если в области поясницы, в органах малого таза формируются новообразования, они могут давить на нервные окончания позвоночного столба.
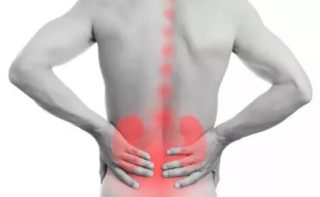
Спровоцировать острую боль в пояснице, особенно опоясывающего характера, способны патологии ЖКТ: панкреатит, при котором также возникает тошнота, рвота, слабость, понос и головокружения, колит, сопровождающийся метеоризмом и ложными позывами, вздутием и тяжестью, а также холецистит, при котором образовались камни. Очень редко боль в пояснице появляется при аппендиците и энтерите (воспаление слизистой тонкого кишечника).
Почечные заболевания нередко становятся причиной острой боли в пояснице, особенно локализованной строго слева или справа. Это может быть нефроптоз, мочекаменная болезнь, цистит, нефрит и другие нарушения органа.
У женщин тянуть поясницу может на ранних сроках беременности, а также в 3 триместре.
Причиной болей может оказаться вирус, не поддающийся полному излечению – опоясывающий герпес. Заподозрить его крайне сложно без сдачи клеточных анализов. По мере развития он может переходить на кожу, проявляясь сыпью.
Классификация по характеру и локализации боли
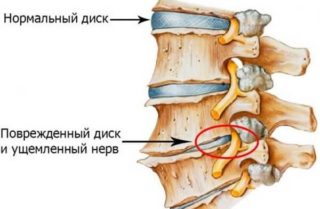
Люмбалгия поясничного отдела имеет разные причины. Степень выраженности синдрома может указывать на определенные расстройства.
Сильные, невыносимые боли
Такие симптомы развиваются преимущественно при остеохондрозе 2-3 степени, а также при грыжах. Из-за нестабильных позвоночных структур сдавливаются мягкие ткани, что приводит к развитию неприятного симптома.
Боль, отдающая в поясницу
Ощущается, как глубинная, чаще всего характерна для заболеваний внутренних органов:
- при язвенном колите, опухолях и дивертикулите кишечника;
- при нарушениях в поджелудочной железе, желчном пузыре и желудке;
- патологии матки, яичников, заболевания придатков, а также инфекции, передающиеся половым путем, у мужчин – простатит и рак простаты;
- болезни почек – нефриты, камни, колики.
Среди редких патологий – расслаивающаяся аневризма брюшной аорты.
Острая, внезапная боль
Развивается преимущественно при ущемлении остеофитом корешков нервов, а также при смещении межпозвоночных дисков. Характерна для приступов ревматических патологий, при которых развивается синдром люмбаго. Также может быть спровоцирована поясничным остеохондрозом.
Ноющая болезненность
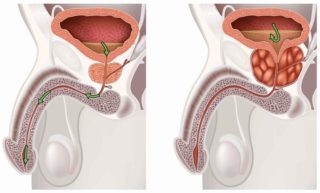
Развиваются с давящими, тупыми ощущениями, которые могут усиливаться при движении, вдохе, кашле. Чаще всего наблюдаются при патологиях органов малого таза: яичники, матка, мочевой пузырь, простата у мужчин. Также причина может быть в спондилоартрозе, спондилоартрите и остеохондрозе начальных стадий. Они не локализованы четко, нередко в процесс вовлекаются ягодицы, бедра и лодыжки. Ноющие боли часто указывают на прогрессирующие деструктивные и воспалительные процессы.
Хроническая болезненность
Если боль сохраняется постоянно, это говорит о развитии хронического патологического процесса. Могут быть сильные, тупые, иррадиирующие в другие части тела. В период ремиссии симптомы ослабевают, усиливаются после простуд, физических нагрузок, ОРВИ и обострения других нарушений. Также может появляться болезненность после долгой ходьбы, подъема по лестнице.
Вызывать хронический симптом могут застарелые травмы, МКБ, ишиас, острая грыжа, инсульт, пиелонефрит, болезнь Бехтерева, спондилез, остеохондроз, сколиоз, инфекции межпозвоночных дисков.
Способы диагностики
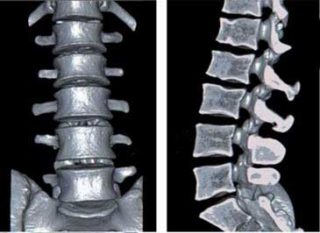
Понять, что именно провоцирует острые или хронические боли, поможет комплексная диагностика. Важно правильно поставить предварительный диагноз в кабинете у врача.
- Напряжение поясничных мышц отвечает за защитную реакцию и предотвращает сдавливание нервных окончаний.
- Искривление позвоночника может быть вызвано мышечным спазмом.
- Растяжки поперечного характера на пояснице указывают на активный рост человек, обнаруживаются в подростковом возрасте. Из-за чрезмерного роста может появиться нестабильность позвонков.
- Наличие боли при наклоне или прогибе. Усиление указывает обычно на развитие патологии.
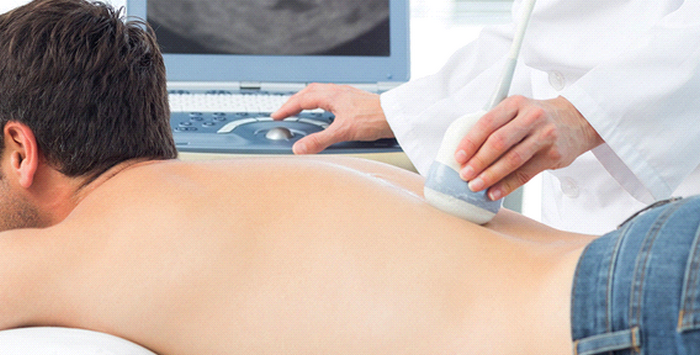
Пациенту обязательно назначают рентген в прямой и боковой проекции. Компьютерная томография позвоночника позволяет с точностью определить наличие расщепления дужки позвонка, его аномалий, признаков разрушения костей и хрящей, грыжи, сужение позвоночного канала, а также симптомы ущемления корешков, опухоли и абсцессы.
Вместо или вместе с КТ могут назначить ядерный магнитный резонанс или магнитно-резонансную томографию. Она отлично показывает опухоли, сдавливание нервов, гипертрофию, грыжу, отеки, сужение межпозвоночных дисков и разрушение позвонков.
Методы лечения люмбалгии
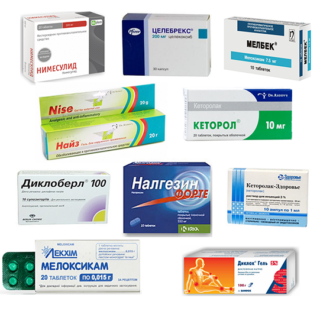
Для эффективной терапии болезненных ощущений сначала нужно точно поставить диагноз. Лечение займет много времени, оно должно быть комплексным. Кроме устранения болей, нужно убрать их причину – патологию органов или опорно-двигательного аппарата. Сделать это удается не всегда, но грамотный подход к терапии может существенно продлить период покоя без острой боли.
Терапия медикаментами
При лечении болей в пояснице используют несколько видов таблеток, уколов, гелей:
- Миорелаксанты центрального действия для общей терапии болей. Препараты Мидокалм, Баклофен, Сирдалуд снижают возбудимость спинного мозга, успокаивают нервные окончания и снимают мышечное напряжение, за счет чего уменьшается боль. Терапия обычно занимает не более 1-2 недель, иногда длится чуть дольше с постепенным снижением дозировки.
- НПВС. Нестероидные противовоспалительные средства на основе диклофенака, нимесулида, ибупрофена снимают воспаление, боль, снижают жар и останавливают разрушение хрящевой ткани.
- Сосудорасширяющие средства. Назначают Актовегин, Пентоксифиллин для снятия спазмов, болей и сужения кровеносных сосудов. Помогают побороть кислородное голодание.
- Обезболивающие мази. Диприлиф гель, Нимесулид обладают противовоспалительным и обезболивающим действием, снимают отек.
Также используют компрессы с раствором димексида и новокаина для снятия воспаления, болей. Компрессы хорошо проводят препарат глубоко в ткани.
Сочетать медикаментозную терапию необходимо с такими рекомендациями: регулярно прикладывать тепло к пояснице, носить поясничный корсет, спать на жесткой постели и соблюдать лежачий режим до устранения острой боли.
Физиопроцедуры при болях

Физиотерапия очень эффективна при болях в спине любого характера, будь то остеохондроз или симптом, связанный с патологией почек. Лучше всего при люмбалгии помогают:
- Короткоимпульсная электроаналгезия. На поясницу воздействуют короткие импульсы тока, блокируя болевые ощущения за счет подавления чувствительности рогов спинного мозга. Улучшается кровоток, ход лимфы.
- Диадинамотерапия. Предполагает действие диадинамических токов, которые снижают чувствительность болевых рецепторов. Длится терапия всего 10-12 минут при 5-7 процедурах.
- Электрофорез с лекарством. Действие постоянным электрическим током с проведением лидокаина, новокаина и других веществ. Можно делать 2 раза в день при выраженных болях.
- Магнитолазерная терапия. На организм действует лазерное излучение и магнитное поле. Длительность – 15 минут, курс состоит из 10-15 процедур.
- Магнитотерапия. На организм действует только магнитное поле, улучшая деятельность клеток и повышая их проницаемость.
В лечении может использовать ультразвуковая терапия, иглоукалывание и обязательно – мануальная терапия. Последнюю выполняет врач-массажист, желательно мужчина, способный размять позвонки и снять спазмы с мышц, нервных окончаний.
Физиотерапия не должна проводиться при лихорадке, абсцессах и флегмонах, при инфекциях позвоночника и новообразованиях.
Терапия блокадой
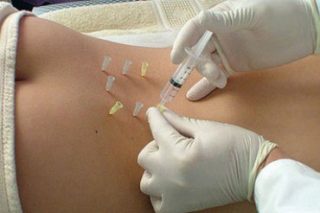
Медикаментозная блокада – способ экстренного обезболивания поясницы. В ходе процедуры врач вводит прямо в область поражения лекарственные препараты. Требуется до 5 процедур на 1 курс, при очень сильных болях – до 15 сеансов каждые 3-4 дня.
Хирургическое вмешательство
К операциям прибегают нечасто, только при отсутствии эффекта от консервативного лечения, проводимого не менее 6 месяцев. Это может быть замена поврежденного позвонка на имплантат, удаление пораженных дисков, а также опухолей.
Профилактика болезненных ощущений в пояснице
Для профилактики люмбалгии и других неприятных синдромов пациент должен вести здоровый образ жизни:
- прямо сидеть за столом, прижимая спину к спинке стула;
- заниматься зарядкой не менее 15 минут в день;
- избегать резких поворотов и наклонов при подъеме тяжестей;
- спать на полужесткой постели;
- защищать поясницу от травм и охлаждений;
- женщины при беременности должны использовать бандаж;
- при занятиях тяжелой атлетикой носить фиксирующий пояс;
- правильно питаться, включать полезные жиры, растительные продукты, белок;
- спать не менее 8 часов в сутки, отказаться от злоупотребления кофе, никотином и алкоголем.
Важно следить за состоянием здоровья и обращаться к врачу при появлении любых неприятных признаков. Вовремя диагностированную патологию, которая приводит к частым и хроническим болям в пояснице, на начальных этапах можно подавить и отсрочить на несколько десятилетий.