Боль в спине при наклоне вперед – одна из распространенных жалоб многих пациентов. Поясничный отдел позвоночника является наиболее уязвимым отделом. Это связано со слабыми мышцами в этом районе позвоночника, высокой нагрузкой, резкими подъемами тяжестей. Дискомфорт при сгибании в области поясницы появляется у большинства взрослых людей.
Характер, проявление болей

Боль в спине при наклонах может проявляться по-разному:
- тупая, ноющая боль — часто возникает вследствие мышечных спазмов и часто переходит в хроническое течение при отсутствии терапии;
- резкая боль — причиняет сильные страдания и заставляет больного замирать в определенной позе;
- опоясывающая – может быть причиной некоторых заболеваний внутренних органов или воспалительных процессов определенных групп мышц.
Боль также может быть первичной или вторичной. Первичный болевой синдром иногда проявляется вследствие дегенеративно-дистрофических изменений в позвоночнике. Вторичная боль может быть вызвана травмами, воспалительными процессами, инфекцией.
Болевой синдром отличается по длительности. Хроническая боль может продолжаться более 3-4 месяцев. Острая боль – до 1,5 месяцев, подострая – от 1,5 до 3 месяцев.
Слабая ноющая боль после тяжелого трудового дня, которая прекращается при хорошем отдыхе – еще не повод тревожиться, но если болезненные ощущения возникают постоянно и усиливаются при наклонах, следует обратиться к врачу. Специалист уточняет локализацию, характер боли, в каком положении она возникает чаще.
Причины болевых ощущений при наклонах вперед
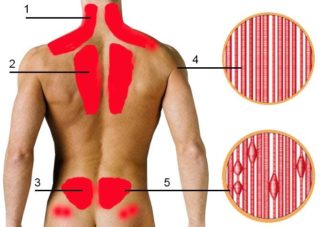
Боль в позвоночнике при наклонах вперед или назад посередине спины может быть спровоцирована разнообразными причинами. Часто она возникает при следующих патологиях:
- различные травмы позвоночника;
- некоторые инфекционно-воспалительные процессы;
- болезнь Бехтерева;
- невралгия;
- миозит;
- радикулит;
- смещение позвонков;
- спондилит, остеохондроз, межпозвоночная грыжа.
Иногда спина может болеть при работе в наклонку, что приводит к растяжению мышц.
Растяжение мышц, травмы спины
При травмах костно-мышечного каркаса боль может появляться при наклонах вперед и при поворотах корпуса.
При наклоне назад болит позвоночник в области поясницы и крестца. Спровоцировать болевые ощущения могут переломы и вывихи суставов, повреждения мягких околопозвоночных тканей (растяжения мышц и тканей).
Особенность травматических болей в том, что они имеют острое течение и высокую интенсивность. Кроме боли пациент отмечает усиление симптомов при наклонах, поворотах, во время сидения и вставания. В тяжелых случаях наблюдается недержание мочи и кала.
Болезнь Бехтерева
Патология прогрессирует довольно медленно и поражает суставы. Заболевание развивается в результате генетических отклонений. В результате чего поврежденные суставы склеиваются друг с другом и полностью затвердевают. При этом заболевании боль начинается к утру, усиливается при наклонах.
Миозит
Миозит начинается с небольшой боли, пациент часто ее не воспринимает серьезно. По мере развития заболевания она усиливается, может перейти в острую, захватывать мышцу полностью и находящиеся рядом ткани. При отсутствии грамотного лечения мышца может атрофироваться полностью. Характер боли при миозите – слабая, ноющая, сопровождается слабостью в нижних конечностях. Часто вызывает мышечный спазм.
Инфекционно-воспалительные процессы
Наиболее распространенные патологии при болях во время наклона вперед – эпидурит и спондилит.
Эпидурит – гнойный воспалительный процесс соединительной ткани, которая заполняет эпидуральное пространство. Заболевание может привести к поражению нервных окончаний, иногда воспаление доходит до головного мозга. При тяжелом течении образуется спинальный эпидуральный абсцесс, для лечения которого требуется оперативное вмешательство.
Спондилит – хроническое заболевание, которое характеризуется снижением плотности костной ткани и деформацией позвоночника. Может привести к сепсису, когда причиной воспаления являются болезнетворные бактерии. Боль при этой патологии колющая, жгучая. Усиливается при наклонах, поворотах, сопровождается повышением температуры, скованностью в мышцах.
Корешковый синдром
Основная причина синдрома – остеохондроз и его осложнения в виде грыжи, протрузии. Для этой патологии характерны острые боли, «мурашки», онемение конечностей и болевые ощущения в них. У некоторых пациентов корешковый синдром развивается под действием других патологий – остеомиелита, компрессионного перелома позвоночника, остеопороза и некоторых инфекций.
Искривление позвоночника
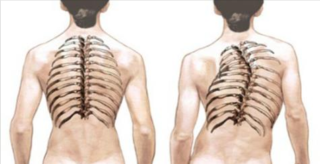
Боль возникает при сдавливании позвонков нерва, в результате чего возникает синдром. При этом боль довольно сильная, простреливающая. Возникает при физической активности, в том числе и наклоне вперед. Симптом часто проходит, как только пациент меняет позу.
Доброкачественные и злокачественные опухоли позвоночника часто провоцируют болезненные ощущения, если сдавливают нерв или прорастают в него. В зависимости от течения заболевания могут быть очень острыми. Двигательная активность только усугубляет боль.
Остеопороз
Заболевание характеризуется слабостью костной ткани. Это приводит к частым переломам, трещинам. Патология не вызывает болевого синдрома, но те последствия, к которым приводит болезнь, боль провоцируют. Причины развития заболевания многообразны. Чаще остеопорозу подвергаются женщины.
Невралгия
Особенность патологии в том, что нерв болит без каких-либо воздействий на него. Распространенные причины развития болезни – переохлаждение, инфекция, стрессовая ситуация. Боль сильная, приступообразная. Течение болезни, как и боли –длительное.
Диагностические мероприятия
Поторопиться на прием к врачу нужно при следующих симптомах:
- боль при наклоне вперед появилась после травмы;
- предрасположенность к онкологическим заболеваниям;
- патологии позвоночника в анамнезе;
- боль сопровождается повышением температуры тела;
- ограничение в движениях;
- онемение нижних конечностей;
- нарушения мочеиспускания и опорожнения кишечника.
Также необходима срочная консультация врача, если боль не проходит более 2-3 дней.
Врач назначает следующие методы диагностики:
- общий анализ мочи;
- общий и биохимический анализ крови;
- рентгенография;
- в некоторых случаях для уточнения локализации и детальной картины патологии – МРТ или КТ;
- УЗИ внутренних органов.
В более серьезных случаях, чтобы удостовериться в верном диагнозе, могут быть назначены дополнительные виды обследований, а также консультации узких специалистов – невролога, онколога, вертебролога, эндокринолога.