Злокачественные новообразования в спинномозговой области – одна из наиболее труднодиагностируемых форм онкологических патологий, поэтому они с трудом поддаются лечению. В группу риска по данному заболеванию входят мужчины и женщины в возрасте от 40 до 60 лет. Молодые люди и лица пожилого и преклонного возраста болеют им значительно реже. Случаи, когда диагноз рака спинного мозга ставится ребенку до 18 лет, являются единичными.
Этиология заболевания
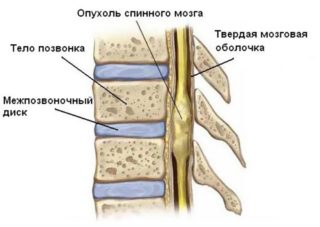 Точные причины возникновения раковых опухолей в области спинного мозга, как и в большинстве других органов, пока неизвестны медицине. Говорить о том, что становится толчком к развитию болезни, можно лишь предположительно. Специалисты склоняются к мысли, что на первом месте среди поводов к зарождению злокачественных новообразований находится нарушение механизма иммунной защиты, в норме позволяющего быстро выявлять и уничтожать перерождающиеся клетки. Также к числу факторов, которые могут спровоцировать возникновение рака спинного мозга, следует отнести:
Точные причины возникновения раковых опухолей в области спинного мозга, как и в большинстве других органов, пока неизвестны медицине. Говорить о том, что становится толчком к развитию болезни, можно лишь предположительно. Специалисты склоняются к мысли, что на первом месте среди поводов к зарождению злокачественных новообразований находится нарушение механизма иммунной защиты, в норме позволяющего быстро выявлять и уничтожать перерождающиеся клетки. Также к числу факторов, которые могут спровоцировать возникновение рака спинного мозга, следует отнести:
- Наличие метастазирующих злокачественных опухолей в других органах – чаще всего в легких, молочных железах либо пищеварительной системе.
- Воздействие больших доз радиоактивного облучения.
- Последствия влияния вредных химических веществ, связанного с выполнением профессиональных обязанностей.
- Плохая экологическая обстановка в месте проживания.
- Наследственная предрасположенность.
- Вредные привычки – табакокурение, злоупотребление алкогольными напитками и употребление наркотиков.
- Серьезные травмы позвоночника – переломы и сильные ушибы.
Спинномозговые злокачественные опухоли, причиной развития которых становятся метастазы из других органов, называются вторичными. Если же опухоль впервые возникает именно в области спинного мозга, она первична. Новообразование может локализоваться в любом из отделов позвоночного столба – шейном, грудном, поясничном или крестцовом.
Данная форма онкопатологии имеет индивидуальный код по МКБ-10 – международной классификации болезней десятого пересмотра, действующего в настоящее время, где каждой известной специалистам болезни присвоено буквенно-цифровое обозначение. Рак спинного мозга обозначен в ней кодом С72.0.
Виды спинномозговых опухолей
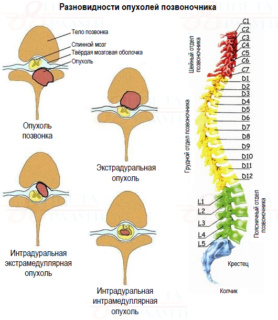 В зависимости от того, из каких тканей спинного мозга формируются злокачественные новообразования, они делятся специалистами на две основные группы. Экстрамедуллярные развиваются из тканей, окружающих спинной мозг: корешков, оболочек, сосудов, жировых клеток. Встречаются в 97% случаев диагностирования онкопалогии данного органа. К данной группе относится:
В зависимости от того, из каких тканей спинного мозга формируются злокачественные новообразования, они делятся специалистами на две основные группы. Экстрамедуллярные развиваются из тканей, окружающих спинной мозг: корешков, оболочек, сосудов, жировых клеток. Встречаются в 97% случаев диагностирования онкопалогии данного органа. К данной группе относится:
- гемангиобластома спинного мозга, поражающая его кровеносные сосуды;
- менингиома, развивающаяся в спинномозговой оболочке;
- саркома, формирующаяся из соединительной ткани;
- липома, образующаяся из клеток жировой ткани, присутствующей в органе.
Интрамедуллярные опухоли развиваются непосредственно в ткани мозгового вещества. Встречаются гораздо реже экстрамедуллярных – диагностируются примерно в трех случаях из ста. В эту группу входят две разновидности – эпендимома, зарождающаяся в эпителиальных мембранах спинного мозга, и астроцитома, поражающая непосредственное его внутренние ткани. Наиболее распространенным типом астроцитомы является мультиформная глиобластома спинного мозга (glioblastoma), развивающаяся из глий – клеток, окружающих нейроны.
Симптоматическая картина
 Симптомы и признаки рака спинного мозга на первой стадии развития практически ничем не отличаются от проявлений распространенных вертебральных нейропатологий. Поэтому заболевшие поначалу могут не обращать внимания на тревожную симптоматику, считая ее признаками радикулита или остеохондроза. Болевой синдром пытаются снять обычными домашними способами – растиранием и прогреванием, но это лишь усугубляет тяжесть состояния больного и ускоряет рост раковой опухоли.
Симптомы и признаки рака спинного мозга на первой стадии развития практически ничем не отличаются от проявлений распространенных вертебральных нейропатологий. Поэтому заболевшие поначалу могут не обращать внимания на тревожную симптоматику, считая ее признаками радикулита или остеохондроза. Болевой синдром пытаются снять обычными домашними способами – растиранием и прогреванием, но это лишь усугубляет тяжесть состояния больного и ускоряет рост раковой опухоли.
В число признаков этой опасной патологии, помимо боли в спине, входят следующие симптомы:
- Быстрая утомляемость, слабость, сонливость.
- Тошнота и рвота, не связанная с употреблением пищи.
- Покалывание и онемение, мурашки под кожей – у человека создается впечатление, что он «отсидел» конечность.
- Спазмы и подергивание мышц спины, рук и ног.
- Затруднение при глотании и разговоре.
- Нечеткая координация движений, неустойчивость походки.
- Нарушение функций тазовых органов.
Первая стадия болезни может занять от нескольких месяцев до нескольких лет – известны случаи, когда она продолжалась в течение десяти лет и более. Но по мере прогрессирования патологии, проявление симптоматики становится всё ярче и начинает стремительно нарастать.
Диагностика и лечение
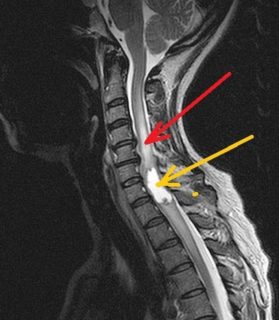
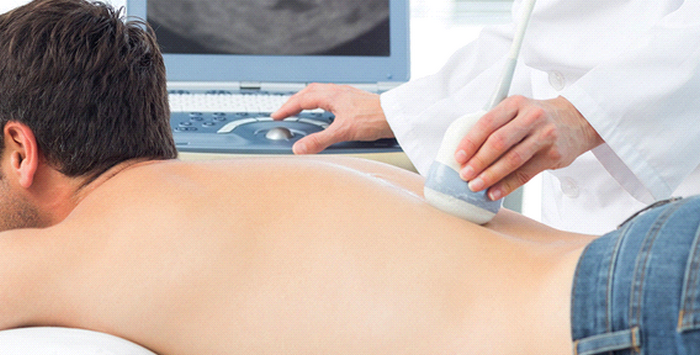
Диагностика начинается с внешнего осмотра и опроса пациента. Назначаются анализы крови, помогающие дифференцировать онкопатологию от заболеваний, имеющих сходную симптоматику: сифилис, остеоартрит, туберкулез позвоночника и т.п. Также в число диагностических процедур входит:
- биопсия – проба опухолевых тканей, необходимая для проведения гистологии (анализа, помогающего определить характер опухоли);
- МРТ – магнитно-резонансная томография с контрастным веществом, позволяющая получить изображение поперечного среза спинного мозга;
- КТ – компьютерная томография, дающая возможность точно определить локализацию, размеры и степень распространенности опухоли;
- сцинтиграфия – визуализация опухоли с помощью радиоактивных изотопов, вводимых в организм пациента, после чего ее сканируют на гамма-томографе.
Подробные обследования позволяют установить точный диагноз и определить характер опухоли. После этого врач принимает решение о том, какие способы лечения необходимо применить к конкретному пациенту.
Терапия при злокачественных новообразованиях спинного мозга подразделяется на оперативную и консервативную. Хирургическое удаление опухоли является наиболее результативным методом лечения. Однако ее применение возможно не во всех случаях. Экстрамедуллярный вид опухолей имеет лучший прогноз по сравнению с интрамедуллярным. Если в первом случае возможно как консервативное, так и оперативное лечение, то второй тип в принципе не операбелен. Также операция не проводится при метастазировании опухоли.
 Наиболее результативна при консервативном лечении раковой опухоли позвоночника лучевая терапия (другое название – радиотерапия), которая позволяет уничтожить раковые клетки с помощью ионизирующего облучения. Она замедляет прогрессирующий рост этих клеток и препятствует их распространению. При ее использовании во многих случаях удается добиться значительного улучшения состояния больных. В то же время применение этой методики имеет и негативные последствия:
Наиболее результативна при консервативном лечении раковой опухоли позвоночника лучевая терапия (другое название – радиотерапия), которая позволяет уничтожить раковые клетки с помощью ионизирующего облучения. Она замедляет прогрессирующий рост этих клеток и препятствует их распространению. При ее использовании во многих случаях удается добиться значительного улучшения состояния больных. В то же время применение этой методики имеет и негативные последствия:
- ухудшение аппетита;
- Тошнота, рвота;
- диарея;
- общая слабость;
- раздражение кожи, зуд, боль.
Чтобы уменьшить отрицательное влияние лучевой терапии, больному нужно стараться больше отдыхать, не употреблять острую, жирную, жареную пищу, пить больше жидкости, в том числе фруктовые и овощные соки, носить просторную одежду из натуральных тканей.
Сколько будет жить пациент с диагнозом рака спинного мозга, зависит от формы и стадии заболевания, а также от состояния иммунной системы. При благополучном развитии ситуации ремиссионный период может длиться 10 и более лет.