Седалищный нерв – крупнейший и наиболее длинный ствол периферической нервной системы. Сдавление его окружающими тканями, повреждение или воспаление может стать причиной боли и расстройств чувствительности в поясничном отделе и нижних конечностях. Ишиалгия (или ишиас) – одна из наиболее часто диагностируемых невропатий у людей старше 40 лет.
Основные причины боли в седалищном нерве у женщин и мужчин
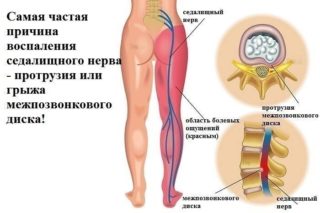 Наиболее частыми причинами ишиалгии становятся ущемление нервных волокон окружающими тканями, воспаление или травматическое повреждение. Ущемление нервных окончаний может быть вызвано:
Наиболее частыми причинами ишиалгии становятся ущемление нервных волокон окружающими тканями, воспаление или травматическое повреждение. Ущемление нервных окончаний может быть вызвано:
- сдавлением патологически спазмированной большой ягодичной или грушевидной мышцей;
- туннельной компрессией межпозвонковой грыжей;
- давлением растущей опухоли, расположенной по ходу нервного ствола, которая может иметь как доброкачественный, так и злокачественный характер;
- компрессией обширной гематомой, возникшей в результате травмы;
- сдавлением увеличившейся в объеме маткой на поздних сроках беременности у женщин.
Воспаление седалищного нерва может быть следствием:
- дегенеративно-дистрофических заболеваний опорно-двигательного аппарата;
- эндокринных и метаболических нарушений;
- чрезмерных нагрузок и тяжелых условий труда;
- переохлаждения;
- инфекционного поражения, вызванного возбудителями кори, скарлатины, герпеса, туберкулеза, ВИЧ и др.
Травматическое поражение седалищного нерва возникает в результате:
- нарушений целостности костей таза;
- огнестрельных и проникающих ранений;
- повреждений, полученных во время оперативного вмешательства, например, при операциях по эндопротезированию тазобедренного сустава;
- неудачно выполненной инъекции в ягодичную область.
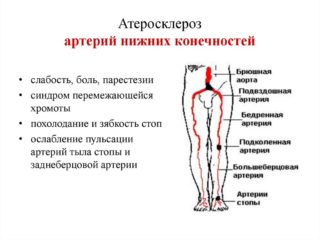
В отдельных случаях ишиалгия может развиваться по ишемическому типу в результате нарушения кровообращения при атеросклерозе или хронической гипертонической болезни.
 Предрасполагающими факторами к развитию патологии принято считать:
Предрасполагающими факторами к развитию патологии принято считать:
- чрезмерные нагрузки при занятиях спортом и иными видами физической деятельности;
- травмы и микроповреждения мышц и сухожилий;
- частые переохлаждения;
- наличие очагов инфекции в организме;
- врожденные и приобретенные патологии опорно-двигательного аппарата;
- малоподвижный образ жизни;
- избыточный вес, создающий дополнительную нагрузку на опорно-двигательный аппарат.
Согласно статистике, основную группу риска составляют люди старше 45 лет – в этой возрастной категории заболеваемость может достигать 10% от всех диагностируемых невропатий.
Клиническая картина
Несмотря на то что причины ишиалгии могут быть различными, симптоматика будет сходной во всех случаях. Болевые ощущения часто сопровождаются нарушениями чувствительности и подвижности конечностей, трофическими и вазомоторными расстройствами в зоне иннервации пораженного участка нервного ствола.
Боль при невропатии седалищного нерва принято разделять на трункальную (возникающую при повреждении глубоких отделов нервного ствола) и дизестезическую (развивающуюся при поражении периферических нервных окончаний). Трункальная боль носит тянущий, ноющий, ломящий характер; дизестезическая – жгучий, острый, стреляющий.
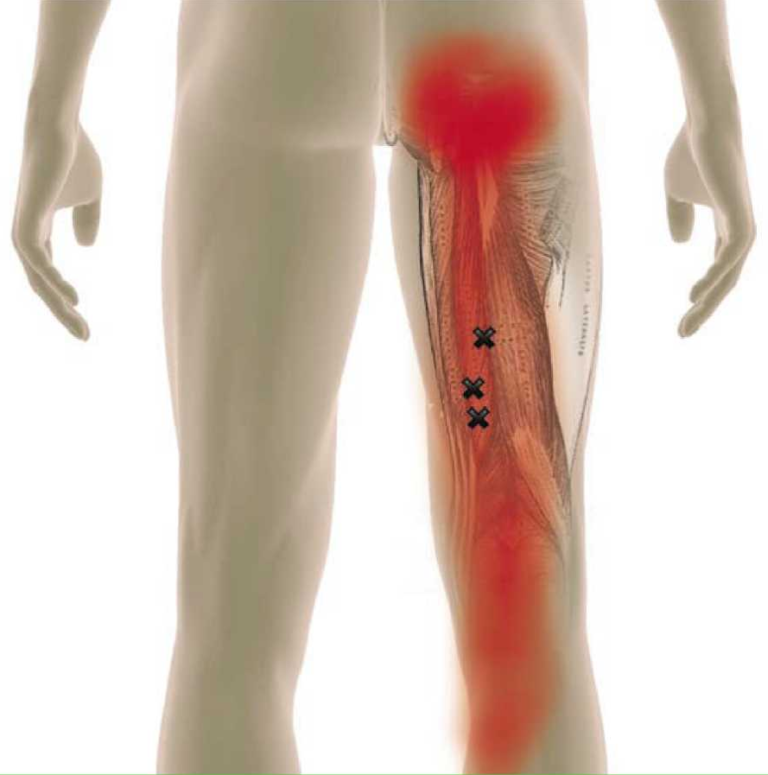
 При ишиалгии болевые ощущения концентрируются в крестцовом отделе позвоночника и могут иррадиировать в поясницу, область ягодицы, распространяться вниз по задней поверхности ноги вплоть до пальцев ступни. Дифференцировать невропатию седалищного нерва от других причин боли можно по следующим признакам:
При ишиалгии болевые ощущения концентрируются в крестцовом отделе позвоночника и могут иррадиировать в поясницу, область ягодицы, распространяться вниз по задней поверхности ноги вплоть до пальцев ступни. Дифференцировать невропатию седалищного нерва от других причин боли можно по следующим признакам:
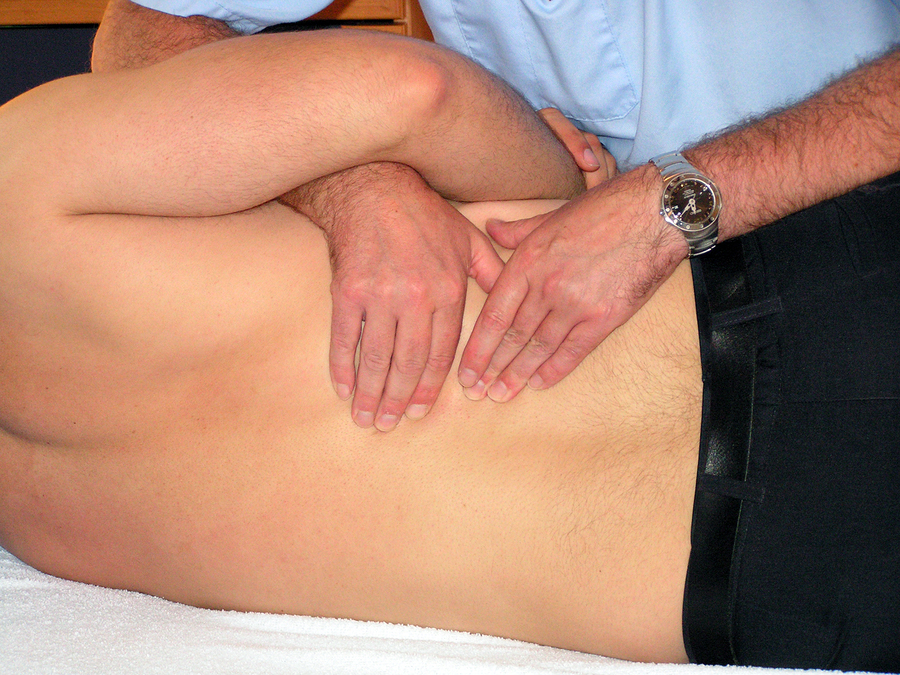
- болезненность при прощупывании тканей на пути залегания нервного ствола;
- снижение или полное отсутствие ахиллового рефлекса – сокращения икроножных и мышц стопы в ответ на поколачивание молоточком по ахиллесовому сухожилию;
- синдром Ласега – защитное напряжение мышц спины и ягодицы при натяжении нерва, к примеру, при попытке наклониться вперед;
- нарушения чувствительности в области иннервации поврежденного нерва – ощущения онемения, покалывания, жжения, бегающих «мурашек»,
- напряжение мышц задней поверхности бедра, за иннервацию которых отвечает поврежденный нерв, невозможность согнуть ногу;
- трофические нарушения кожных покровов – гиперкератоз, избыточная потливость;
- снижение мышечного тонуса, в случаях тяжелого поражения — параличи и парезы конечности, вовлеченной в патологический процесс.
В подавляющем большинстве случаев ишиалгия носит односторонний характер, иногда в патологический процесс оказываются вовлечены и левая, и правая половина тела. Боль имеет свойство усиливаться во время движения или длительного пребывания в статичной позе.
Диагностика
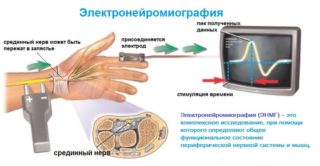 В диагностике причин возникновения ишиалгии основная роль отводится неврологическому осмотру, во время которого врач-невропатолог определяет характер и локализацию болевых ощущений, выявляет наличие парестезий, нарушения рефлексов, снижение мышечного тонуса в области иннервации поврежденного нерва. Для определения характера и степени повреждения нервных корешков и уточнения диагноза применяются инструментальные методы диагностики:
В диагностике причин возникновения ишиалгии основная роль отводится неврологическому осмотру, во время которого врач-невропатолог определяет характер и локализацию болевых ощущений, выявляет наличие парестезий, нарушения рефлексов, снижение мышечного тонуса в области иннервации поврежденного нерва. Для определения характера и степени повреждения нервных корешков и уточнения диагноза применяются инструментальные методы диагностики:
- ультразвуковое исследование, позволяющее выявить дегенеративные изменения нервных волокон и наличие опухолей по ходу нервного ствола;
- рентгенография пояснично-крестцового отдела позвоночника и таза;
- электронейрография для выявления нарушений нервной проводимости;
- компьютерная и магнитно-резонансная томография для получения максимально точной картины области поражения.
Если предполагаемой причиной поражения нерва являются инфекционные или эндокринные заболевания, для диагностики также используются лабораторные методы: анализ крови на сахар и гликированный гемоглобин.
Методы лечения боли в седалищном нерве
Тактика и методы лечения ишиалгии в первую очередь зависят от причины ее возникновения, а также степени выраженности симптомов патологии. За редким исключением пациентам прописывается ограничение подвижности или постельный режим на время лечения.
Ущемление
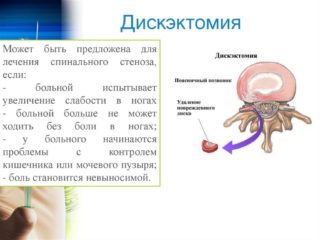 При лечении ишиалгии, вызванной компрессией нервного ствола, основная роль в лечении отводится устранению причины сдавления. Если давление возникает в результате патологического спазма грушевидной или ягодичной мышцы, используются препараты-миорелаксанты для его устранения, а также нестероидные и глюкокортикостероидные препараты для уменьшения выраженности болевого синдрома и купирования воспалительного процесса, сопровождающего компрессию.
При лечении ишиалгии, вызванной компрессией нервного ствола, основная роль в лечении отводится устранению причины сдавления. Если давление возникает в результате патологического спазма грушевидной или ягодичной мышцы, используются препараты-миорелаксанты для его устранения, а также нестероидные и глюкокортикостероидные препараты для уменьшения выраженности болевого синдрома и купирования воспалительного процесса, сопровождающего компрессию.
Если сдавление нервных окончаний вызвано новообразованием, принимается решение о его удалении. При ущемлении нервного ствола грыжей межпозвонкового диска может быть проведена дискэктомия. Также оперативная декомпрессия нервных окончаний проводится в том случае, если консервативные методики лечения не приносят ожидаемого эффекта, и болевые ощущения носят выраженный или хронический характер.
Если у женщин во время беременности болит седалищный нерв в ягодице или области поясницы, назначается симптоматическое лечение, направленное на облегчение состояния будущей мамы. Как правило, в этом случае симптомы заболевания проходят самостоятельно спустя некоторое время после родов.
Воспаление
При лечении ишиалгии, вызванной воспалением седалищного нерва, основная роль отводится медикаментозной терапии. Для уменьшения болевых ощущений и устранения воспаления применяются нестероидные противовоспалительные препараты, в случае тяжелого поражения – препараты на гормональной основе. Для уменьшения отечности используются диуретики. Если поражение вызвано инфекцией, проводится таргетная противовирусная или антибиотикотерапия, направленная на устранение выявленного возбудителя.
Повреждение
Повреждение нервных волокон, особенно возникшее в результате травм костей таза, проникающих и огнестрельных ранений, в большинстве своем требует оперативного вмешательства, во время которого целостность нервного ствола восстанавливается хирургически. При переломах костей таза пластика седалищного нерва проводится во время операции по репозиции и фиксации костных отломков.
Реабилитация

После окончания острой фазы заболевания и в послеоперационный период пациентам с ишиалгией назначается физиолечение с целью ускорения процессов регенерации и скорейшего восстановления функций пострадавших конечностей. Среди наиболее эффективных методов можно выделить:
- лечебный массаж,
- мануальную терапию,
- рефлексотерапию,
- парафинотерапию,
- гидрокинезиотерапию,
- магнитотерапию,
- УВЧ-прогревания,
- электрофорез с препаратами.
Особая роль в реабилитации отводится лечебной физкультуре: упражнения с минимальной нагрузкой рекомендуется выполнять начиная с первых дней лечения, чтобы ускорить процесс восстановления подвижности.
Прогноз и профилактические меры
Избежать развития заболевания поможет соблюдение простых правил профилактики:
- Откажитесь от вредных привычек.
- Соблюдайте режим труда и отдыха, избегайте чрезмерных нагрузок во время занятий спортом, обязательно выполняйте разогревающую разминку перед каждой тренировкой.
- Избегайте падений, ушибов, травм поясничного отдела позвоночника и таза.
- Одевайтесь соответственно климатическим условиям, оберегайте поясничную зону от переохлаждения.
- Полноценно и правильно питайтесь.
- Следите за массой тела, не допускайте ожирения, создающего дополнительную нагрузку на опорно-двигательный аппарат.
- Укрепляйте мышцы и связки, занимаясь посильными видами физической активности, соответствующими вашему состоянию здоровья и уровню подготовки.
- Своевременно лечите любые очаги инфекции в организме.
- При работе, связанной с длительным пребыванием в статичной позе, регулярно выполняйте разминку.
- Спите на ортопедическом матрасе с жестким основанием.
- Во время беременности носите специальный бандаж, снимающий нагрузку на позвоночник.
- При наличии хронических эндокринных заболеваний строго придерживайтесь предписаний поддерживающей терапии.
Эти правила позволяют не допустить развития заболевания и избежать рецидивов после лечения ишиалгии.
Прогноз течения болезни при ишиалгии в большинстве случаев благоприятный: при своевременной диагностике и адекватном лечении симптомы патологии удается полностью устранить и восстановить функции конечности. Менее благоприятный прогноз при травматическом поражении нервных окончаний — в этом случае даже оперативное лечение не всегда является гарантией полного восстановления чувствительности.