Ишиас, или ишиалгия – патологическое состояние, приводящее к поражению седалищного и других спинномозговых нервов, расположенных в районе пояснично-крестцового отдела позвоночника. Для него характерны боли, локализующиеся на задней поверхности бедра, которые иррадируют (отдают) в колено, стопу и голень. Болезнь часто сопровождается любмаго – жгучими болевыми приступами (прострелами), причиной которых становится раздражение нервных стволов. Одновременное присутствие этих двух признаков носит название люмбоишиалгии. Данной патологии присвоен код по МКБ — М54.4
Причины и формы люмбоишиалгии
 Синдром люмбоишиалгии является достаточно распространенным явлением – по данным медицинской статистики, этот диагноз ставится примерно 30% пациентов от 45-летнего возраста и старше, обращающихся к врачу по поводу болей в спине. Чаще всего генез заболевания имеет вертебральное или вертеброгенное происхождение, то есть причина этих болей заключается в различных формах патологии позвоночного столба. Болевой синдром становится рефлекторным отражением таких нарушений, как грыжа межпозвоночного диска – при дискогенной любмоишиалгии, и остеохондроз – при спондилогенной люмбоишиалгии.
Синдром люмбоишиалгии является достаточно распространенным явлением – по данным медицинской статистики, этот диагноз ставится примерно 30% пациентов от 45-летнего возраста и старше, обращающихся к врачу по поводу болей в спине. Чаще всего генез заболевания имеет вертебральное или вертеброгенное происхождение, то есть причина этих болей заключается в различных формах патологии позвоночного столба. Болевой синдром становится рефлекторным отражением таких нарушений, как грыжа межпозвоночного диска – при дискогенной любмоишиалгии, и остеохондроз – при спондилогенной люмбоишиалгии.
Более редко встречающийся вариант представляет собой невертеброгенная люмбоишиалгия, которая бывает:
- ангиогенной, вызванной заболеванием кровеносных сосудов нижних конечностей и поясницы;
- миофасциальной, наблюдающейся при поражении мышечной системы и связок;
- спровоцированной различными формами патологий органов брюшной полости – чаще всего опухолевидными;
- развившейся на фоне артропатии тазобедренного сустава.
В зависимости от локализации болевых ощущений, патология может иметь две разновидности. Двустороннюю (билатеральную) форму характеризует болевой синдром, распространяющийся по обе стороны от поясницы, левостороннюю/правостороннюю – боль, которая ощущается только слева или только справа.
В группу риска по степени вероятности развития дискогенной и других форм люмбоишиалгии входят те, кто имеет хронические заболевания позвоночника и суставов нижних конечностей, страдает от лишнего веса, ведет малоподвижный образ жизни, либо долгое время вынужден проводить в одной и той же позе – сидеть за компьютером или стоять у станка.
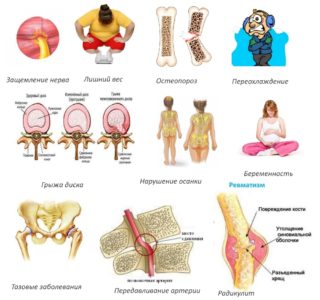
Кроме того, условием, предрасполагающим к развитию патологии, становятся:
- Беременность – когда беременная женщина вынашивает крупный плод, либо собирается родить двойню (тройню), ее позвоночник, прежде всего поясничный и крестцовый отделы, испытывают огромные перегрузки.
- Дегенеративные процессы в позвоночнике, вызванные естественными возрастными изменениями у пожилых людей.
- Врожденные дефекты развития позвонков.
- Нарушение осанки и/или сколиоз.
- Длительное переохлаждение.
- Травмирование крестцового и поясничного сегментов позвоночника.
- Послеоперационные осложнения при хирургических вмешательствах на позвоночном столбе.
Психосоматические факторы также имеют значение. Стрессы способны провоцировать возникновение рецидива ишиалгии, приводить к обострению текущих приступов.
Механизмы развития и клиническая картина
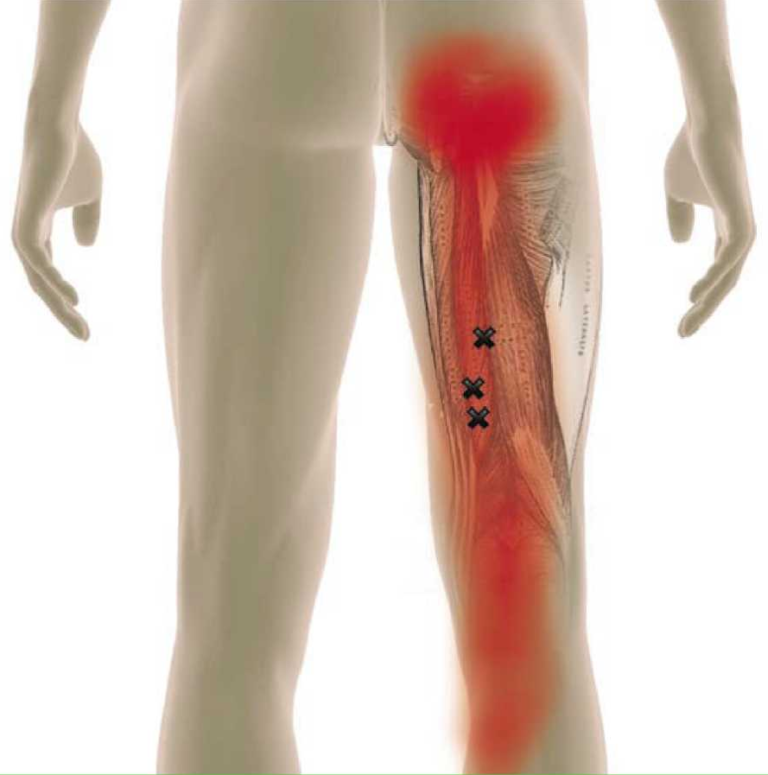
Люмбоишиалгия является одной из форм радикулопатии, при которой люмбальный синдром вызывается зажатием или воспалением корешков спинномозговых нервов. Причиной заболевания является воспаление седалищного нерва – одного из самых крупных и протяженных в организме человека. У взрослых его диаметр составляет около 1 см.
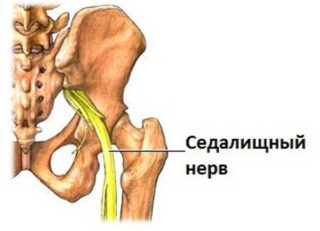 Расположение седалищного нерва таково, что при его воспалении или защемлении страдает не только пояснично-крестцовый отдел позвоночника, но и вся конечность. Начинаясь у крестцового сплетения, тяж спускается до самой стопы, проходя через бедренные, коленные и голеностопные суставные сочленения. Этот нерв парный, и в зависимости от того, с какой стороны возникает воспаление, диагностируется вертеброгенная люмбоишиалгия справа, либо левосторонняя люмбоишиалгия.
Расположение седалищного нерва таково, что при его воспалении или защемлении страдает не только пояснично-крестцовый отдел позвоночника, но и вся конечность. Начинаясь у крестцового сплетения, тяж спускается до самой стопы, проходя через бедренные, коленные и голеностопные суставные сочленения. Этот нерв парный, и в зависимости от того, с какой стороны возникает воспаление, диагностируется вертеброгенная люмбоишиалгия справа, либо левосторонняя люмбоишиалгия.
Патогенез недуга может быть различным. При остеохондрозе, вызывающем сдавливание межпозвоночного диска, нервная система, пытаясь снять болевой синдром с пораженного участка, обездвиживает связанную с ним мускулатуру. Провоцируемое этим чрезмерное напряжение мышц и натяжение связок передает патологический импульс седалищному нерву, вызывая его болезненность.
При позвоночной грыже происходит сужение просвета канала позвоночного столба. Это вызывает сдавливание седалищного нерва, раздражая его моторные и сенсорные волокна и приводя к возникновению боли.
Основные симптомы любмоишиалгии:
- ограничение свободы движений в пояснично-крестцовом отделе;
- фиксированная поза – туловище слегка наклонено вперед, при попытке выпрямиться или резко сменить положение тела, появляется острый болевой синдром;
- при попытке двинуть ногой или встать на нее по ходу нерва возникает ощущение сильной боли;
- пораженная конечность меняет температуру – становится холодной либо горячей, отекает, появляется чувство жжения, мурашек;
- меняется цвет кожи, становясь синюшно-бледным, так как остро нарушается кровоснабжение и нормальное питание тканей.
Отмечается нарушение работы вестибулярного аппарата. Человеку трудно ходить, походка становится шаткой, больная нога слегка подволакивается.
Неврологи выделяют четыре основных формы патологии:
- Мышечно-скелетная – вызывается тоническим синдромом вертеброгенного типа, приводящим к мышечному спазму, который и провоцирует боль.
- Нейродистрофическая – сопровождается артропатическим поражением крупных суставов, чаще всего коленных.
- Нейрососудистая – возникает из-за переохлаждения, при этом в больной конечности появляется чувство тяжести, зябкости, онемения.
- С признаками нейропатии – характерны стреляющие боли радикулитного типа, отдающие во все части конечности: ягодицу, бедро, икру, стопу. Также в этом случае наблюдаются снижение сухожильных рефлексов, гипотрофия либо атрофия мышц, симптомы частичного пареза.
Болезнь может иметь вялотекущий характер, при которой приступы длятся достаточно долго. В этом случае большинство больных используют для снятия боли народные средства лечения: растирки, компрессы, перцовые пластыри.
Иногда люмбоишиалгия вызывает настолько сильный болевой синдром, что справиться с ним в домашних условиях не представляется возможным. Поскольку человек в таком состоянии практически лишается способности нормально передвигаться, его забирает в больницу бригада скорой помощи.
Отказываться от госпитализации ни в коем случае нельзя: в условиях стационара специалисты делают больному дифференциальную диагностику и проводят эффективное медикаментозное лечение.
Диагностика и лечение
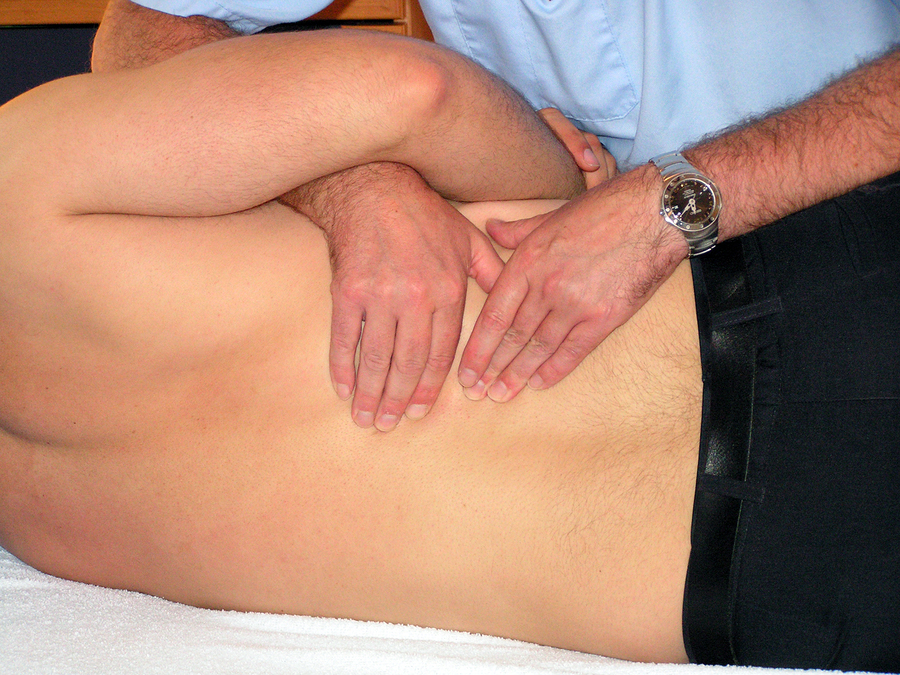
Диагностикой и лечением люмбоишиалгии занимается невропатолог, либо специалист более узкого профиля – вертебролог. Первой диагностической процедурой при обращении пациента с жалобами на боль в спине является внешний осмотр. Врач пальпирует пояснично-крестцовую зону в динамическом и статическом состоянии, выясняя локализацию, характер и степень выраженности болевых ощущений. Заподозрить данную патологию позволяет проявление острого болевого синдрома при пальпации точки выхода седалищного нерва к бедру.
Пациент сдает необходимые анализы и проходит подробное инструментальное обследование с целью дифференцировать недуг от других патологий, имеющих сходную симптоматику. По отзывам специалистов, ведущая роль здесь принадлежит рентгеноскопии – снимок выражает ясную и четкую картину состояния пояснично-крестцового отдела позвоночника. При люмбоишиалгии врач видит на нем сжатие межпозвоночных дисков, неравномерное сужение позвоночного канала и другие признаки заболевания.
В число лечебных процедур в период прохождения стационарного лечения входят:
- постельный режим – ложе больного должно иметь ровную жесткую поверхность: под матрас рекомендуется подложить щит из многослойной фанеры;
- инъекции анальгетиков – при сильной боли проводится блокада в форме уколов непосредственно в зону локализации болевого синдрома;
- миорелаксанты/спазмолитики: Сирдалуд, Мидокалм, Баклосан для снятия мышечных спазмов;
- витамины: Мильгамма, Нейромультивит для улучшения проводимости нервных корешков и восстановления мышечных волокон;
- седативные препараты: Реланиум, Феназепам для снятия психологического дискомфорта и улучшения сна;
- препараты, активирующие кровообращение: Актовегин, Трентал, Эуфиллин.
После снижения уровня воспаления седалищного нерва и снятия острой симптоматики медикаментозное лечение дополняется физиотерапией. Помимо разогревающих процедур, больным назначается курс лечебной гимнастики с целью укрепления мышечного корсета.

Выполнять упражнения нужно под контролем инструктора. Сколько времени должен занимать комплекс, решает врач. При выписке домой занятия гимнастикой следует продолжать – они должны носить постоянный характер.
К народным средствам лечения относится:
- Пояс из собачьей шерсти, который следует носить на пояснице.
- Компрессы из тертой черной редьки или настоянных на спирту березовых почек, прикладываемые к пораженным зонам.
- Растирание смесью растительного масла с нашатырным спиртом в пропорции 1 к 2.
Больные с диагнозом люмбоишиалгии имеют лишь ограниченную годность к службе в армии и полиции. Если человек служил там до того, как заболел, решение о возможности продолжать службу может принять лишь специальная медицинская комиссия.
Следует избегать гиподинамии, отказаться от вредных привычек, нормализовать режим труда и отдыха, нормировать физическую нагрузку, контролировать свой вес, заниматься спортом, чтобы укрепить скелетно-мышечный аппарат. Всё это поможет избежать серьезных проблем с позвоночником, в том числе люмбоишалгии. В противном случае развитие болезни может вызвать серьезные нарушения здоровья – осложнения способны привести человека к инвалидности.