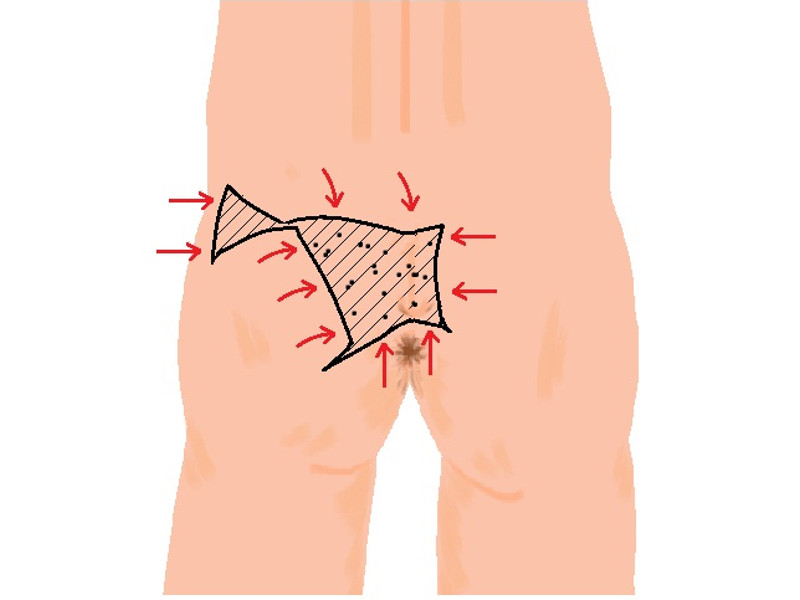
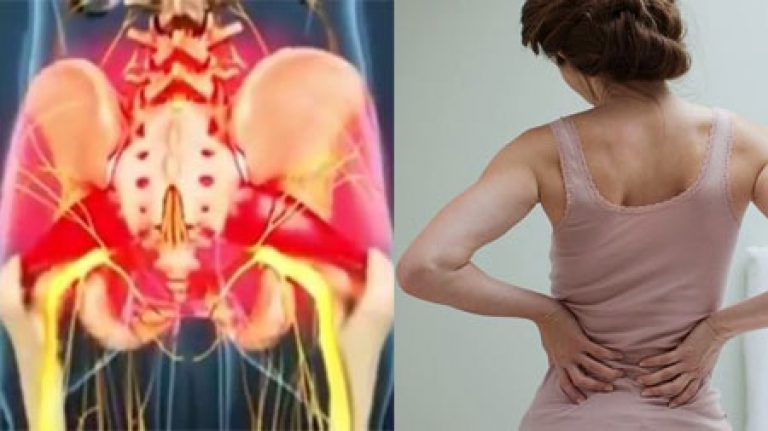
Тянущая боль в спине – частый спутник беременности. Поводом к ее появлению могут быть естественные физиологические изменения в организме будущей мамы или развитие более опасных патологий, таких как защемление и воспаление седалищного нерва. Важно вовремя определить причину возникновения дискомфорта и начать лечение во избежание развития тяжелых осложнений.
Причины патологии при беременности и родах
Вероятность возникновения защемления седалищного нерва не связано с возрастом будущей мамы. Патология диагностируется даже у молодых здоровых девушек, которые ранее не имели проблем с опорно-двигательным аппаратом и позвоночником в частности.
 Поводами к возникновению состояния, когда болит седалищный нерв при беременности и во время родов, могут быть:
Поводами к возникновению состояния, когда болит седалищный нерв при беременности и во время родов, могут быть:
- увеличение нагрузки на крестцовый отдел и позвоночник в целом;
- смещение центра тяжести из-за увеличившегося живота;
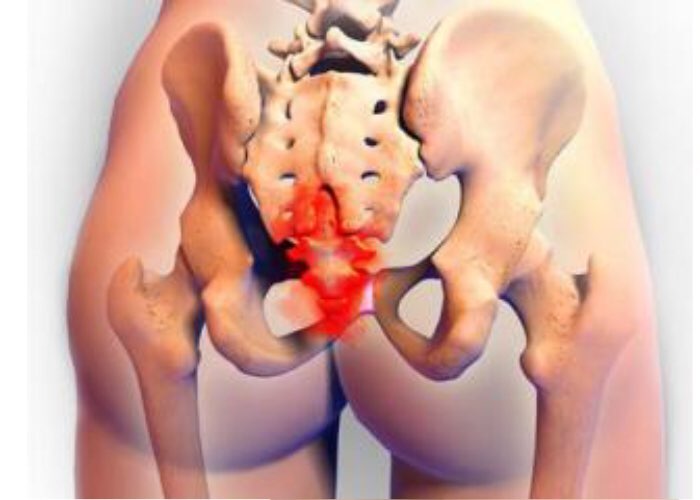
- давление увеличившейся матки на седалищный нерв;
- переохлаждение;
- чрезмерные физические нагрузки;
- воспалительные процессы в суставах;
- многоплодная беременность или крупный плод;
- многоводие;
- сопутствующие заболевания – сахарный диабет, инфекции мочеполовой системы, остеохондроз, тромбоз, травмы позвоночника;
- межпозвоночная грыжа;
- нарушение обменных процессов;
- злокачественные новообразования;

- спазмы мышц при потугах;
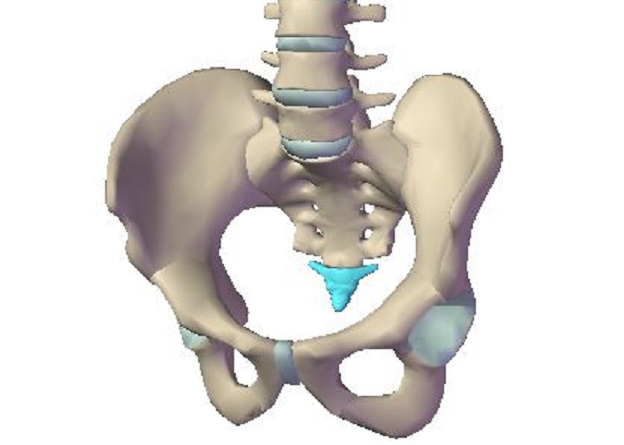
- расхождение тазовых костей и их возвращение в естественное положение;
- послеродовые травмы;
- смещение позвонков при родах;
- осложнения во время родов, которые потребовали применения вакуума или акушерских щипцов.
Чаще всего после родов из-за уменьшения нагрузки неприятные ощущения исчезают без необходимости дополнительного лечения. Молодой маме важно научиться правильно поднимать ребенка и принимать удобную позу во время кормления малыша. В редких случаях помощь специалиста может понадобиться женщине и после появления малыша свет.
Опасность патологии
В первую очередь ишиас опасен угрозой прерывания беременности на ранних сроках и преждевременными родами на поздних. Зачастую развившиеся до 10 недели симптомы защемления седалищного нерва не позволяю сохранить плод.
Ослабление и потеря эластичности мышц тазового дна и расположенной рядом мышечной ткани, причиной которого становится ишиас, могут негативно сказываться на общем состоянии женщины, как во время беременности, так и после родов.
Патология способна существенно осложнить сам процесс родоразрешения. Гипертермия и некроз окружающих тканей могут причинить вред ребенку.
Клинические проявления
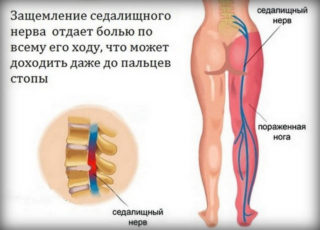 Предвестники возникновения заболевания – ноющие тянущие боли в пояснице – могут появиться еще до зачатия. Зачастую женщины не обращают на это внимания. Однако развивающийся плод способствует усугублению течения заболевания, потому позаботиться о своем здоровье нужно еще на стадии планирования зачатия.
Предвестники возникновения заболевания – ноющие тянущие боли в пояснице – могут появиться еще до зачатия. Зачастую женщины не обращают на это внимания. Однако развивающийся плод способствует усугублению течения заболевания, потому позаботиться о своем здоровье нужно еще на стадии планирования зачатия.
Симптомы защемления седалищного нерва у беременных:
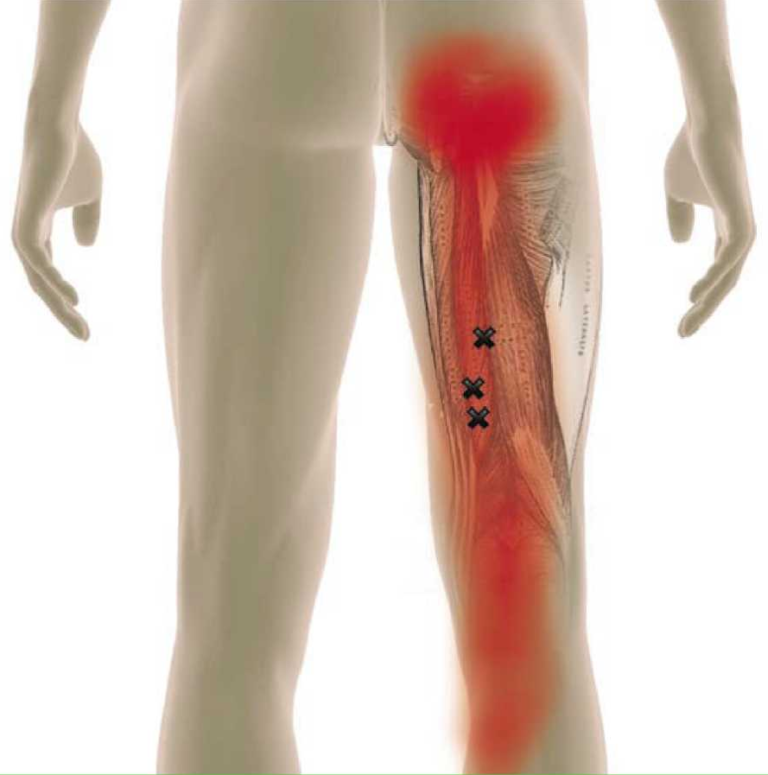
- боль в крестцово-поясничном отделе позвоночника, отдающая в ягодицы и ногу;
- боль, усиливающаяся при движении, чихании или кашле;
- изменение походки;
- затруднение изменения положения тела;
- сложности с разгибанием и отведением конечностей в стороны;
- чувство онемения и покалывания в конечности;
- бессонница;
- повышенная утомляемость;
- повышение температуры;
- нарушение работы некоторых внутренних органов.
Неконтролируемое мочеиспускание или дефекация, резкая невыносимая боль в районе копчика является признаком тяжелого заболевания и требует немедленной госпитализации.
Диагностика
Большинство известных методов диагностики запрещены во время беременности. Это связано с высокой вероятностью причинения вреда будущему ребенку. Для определения наличия патологии врачу необходимо провести опрос и осмотр женщины для выяснения характера боли, локализации и частоты ее возникновения.
При необходимости уточнить диагноз, будущую маму могут отправить на УЗИ. Более информативный и достоверный метод диагностики – магнитно-резонансную томографию – разрешено использовать, начиная со второго триместра беременности.
Методы терапии
Во время беременности главное – не навредить плоду, поэтому лечить заболевание должен только квалифицированный специалист. Необходимо тщательно подбирать медикаменты и процедуры, которые не оказывают негативного влияния на развитие будущего малыша.
Медикаментозное лечение
 Женщине предписывается соблюдение строгого постельного режима, а также инъекции противовоспалительных и обезболивающих препаратов на основе ибупрофена или парацетамола. Медикаментозное лечение применяется только при очень сильных нестерпимых болях и может длиться не более 5-7 дней.
Женщине предписывается соблюдение строгого постельного режима, а также инъекции противовоспалительных и обезболивающих препаратов на основе ибупрофена или парацетамола. Медикаментозное лечение применяется только при очень сильных нестерпимых болях и может длиться не более 5-7 дней.
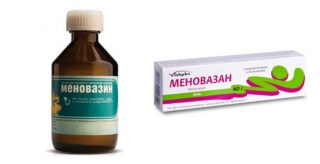
Кроме уколов для лечения воспаления седалищного нерва при беременности могут использоваться средства наружного применения. Они менее опасны для здоровья ребенка, так как большинство из них не попадает в кровь и не проникает через плацентарный барьер. К таким медикаментам относятся Меновазин и Диклофенак, обладающие выраженным обезболивающим и противовоспалительным эффектом.
Врач может также назначить прием витаминных комплексов, хондропротекторов и миорелаксантов, способствующих полному расслаблению мышечной ткани.
Настоятельно не рекомендуется заниматься самолечением. Прием всех видов медикаментов должен быть согласован с лечащим врачом.
Лечебная гимнастика
Умеренные физические нагрузки – лучший способ уменьшить болевой синдром и избавиться от защемления. Заниматься лечебной физкультурой можно во время приступов боли и для их профилактики. Систематическое выполнение зарядки позволяет предотвратить прогрессирование болезни и существенно повышает качество жизни женщины.
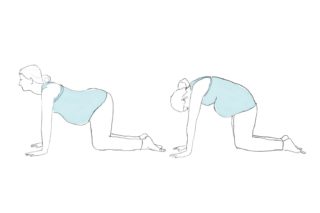
При ишиасе можно выполнять следующий комплекс упражнений:
- Встать на четвереньки. Выгнуть спину, голову опустить вниз. Затем вернуться в исходную позицию и поднять голову. Выполнить не менее 5 подходов.
- Встать у стены, плотно прижавшись к ней поясницей. Расслабиться и слегка приподнять таз. На ранних сроках беременности упражнение можно выполнять в положении лежа.
- Поставить перед собой стул, закинув на него одну ногу. Спину нужно держать ровно. Медленно наклониться вперед, насколько позволяет увеличившийся живот. Движение продолжать до тех пор, пока не появится ощущение растяжения задней поверхности бедра. В такой позиции нужно задержаться на несколько секунд, затем вернуться в исходное положение и расслабиться.
Выполнять гимнастику нужно медленно, без особого напряжения. Лучше прекратить зарядку, если какое-либо упражнение причиняет боль и ощутимый дискомфорт. Комплекс ЛФК должен соответствовать сроку беременности, поэтому подбирать подходящую зарядку должен физиотерапевт или специалист по лечебной физкультуре.
Йога
Занятия йогой помогут предотвратить возникновение заболевания и существенно сократить количество приступов, если защемление уже произошло. Практика способствует укреплению мышц тазового дна, нормализации кровообращения, восстановлению правильного дыхания.
Приступать к занятиям необходимо под наблюдением квалифицированного инструктора, имеющего опыт работы с беременными женщинами.
Предпочтительнее записаться на специальную йогу для будущих мам, ведь многие позы классической йоги в период вынашивания малыша находятся под запретом, например, тренировка мышц брюшного пресса, глубокие растяжки или приседания.
Плавание
Водные процедуры позволяют снять нагрузку с позвоночника, снизить давление на группы мышц и связочный аппарат, тем самым уменьшая болезненные ощущения и частоту их возникновения. Предпочтительнее использовать закрытые бассейны и посещать занятия для будущих мам под контролем инструктора.
Плавание способствует укреплению мускулатуры и повышению ее эластичности, значительно облегчает течение беременности и помогает будущей маме подготовиться к предстоящим родам.
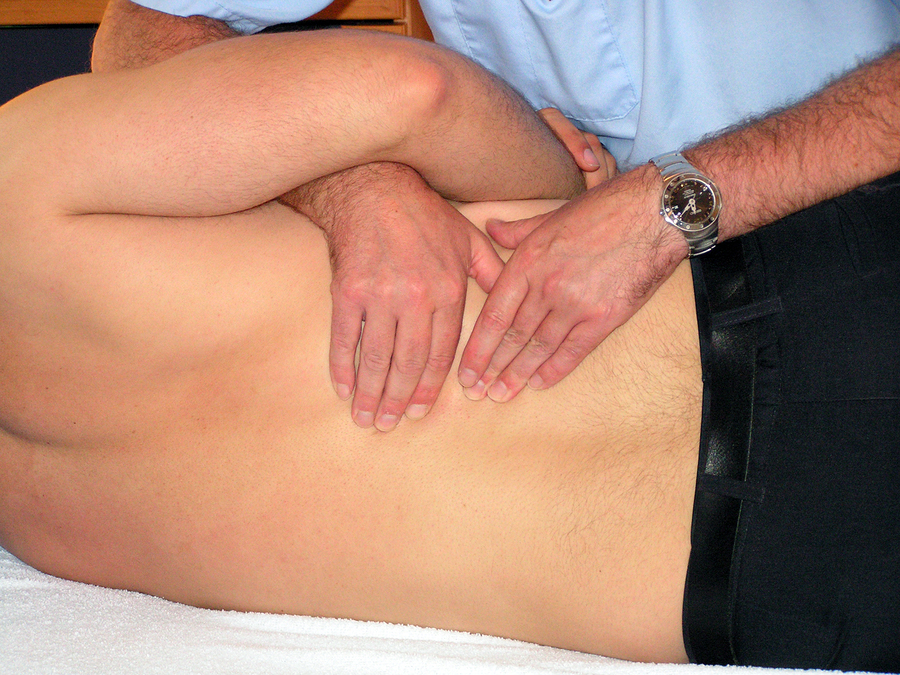
Массаж

Легкие массажные движения поясничного отдела способствуют расслаблению мышц, тем самым снижая частоту возникновения болевых приступов. Значительно облегчить состояние поможет курс массажа, состоящий из 8-10 сеансов.
Лучше не выполнять массажные манипуляции самостоятельно в домашних условиях, а доверить это занятие опытному специалисту, который имеет навыки работы с беременными женщинами.
Мануальная терапия и остеопатия
Лечение может проводиться в сочетании с иглоукалыванием и другими подобными процедурами, направленными на снижение интенсивности болевых ощущений. Опытный мануальный терапевт или остеопат аккуратными массажными движениями поможет избавиться от защемления и улучшить общее состояние пациентки.
Перед использованием такого метода лечения нужно посоветоваться с гинекологом. Некоторые осложнения течения беременности не допускают применения мануальной терапии.
Прогревание
Во время очередного приступа облегчить боль поможет теплый шарф или плед, которым нужно укутать поясницу. Использовать дополнительно согревающие мази и гели разрешается только по предписанию врача. Большая часть медикаментов, снимающих воспаление, противопоказана при беременности.
Можно ставить на поясницу теплые согревающие компрессы и принимать солевые ванны. Для этого в теплой воде нужно растворить пару килограмм соли. Такая процедура разрешена только в первом триместре беременности.
От боли в спине, спровоцированной защемлением нерва, могут помочь спиртовые примочки и растирки, например, настойки из цветков сирени, хрена, жгучего перца или чеснока. Такие средства способствуют усилению кровообращения и снятию спазмов.
Дородовый бандаж
Специальные приспособления врачи рекомендуют носить женщинам, начиная с 20 недели беременности. Дородовой бандаж уменьшает нагрузку на позвоночник, равномерно распределяя ее по всем суставам. Это позволяет снизить давление на седалищный нерв и предотвратить возникновение болевых приступов.
Приспособление должно быть подобрано по размеру, не стеснять движений и не сдавливать живот. Приобретать бандаж лучше в специализированных магазинах и клиниках.
Возможные осложнения и последствия
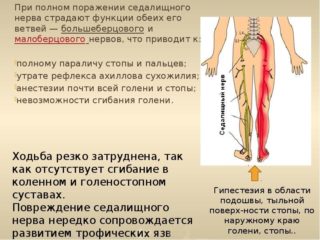 С защемлением седалищного нерва женщины сталкиваются чаще всего во второй половине беременности. Последствиями такого состояния могут стать:
С защемлением седалищного нерва женщины сталкиваются чаще всего во второй половине беременности. Последствиями такого состояния могут стать:
- онемение конечностей;
- невралгия;
- искривление позвоночника.
Только своевременная грамотная терапия позволит избежать развития опасных осложнений и успешно избавиться от заболевания.
Профилактические меры
Чтобы существенно снизить риск возникновения патологии, необходимо придерживаться следующих рекомендаций врачей:
- на поздних сроках беременности носить бандаж;
- отказаться от вредных привычек;
- чаще гулять на свежем воздухе;
- носить удобную одежду и обувь на плоской подошве;
- выполнять специальную гимнастику, плавать и заниматься йогой;
- приобрести ортопедический матрас и подушку для беременных;
- следить за осанкой;
- питаться правильно и полноценно;
- контролировать свой вес;
- не поднимать тяжести;
- уменьшить интенсивность физических нагрузок;
- избегать переохлаждения;
- принимать комплексные витамины и препараты кальция.
Не стоит стесняться просить близких о помощи делегировать им часть своих обязанностей. Беременной женщине нужно чаще отдыхать в течение дня, полноценно расслаблять все группы мышц, снимать нагрузку с позвоночника и нижних конечностей.