Характерные симптомы атеросклероза брюшного отдела аорты появляются, когда заболевание вступает в последнюю стадию своего развития. Они имеют схожесть с другими патологиями, протекающими в обозначенной области. Поставить точный диагноз помогает только анализ крови и дуплексное сканирование самого крупного магистрального сосуда.
Этиология заболевания
 Провоцирует патологию нарушение липидного обмена. Его наличие приводит к формированию на стенках крупных и мелких сосудов отложений холестерина. Со временем они кальцинируются и сужают просвет полых трубок. Этот процесс вызывает ухудшение тока крови. Когда диаметр самого крупного элемента замкнутой системы перекрывается на 70%, развивается ишемическая болезнь сердца. Существуют факторы, способные ускорить процесс закупорки:
Провоцирует патологию нарушение липидного обмена. Его наличие приводит к формированию на стенках крупных и мелких сосудов отложений холестерина. Со временем они кальцинируются и сужают просвет полых трубок. Этот процесс вызывает ухудшение тока крови. Когда диаметр самого крупного элемента замкнутой системы перекрывается на 70%, развивается ишемическая болезнь сердца. Существуют факторы, способные ускорить процесс закупорки:
- генетическая предрасположенность;
- малоподвижный образ жизни;
- неправильное питание: злоупотребление жирной пищей, недостаточное употребление продуктов с высоким содержанием клетчатки, постоянные переедания;
- нарушение работы эндокринной системы;
- течение инфекционных заболеваний: туберкулез, сифилис;
- вредные привычки;
- химические отравления;
- наличие в анамнезе гипертонии;
- хроническое нервное перенапряжение.
Если просвет аорты будет полностью перекрыт холестериновой бляшкой, внутренние органы лишатся питания. Больные в такой ситуации умирают. Чем старше человек, тем выше риск возникновения атеросклеротических изменений. Мужчины страдают патологией чаще женщин. Это объясняется тем, что до наступления климакса отложение холестериновых бляшек предупреждает действие женских гормонов. Однако после 55 лет статистика выравнивается.
Специалисты советуют после 50 лет всем делать липидный профиль: сдавать кровь на анализ холестерина каждые полгода и фиксировать расшифровку полученных данных в отдельной карте. При обнаружении отклонений от нормы немедленно приступать к лечению.
Классификация патологии
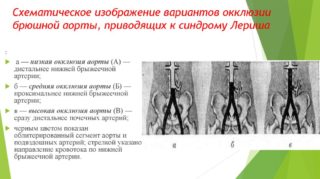 Для облегчения определения тяжести заболевания используются разные критерии систематизации описываемого состояния.
Для облегчения определения тяжести заболевания используются разные критерии систематизации описываемого состояния.
С учетом локализации процесса создания тромба выделяется:
- низкая окклюзия: бляшка образуется в месте разветвления аорты на грудную и брюшинную артерию;
- средняя окклюзия: тромб формируется на проксимальном уровне;
- высокая окклюзия: закупорка просвета наблюдается ниже месторасположения почечных сосудов.
С учетом степени выраженности патологического процесса различается:
- Доклиническая стадия: характерные симптомы отсутствует, инструментальное обследование не дает положительных результатов. Биохимия крови позволяет выявить завышенную численность беталипопротеидов, а также установить высокое содержание вредного холестерина. Подобная характеристика подтверждает предрасположенность к атеросклерозу и вынуждает предпринять определенные профилактические шаги.
- Латентная стадия. Присутствуют проблемы с гемодинамическими функциями общего кровотока и признаки нарушения жирового обмена.
- Стадия клинических проявлений.
- Развитие хронической окклюзии и трофических расстройств.
На самых последних этапах атеросклероза брюшной аорты у больного наблюдается появление фиброзных изменений в тканях.
Клиническая картина
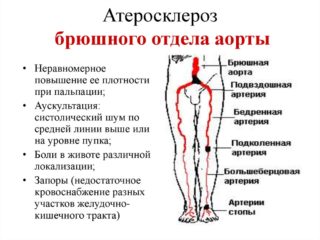
 Признаки повышенного холестерина появляются задолго до начала описываемого заболевания. Человек начинает ощущать беспричинную головную боль, у него учащается сердцебиение, в глазах маячат черные точки, зрение становится нечетким. Беспокоит хроническая усталость, скачки артериального давления. На кончиках пальцев чувствуется онемение и легкий озноб. Лицо по утрам сильно отекает. Днем мучает высокая потливость и сонливость. Наличие подобных симптомов мало кого настораживает. Начало заболевания обнаруживается только на плановых обследованиях или во время проведения диагностики другой патологии.
Признаки повышенного холестерина появляются задолго до начала описываемого заболевания. Человек начинает ощущать беспричинную головную боль, у него учащается сердцебиение, в глазах маячат черные точки, зрение становится нечетким. Беспокоит хроническая усталость, скачки артериального давления. На кончиках пальцев чувствуется онемение и легкий озноб. Лицо по утрам сильно отекает. Днем мучает высокая потливость и сонливость. Наличие подобных симптомов мало кого настораживает. Начало заболевания обнаруживается только на плановых обследованиях или во время проведения диагностики другой патологии.
Человек может годами жить и не замечать, что у него в организме активирована бомба замедленного действия. Когда просвет брюшной аорты сужается до трех сантиметров, возникают боли в груди, под ребрами, в начале бедер: все зависит от того, где именно находится бляшка. Даже после легкого перекуса у пациента появляется ощущение переполненности желудка. Иногда возникает тошнота, приводящая к рвоте.
Характерный признак атеросклероза – сильная пульсация в животе в левой его части вокруг пупка. Толчки напоминают биение сердца. Присутствуют симптомы расстройства пищеварительной системы, отрыжка и изжога. Начинают страдать один за другим все внутренние органы. Сначала поражаются почки, из-за нехватки кислорода клетки замещаются соединительной тканью. Этим объясняется наличие отеков лица, рук и ног, затрудненное мочеиспускание. Анализ мочи показывает сильное отклонение от нормы всех показателей в сторону патологических дисфункций. Важно на данном этапе дифференцировать атеросклероз брюшной аорты от артериальной гипертензии.
Диагностика
Для выявления нарушения кровотока, питающего органы брюшной полости, проводятся лабораторные анализы (биохимия, определение показателей свертываемости) и инструментальное обследование:
- УЗИ;
- ФГС (гастроскопия);
- аортоангиография;
- ангиография;
- дуплексное сканирование брюшного отдела самого крупного магистрального сосуда.
Последняя методика позволяет выявлять признаки заболевания на ранних стадиях его развития. Расшифровка результатов обследования определяет тактику лечения.
Методы терапии атеросклероза брюшной аорты
 В большинстве случаев применяются комплексные медикаментозные схемы. Они составляются с учетом возраста пациента, его состояния, выраженности клинической картины и степени прогресса заболевания. В них могут включаться:
В большинстве случаев применяются комплексные медикаментозные схемы. Они составляются с учетом возраста пациента, его состояния, выраженности клинической картины и степени прогресса заболевания. В них могут включаться:
- статины, препятствующие естественной выработке плохого холестерина;
- дезаргенты, разжижающие кровь;
- витамины группы В, стимулирующие вывод токсинов;
- фибраты, уменьшающие синтез липидов;
- антогонисты кальция, расширяющие сосуды.
Больным назначается ограничительная диета: отказ от употребления жирных продуктов, соленых блюд, полуфабрикатов, в составе которых есть усилители вкуса и консерванты. Пациентам рекомендуют сбросить лишний вес, ежедневно заниматься физкультурой, много гулять пешком на свежем воздухе. При своевременном лечении атеросклероза аорты брюшной полости прогнозы всегда благоприятные. Главная причина, по которой терапия не дает положительных результатов – несоблюдение рекомендаций лечащего врача. Если пациент отказывается менять образ жизни и пищевые привычки, ему не помогут даже самые сильные медицинские препараты.
На поздних стадиях развития проводится шунтирование или стентирование пораженных сосудов.
Возможные осложнения и последствия
 При отсутствии лечения просвет самой большой артерии сужается на полсантиметра в год. Критичные показатели приводят к невозможности нормального функционирования внутренних органов, расположенных в брюшной полости. Кровь просто перестает доходить до них. Начинается гипоксия клеток. Ткани отмирают.
При отсутствии лечения просвет самой большой артерии сужается на полсантиметра в год. Критичные показатели приводят к невозможности нормального функционирования внутренних органов, расположенных в брюшной полости. Кровь просто перестает доходить до них. Начинается гипоксия клеток. Ткани отмирают.
Практикой многолетних наблюдений доказано, что у семи человек из десяти причиной инфаркта или инсульта стало описываемое заболевание. Особенно страшен тот факт, что на начальном этапе наличие высокого уровня холестерина себя никак не проявляет. Поэтому многие упускают возможность что-то исправить, тем самым обрекая себя на верную смерть.
Профилактика
Предотвратить появление нежелательных осложнений помогают предупредительные меры:
- ежедневно в течение часа гулять на свежем воздухе, раз в неделю посещать спортивный зал;
- следить за весом, полностью поменять питание, исключать из ежедневного рациона продукты, способные простимулировать выработку вредного холестерина и отложение его на стенках сосудов;
- отказаться от алкоголя и табакокурения;
- регулярно проходить профилактические обследования;
- вовремя лечить любые хронические заболевания, при появлении первых признаков обострения немедленно начинать активную программу терапии.
Специалисты обращают внимание на то, что почти все патологии сосудов имеют психосоматическую этиологию. Они напрямую связаны с эмоциональными переживаниями, поэтому нужно контролировать свои чувства и стараться избегать стрессов. Важно научиться расслабляться, но делать это без употребления спиртного. Есть духовные практики, погружение в которые позволяет обрести душевное равновесие.