Мигрень с аурой – опасное заболевание, сопровождается цефалгией, другими неприятными симптомами. Если своевременно не лечить болезнь, развивается мигренозный инфаркт, другие опасные осложнения. Составить правильную и эффективную схему терапии может только невролог.
Причины мигрени с аурой

Мигрень с аурой – хроническое неврологическое заболевание, при котором возникает сильная головная боль справа или слева. Иногда неприятные ощущения охватывают всю голову. Код по МКБ-10 – G 43.1. Проблема в 2 раза чаще возникает у женщин, чем у мужчин.
Одна из основных причин мигрени с аурой – наследственная предрасположенность. Если от приступов страдают оба родителя, то вероятность возникновения болезни у детей – 60-90%. В 72% случаев заболевание передается от матери.
Механизм развития мигрени изучен плохо. Но существуют определенные факторы, которые могут спровоцировать приступ.
Причины болезни:
- Внезапное сужение внутричерепных сосудов. При спазме возникает аура, после расширения сосудов появляется головная боль.
- Склеивание тромбоцитов приводит к выбросу серотонина. Этот гормон сужает сосуды головного мозга. Дополнительно усиливается выработка гистамина тучными клетками. Это приводит к тому, что стенки артерий становятся более чувствительными к боли.
- Усилители вкуса – присутствуют в приправах, консервах. Подсластители, которые входят в состав сладких газированных напитков, соков, жевательной резинки.
- Продукты с высоким содержанием тирамина – рыба горячего копчения, выдержанные сыры, дрожжи, спиртные напитки.
- Провоцирующие продукты – чай, кофе, шоколад, цитрусовые плоды, орехи и бобовые овощи, морепродукты. Хотя кофеин часто используют для купирования мигренозного приступа.
- Внешние раздражители – резкие запахи, яркий или моргающий свет, резкая смена погодных условий.
- Образ жизни – нарушение режима сна, переутомление, диеты или увлечение вредной пищей. Мигрень часто возникает при стрессе, смене часовых поясов, у курильщиков, при чрезмерных физических нагрузках.
- Травмы головы в анамнезе, эпилепсия, неврологические и психические нарушения, прием некоторых лекарственных средств.
- Гормональная перестройка – от мигрени нередко страдают беременные, подростки, женщины во время климакса или ПМС. Сильная головная боль – часто последствие приема оральных средств контрацепции.
Впервые мигрень проявляется в 16-20 или в 30-35 лет. Редко заболевание диагностируют у детей. По мере взросления симптомы болезни ослабевают. Заболевание нередко диагностируют у гениев, перфекционистов. С точки зрения психосоматики, мигрень – это следствие подавленных эмоций, сексуальных проблем, недовольства жизнью.
При мигрени с аурой могут освободить от армии. Призывник попадает в запас, если в медицинской карте зафиксированы частые и сильные приступы, которые требуют лечения в стационаре. При этом болезнь должна быть обнаружена за 1-2 года до призыва.
Как распознать ауру при мигрени

Аура перед мигренью – это комплекс неврологических нарушений обратимого характера. Симптомы возникают до начала приступа или одновременно с ним.
Мигрень с аурой – типичный вариант течения болезни. Но встречается патология только у 20-25% пациентов. Обычная аура длится 5-60 минут, длительная – от 1 часа до нескольких дней.
Виды и симптомы мигрени с аурой:
- Зрительная аура – встречается чаще всего. Человек видит точки, которые постепенно превращаются в мерцающие, цветные зигзагообразные или прямые линии. Развивается частичная или полная скотома – больному кажется, что он ослеп на один или оба глаза. Нередко изображение двоится, контуры предметов размыты, искажается цветовое восприятие.
- Гемипаретическая – нарушение чувствительности. С одной стороны тела появляется ощущение ползающих мурашек, онемения, покалывания. Неприятные ощущения преимущественно затрагивают верхнюю часть тела, лицо и голову.
- Гепипаретическая – нарушение движения. Слабость, парез в руке или ноге с одной стороны.
- Дисфазия – речевые расстройства. Человеку сложно подобрать слова, соединить предложение, больной не различает числа и буквы.
 Чаще всего диагностируют смешанную форму, когда проявляются признаки сразу нескольких аур. При обезглавленной мигрени аура есть, но головная боль отсутствует.
Чаще всего диагностируют смешанную форму, когда проявляются признаки сразу нескольких аур. При обезглавленной мигрени аура есть, но головная боль отсутствует.
При мигрени велика вероятность появления вегетативного криза. К основным признакам присоединяется озноб, учащается пульс, не хватает воздуха. Скачут показатели артериального давления, появляется чувство тревоги.
После окончания ауры и появлением головной боли проходит не более 1 часа. Непосредственно приступ длится 4-72 часа. Все это время беспокоит болевой синдром пульсирующего характера с одной стороны, усиливается при малейшем движении. Человек остро реагирует на свет, запахи, звуки. Нередко беспокоит тошнота, рвота, кожа бледная. Часто больных тянет на продукты с высоким содержанием крахмала.
После приступа наблюдается учащенное мочеиспускание, повышенный аппетит. Некоторые люди ощущают слабость, у других наблюдается эйфория.
Мигрень без ауры встречается чаще. Основное отличие – приступ начинается внезапно, без характерных предвестников. Иногда за несколько часов человек ощущает непонятную тревогу, часто меняется настроение.
Что делать при мигрени с аурой

При появлении признаков мигрени необходимо посетить терапевта или невролога. Первичный диагноз ставят на основе жалоб пациента, описаний характера и места локализации боли. Тяжелые формы лечат в медицинском учреждении, при незначительных приступах лечиться можно в домашних условиях.
Клинические диагностические критерии:
- присутствует хотя бы одна мигренозная аура, которая проявлялась не менее 2 раз;
- симптомы ауры исчезают после приступа;
- односторонняя персистирующая, пульсирующая головная боль, по мере нарастания симптомов стороны чередуются;
- болевой синдром усиливается при физических нагрузках;
- наличие хотя бы одного из признаков – тошнота, рвота, светобоязнь, непереносимость громких звуков.
Дополнительно врач может назначить общий анализ крови и мочи, ЭКГ, МРТ и КТ головного мозга, электроэнцефалографию, тесты на аллергены. Эти способы диагностики помогают выявить возможные причины головной боли, отличить мигрень от других патологических состояний.
Методы терапии
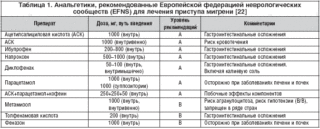
Лечение мигрени с аурой направлено на устранение болевого синдрома, предотвращение повторных приступов. Выбор лекарственных препаратов зависит от степени выраженности симптомов. При острой форме делают уколы, затем переводят пациента на таблетки.
Лекарственные препараты:
- Обезболивающие и нестероидные противовоспалительные средства – хорошо помогает Анальгин, Ибупрофен. Диалрапид – комплексное средство, снимает сильную головную боль.
- Комбинированные обезболивающие препараты – Кодеин, Пенталгин.
- Препараты триптанового ряда – Сумамигрен, Зомиг. Лекарства помогают при сильных приступах мигрени.
- Гормональные средства – Дексаметазон. Назначают при сильных и упорных приступах.
- Противорвотные средства – Домперидон, Хлорпромазин. Принимать за 20 минут до триптанов и НПВС.
Для профилактики назначают бета-адреноблокаторы, антидепрессанты, противосудорожные средства, витаминные комплексы.
Лечение беременных
При беременности большинство лекарств принимать нельзя. Поэтому важно исключить все триггеры, нормализовать режим дня. После консультации с врачом можно применять народные средства – чай с мятой или гвоздикой, эфирные масла лаванды, эвкалипта.
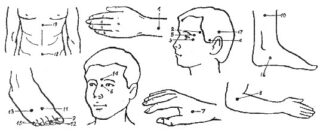
Простой, но эффективный метод купирования боли – массаж специальных точек:
- в основании черепа между двумя вертикальными шейными мышцами;
- впадина чуть выше переносицы;
- место соединения бровей и переносицы;
- впадина на стопе между большим и вторым пальцем.
Беременным нельзя массировать точку на кисти между большим и указательным пальцем. Воздействие на эту область может спровоцировать выкидыш или преждевременные роды.
Как избежать приступов
 Чтобы предотвратить появление мигренозных приступов, необходимо выявить и устранить все провоцирующие факторы.
Чтобы предотвратить появление мигренозных приступов, необходимо выявить и устранить все провоцирующие факторы.
Методы профилактики:
- Продолжительность сна строго 7-8 часов. Ложиться спать не позднее 22.30.
- Ограничить потребление шоколада, крепкого чая и кофе.
- Отказаться от курения, алкоголя.
- Питаться дробно – 5 раз в день. Строгие диеты противопоказаны. Специи добавлять умеренно. Обязательно нужно завтракать.
- Необходимо контролировать интенсивность физических нагрузок. Для организма опасны как чрезмерные тренировки, так и гиподинамия.
- Выпивать в день 1,5-2 л воды.
- Стараться избегать стрессов, уметь расслабляться.
- Принимать назначенные таблетки, соблюдать все рекомендации врача.
Полезные продукты для профилактики головной боли – нежирные сорта мяса и рыбы, яйца и кисломолочные продукты, фрукты, свежие или квашеные овощи.
