При нарушении целостности, наличии косметических дефектов костей черепа назначают краниопластику. Операция длительная, сложная, провести ее с минимальным риском развития осложнений может только опытный нейрохирург.
Что такое краниопластика, показания и противопоказания
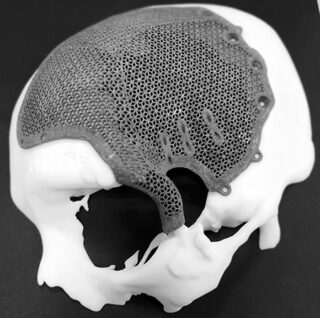
Краниопластика – это оперативное вмешательство для исправления врожденной или приобретенной деформации или дефектов костей черепа. Код по МКБ-10 – A 16.23.006.
Это не только эстетическая операция. После вмешательства восстанавливается внутричерепное давление и циркуляция ликвора, улучшается мозговое кровообращение, когнитивные функции. Впервые пластику черепа провели еще в XVI веке, в качестве имплантатов использовали пластинки из золота.
Имплантаты защищают ткани головного мозга от механических повреждений в местах отсутствия костной ткани или в областях, где костный лоскут подвижен. Дополнительно пластика черепа предотвращает образование спаек и рубцов в мозговых оболочках.
При каких патологиях назначают операцию:
- врожденные и косметические дефекты черепа – краниопластику проводят даже маленьким детям для устранения врожденных аномалий внешности с учетом возрастной, топографической анатомии;
- механические повреждения костей, твердой мозговой оболочки черепа, проникающие, оскольчатые переломы;
- герметизация для черепной полости;
- церебропротекция;
- посттравматическая эпилепсия;
- амнезия, снижение способности концентрирования, нарушение сознания, хроническая бессонница и головная боль – проблемы возникают при пороках свода черепа.
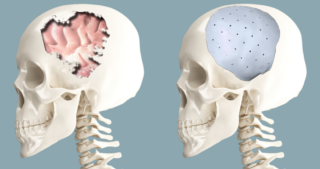
Краниопластики черепа после трепанации позволяет избежать последствий вмешательства – синдрома трепанированного черепа. При таком осложнении мозг частично выпячивается в трепанационное отверстие. Из-за частого механического влияния на ткани возникает боль, судороги, неврологические нарушения.
Краниопластику нельзя проводить при инфекционных патологиях мягких тканей головного мозга, стойком повышении внутричерепного давления, наличии инородных тел в черепной коробке. Пластику черепа не назначают при тяжелых декомпенсированных патологиях внутренних органов, проблемах со свертываемостью крови, повышенной температуре. Противопоказано вмешательство и при тяжелом состоянии пациента – нарушение дыхания, сердечной деятельности, кома.
Если травма черепа сопровождается нарушением целостности воздухоносных синусов, краниопластику можно проводить только через полгода.
Костесберегающие операции не проводят при нарушении у пациента жизненно важных функций, наличии отека мозга, выпячивания тканей в костный дефект.
Подготовка к операции
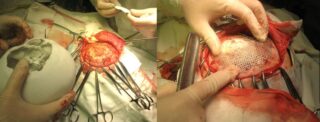
На подготовительном этапе пациенту назначают анализы – общий и биохимический анализ крови, тесты на ВИЧ, гепатит, коагулограмму, определяют группу и резус-фактор крови. Делают контрольный рентген черепа, МРТ головного мозга, пневмографию, ЭКГ, флюорографию.
Правила подготовки:
- за 2 недели до операции отменяют антикоагулянты;
- за 12 часов до вмешательства нельзя пить, употреблять пищу;
- накануне операции проводят очистительную клизму, удаляют волосы в области вмешательства.
Во время подготовки к операции хирурги создают 3D модель костной основы черепа со всеми дефектами. Это позволяет создать имплант с минимальными погрешностями. Анестезиолог рассчитывает дозировку, подбирает препараты для общего наркоза.
Описание методов и видов краниопластики
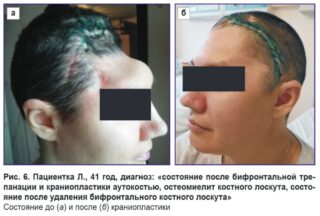
В нейрохирургии используют 3 метода пластики черепа с использованием тканей биологического происхождения или искусственных материалов.
Классификация краниопластики в зависимости от срока, которые прошел от травмы до операции:
- первичная – проводят в течение 48 часов с момента травмирования;
- первично-отсроченная – операцию делают в течение 2-14 дней после первичной обработки поврежденных областей;
- ранняя – сроки проведения вмешательства не позднее 2 месяцев с момента получения травмы;
- поздняя – проведение пластики через 2 и более месяцев после повреждений черепа.
Аутотрансплантация – использование тканей пациента из соседней области головы, или других частей тела. Такие трансплантаты – предпочтительный и безопасный метод восстановления черепа. Чаще используют имплантат на ножке, который связан с материнской тканью. Они приживаются быстро.
Недостатки – не подходит для исправления больших дефектов на затылке, в височной зоне необходимо делать дополнительные хирургические вмешательства. Из-за отсутствия питания при использовании свободного лоскута в пересаженной ткани нередко случается отторжение.
Аллопластика – используют трансплантаты костей, твердые мозговые оболочки трупа. Материалы предварительно обрабатывают – декальцинируют, вываривают, консервируют и замораживают.
Ксенотрансплантация – для пластики используют ткани, полученные от животных. Чаще всего применяют метилметакрилаты – из недорогого материала можно создать имплантаты любого размера и формы.
Недостаток метилметакрилатов – нередко возникают осложнения после операции.
Для ксенопластики используют и гидроксиапатит. Из цемента можно создать имплантат размером до 30 см². Если необходимо исправить дефекты большего размера, дополнительно проводят сетчатое армирование. Используют хирургические сетки с высоким уровнем биосовместимости.
Гидроксиапатит – материал с полной биологической совместимостью, не провоцирует развитие токсических и воспалительных реакций. При незначительных повреждениях за 1,5 года полностью заменятся костной тканью.
При ксенотрансплантации используют и титановые пластины. Они прочные, пластичные, создают минимум помех при проведении КТ и МРТ. Воспалительные процессы после установки возникают редко. Недостаток – человек после вмешательства может получить инвалидность.
Для соединения костных фрагментов применяют клеевой остеосинтез с использованием протакрила. Крупные фрагменты не трогают. Мелкие частицы, которые отделились от надкостницы, извлекают, обрабатывают антибактериальными препаратами, закрепляют обратно.
Если при травме черепа образовалось много отломков, нейрохирурги используют методику измельчения. Из костных осколков делают стружку, которую укладывают на твердую оболочку мозга, фибриновую пленку, тонкий лист золота.
Стоимость краниопластики зависит от категории сложности операции. Средняя цена – 150-850 тыс. рублей, без учета стоимости имплантата. По ОМС операцию можно сделать по региональной квоте.
Рекомендации для реабилитационного периода
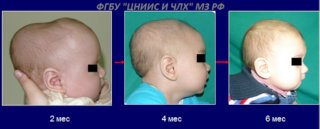 Чтобы избежать развития негативных последствий после пластики черепа, необходимо соблюдать все рекомендации врача во время реабилитационного периода. Средняя продолжительность восстановительного периода – 3-6 месяцев.
Чтобы избежать развития негативных последствий после пластики черепа, необходимо соблюдать все рекомендации врача во время реабилитационного периода. Средняя продолжительность восстановительного периода – 3-6 месяцев.
Во время реабилитации необходимо сохранить и восстановить следующие навыки:
- речь;
- навыки самообслуживания;
- двигательные функции;
- когнитивные функции – память, логическое мышление;
- социальные навыки.
Из лекарственных препаратов в постоперационный период назначают дегидратационную и антибактериальную терапию.
Возможные осложнения
При использовании биоматериала пациента риск возникновения осложнений минимальный. Период реабилитации длится меньше, чем при использовании других трансплантатов.
Распространенные негативные последствия:
- проникновение в рану патогенных микробов, чтобы этого избежать, прооперированный участок нужно постоянно обрабатывать обеззараживающими растворами;
- отторжение искусственного имплантата развивается гнойно-воспалительный процесс;
- сильное кровотечение.
Пластика дефектов костей свода черепа — это хирургическое оперативное вмешательство, направленное на восстановление целостности костных структур данного участка черепа. Дефекты черепа могут иметь различную этиологию и характер возникновения – в результате ЧМТ, после нейрохирургических операций, после огнестрельных ранений.
