Если после родов болит низ живота как при месячных, необходимо проконсультироваться у гинеколога. Такой симптом может указывать на протекание нормальных физиологических процессов или на развитие патологических состояний, требующих неотложной лечебной помощи.
Основные причины боли внизу живота после родов
 Сразу после появления на свет малыша начинается процесс восстановления. Он протекает в обратную сторону: матка сокращается в размерах, мышцы и связки, удерживающие ее, сжимаются, стабилизируется гормональный фон. После отделения плаценты стенки детородного органа – одна сплошная кровоточащая рана. Сил собственной системы свертывания не хватает для гемостаза. Организм в помощь ей выделяет особые вещества, которые обеспечивают спазм сосудов и уменьшение их просветов. Из-за развития таких процессов у женщины тянет живот.
Сразу после появления на свет малыша начинается процесс восстановления. Он протекает в обратную сторону: матка сокращается в размерах, мышцы и связки, удерживающие ее, сжимаются, стабилизируется гормональный фон. После отделения плаценты стенки детородного органа – одна сплошная кровоточащая рана. Сил собственной системы свертывания не хватает для гемостаза. Организм в помощь ей выделяет особые вещества, которые обеспечивают спазм сосудов и уменьшение их просветов. Из-за развития таких процессов у женщины тянет живот.
Когда младенец сосет грудь, в организме матери вырабатывается гормон окситоцин. Он стимулирует описанные выше процессы, их ускорение усиливает дискомфортные ощущения — порой живот болит, как при схватках. Со временем интенсивность болезненности заметно снижается, недомогание самостоятельно проходит.
Если боль формируется внутри, усиливается при любой активности, отдает в лобковую зону, скорее всего, ее причина – патологическая подвижность тазобедренного сустава. Такое случается при чрезмерной выработке релаксина – гормона, который отвечает за размягчение связок и костей, участвующих в формировании родового прохода. Дискомфорт исчезнет, когда гормональный фон нормализуется — примерно через 3 месяца.
Патологические состояния
 Если боли внизу живота сохраняются через месяц после родов, нужно начинать беспокоиться. Период восстановления редко проходит без осложнений, поэтому описываемый дискомфорт способен свидетельствовать о формировании патологических состояний, требующих неотложной медицинской помощи. К таковым относится:
Если боли внизу живота сохраняются через месяц после родов, нужно начинать беспокоиться. Период восстановления редко проходит без осложнений, поэтому описываемый дискомфорт способен свидетельствовать о формировании патологических состояний, требующих неотложной медицинской помощи. К таковым относится:
- Развитие воспалительного процесса. Обычно случается при ручном отделении плаценты: трудно подобным способом извлечь из полости матки все детское место. Если остается хоть один маленький кусочек, начинается реакция, для которой характерно появление тянущих болей внизу живота.
- Родовая травма. Риски ее получения увеличиваются, если женщина имеет хрупкое телосложение, при этом вынашивает крупного ребенка. При прохождении через родовые пути он вызывает смещение позвонков или тазовых костей, чрезмерное расхождение лобкового симфиза. Когда организм готовится к ответственному мероприятию, происходит синтез релаксина. Он оказывает обезболивающее действие, поэтому роженица выдерживает боли. После завершения процесса гормон присутствует в крови женщины еще какое-то время. Когда его действие заканчивается, травма проявляет себя во всей своей красе. Начинает сразу болеть все: живот, тазобедренный сустав, сам лобок. Эти ощущения усиливаются в положении лежа на боку, или в какой-нибудь нетипичной позе. При появлении таких симптомов необходимо обращаться к хирургу.
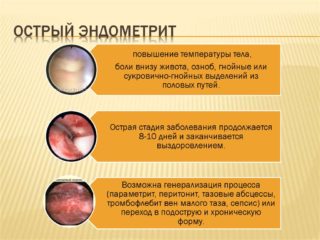
- Эндометрит. При этом заболевании развивается гнойно-воспалительная реакция внутри матки. Возникает она сразу после появления на свет малыша, приводит поражению слизистого слоя детородного органа, к возникновению сильных болей внизу живота. Они формируются на фоне лихорадки и интоксикационного синдрома. При этом из влагалища выходят обильные гнойные лохии.
- Нарушение функционирования желудочно-кишечного тракта. Нередко случается, когда женщина придерживается строгой диеты и отказывается от употребления в период грудного вскармливания кисломолочных изделий и продуктов с большим содержанием клетчатки. При наличии такой патологии боли носят спастический характер, возникают запоры, наблюдается вздутие живота, повышенное газообразование, легкая тошнота.
- Наложенные на промежность швы. Также способны стать причиной выраженного дискомфорта. Если рана заживает правильно, боль полностью должна исчезнуть через неделю-две.
- Акушерский перитонит. Осложнение развивается в том случае, если расходятся швы, наложенные после кесарева сечения. При неправильной обработке они инфицируются. Патологические микроорганизмы попадают в брюшину и становятся причиной развития гнойного воспаления. При таком заболевании стенка живота напрягается, появляются разлитые боли, женщину беспокоит сильный метеоризм, задержка стула, повышается температура тела, нарастает общая интоксикация.
Когда одновременно болит живот и поясница, недомогание усиливается при любой физической нагрузке, можно заподозрить смещение позвонков. Эта проблема способна дать о себе знать спустя несколько месяцев после родов. Помочь быстро справиться с ней может мануальный терапевт.
Тревожные симптомы
 Существуют признаки, которые указывают на патологическую природу образования болей. К ним относится:
Существуют признаки, которые указывают на патологическую природу образования болей. К ним относится:
- повышение температуры тела;
- появление слабости, которая не проходит даже после отдыха;
- ознобы, головная боль;
- спазмы, после которых появляются из влагалища сгустки крови;
- отсутствие стула больше двух суток;
- невозможность оторвать пятки в положении лежа на спине;
- появление «гусиной» походки;
- внезапное кровотечение.
Наличие перечисленных симптомов или любых других проявлений, которые женщина способна дифференцировать от физиологических факторов-провокаторов, должно заставить обратиться к гинекологу.
Диагностика
На первом этапе важно исключить необходимость госпитализации и оперативного вмешательства. Медицинский осмотр заключается в оценке общего состояния пациентки: цвета кожи, характера дыхания, движений. При помощи пальпации и перкуссии проверяется степень напряжения брюшной стенки, определяется локализация болей, их характер. Врач обязательно прослушивает легкие и сердце, осматривает область таза. Он должен решить, связана ли причина недомогания с физиологическими факторами или боль является признаком какого-нибудь патологического процесса. Помочь сделать это правильно способен анализ крови, мочи, кала. Подтвердить наличие воспаления в мочеполовой системе способно ультразвуковое исследование. Обнаружить нарушение функционирования желудочно-кишечного тракта помогает колоноскопия, гастроскопия.
Акушерский перитонит диагностируется физикальными методами обследования и при помощи УЗИ. Назначается обзорная рентгенография, биохимический анализ крови.
Если подтверждается эндометриоз, обязательно проводится гистероскопия, содержимое матки отправляется на бактериологический посев. Благодаря исследованию удается определить возбудителя инфекции и оценить его чувствительность к антибактериальным препаратам.
Методы терапии
 Боли физиологического характера лечить не нужно. Для облегчения состояния врачи рекомендуют аккуратно поднимать тяжести (брать на руки ребенка и приседать с ним, не сгибая спины), больше гулять на свежем воздухе, плавать в бассейне, заниматься йогой.
Боли физиологического характера лечить не нужно. Для облегчения состояния врачи рекомендуют аккуратно поднимать тяжести (брать на руки ребенка и приседать с ним, не сгибая спины), больше гулять на свежем воздухе, плавать в бассейне, заниматься йогой.
При наличии симптомов нарушения пищеварения необходимо нормализовать питание. Когда диета не помогает, больным назначается «Дюфалак». Его прием способен успешно лечить запоры, восстанавливать работу желудочно-кишечного тракта и регулярный стул. Принимать лекарства нужно раз в сутки. Можно пить долго, препарат не вызывает привыкания. Средство имеет пробиотическое действие. Содержащаяся в нем лактулоза стимулирует жизнедеятельность и рост полезной микрофлоры, поэтому после лечения заметно улучшается общее самочувствие и качество жизни. Период лактации не является противопоказанием.
Когда боль возникает по причине родовых травм, привлекших к смещению позвонков или суставов, лечение проводит врач травматолог. Требуется организовать ограничение подвижности, ношение специальных бандажей. Для купирования боли используются нестероидные противовоспалительные препараты. Для быстрого восстановления костей назначаются лекарства, основным действующим веществом которых является кальций. Дозировка рассчитывается в каждом конкретном случае.
Если диагностируется акушерский перитонит, проводится хирургическая операция, во время которой осуществляется экстирпация матки и ее труб. После в период восстановления проводится активная антибактериальная и инфузионная терапия.
Радикальное лечение применяется и при обнаружении в матке остатков плаценты. В этом случае проводится выскабливание, после чего назначается курс антибиотиков.
При эндометриозе применяется антибактериальная и дезинтоксикационная терапия, выполняется бережный кюретаж, вакуумная аспирация и промывание полости матки.
Профилактические меры
 Обычно при выписке из роддома женщина получает от врачей рекомендации, соблюдение которых помогает предотвратить появление нежелательных осложнений:
Обычно при выписке из роддома женщина получает от врачей рекомендации, соблюдение которых помогает предотвратить появление нежелательных осложнений:
- тщательно следить за личной гигиеной, подмываться водой с мылом после каждого посещения туалета;
- швы после кесарева сечения ежедневно обрабатывать зеленкой или любым другим антисептиком;
- выполнять специальные упражнения, помогающие быстрее восстанавливать тонус мышц малого таза;
- не поднимать тяжести;
- не вступать в половую близость до полного заживления родовых путей;
- не пропускать плановые осмотры гинеколога.
Если живот болит сильно, дискомфорт не проходит после продолжительного отдыха, нельзя тянуть с визитом к гинекологу. Даже если у описываемого недомогания физиологические причины, нужно в этом убедиться и не пропустить начало патологического процесса.
