Анатомия брюшной части аорты помогает понять, как осуществляется кровоснабжение всей полости живота и нижних конечностей. Стенка сосуда состоит из трех слоев: внутреннего (интима), среднего (медиа) и внешней оболочки (адвентиция). Они неплотно спаяны между собой. Такие особенности строения позволяют обеспечивать ламинарное течение крови.
Топографическая анатомия брюшной аорты и ее ветвей
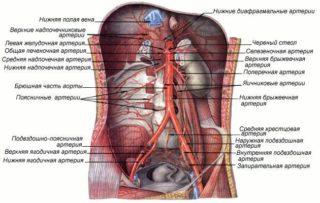
Описываемый участок является продолжением грудной артерии. Начинается на уровне двенадцатого позвонка, выходит из отверстия диафрагмы и тянется вниз спереди позвоночного столба, немного левее от его серединной линии. Перед ней находится корень брыжейки толстого кишечника, поджелудочная железа и двенадцатиперстная кишка, справа идет нижняя полая вена, слева надпочечник и почка. На всем протяжении аорта отдает множественные сосуды. Условно они делятся на пристеночные и внутренние. Сеть первых состоит:
- из нижней диафрагмальной артерии — парного большого сосуда, отвечающего за питание кровью диафрагмы и надпочечников;
- из поясничной артерии – двух парных сосудов, питающих мышцы живота, спины, спинной мозг, кожу и ее клетчатку.
Сеть вторых состоит из парных (средне надпочечниковой и почечной) и непарных сосудов. К ним относятся:
- Чревной ствол. Сосуд длиной до двух сантиметров, отходит от участка большой аорты, расположенного на уровне двенадцатого позвонка. Делится на три артерии: левая снабжает кровью тело желудка и пищевод; общая печеночная разветвляется — одна ее часть поставляет кровь желчному пузырю и печени, другая питает поджелудочную железу, двенадцатиперстную кишку, стенки желудка и сальник; благодаря селезеночному сосуду осуществляется питание селезенки, стенок желудка, частично поджелудочной железы.
- Верхняя брыжеечная артерия. Начинается на уровне второго поясничного позвонка. Проходит по передней поверхности двенадцатиперстной кишки и около подвздошной ямки расходится на несколько веток. Они питают практически все отделы кишечника (тощую, слепую, ободочную, подвздошную его часть), а также поджелудочную железу.
- Нижняя брыжеечная артерия начинается в районе третьего поясничного позвонка, разветвляется и снабжает кровью ободочную и прямую кишку.
Расположение брюшной артерии таково, что поражение любого участка способно спровоцировать дисфункцию жизненно важного органа. Это нередко ведет к гибели пациента.
Описываемый сосуд играет роль в поддержании нормального кровяного давления.В момент сокращения сердца в аорту попадает большой объем крови. Благодаря высокой эластичности его стенки растягиваются. За счет этого происходит правильное перераспределение потока по более мелким магистралям. Когда объем уменьшается, все возвращается в исходное положение.
Основные методы обследования и размеры сосуда
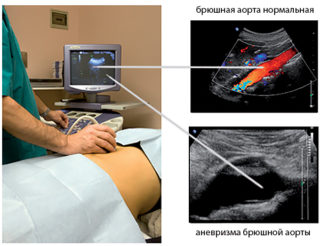
В норме длина брюшной аорты 13-15 см, ее диаметр составляет 18-20 мм.
При подозрении на наличие патологий обязательно производится дуплексное сканирование сосудов. С его помощью врач диагност визуализирует и оценивает эхоструктуру стенок, выявляет патологическое расширение или сужение аорты, определяет длину пораженного участка и стадию развития заболевания.
Допплеровское исследование позволяет увидеть и получить сведения о характеристиках тока крови — его скорости и интенсивности. Любые отклонения от нормы помогают ставить точный диагноз.
Распространенные патологии брюшной аорты и ее ветвей
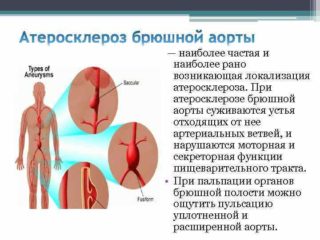 Чаще всего диагностируется атеросклероз магистрального сосуда. Это заболевание развивается, когда происходит нарушение липидного обмена. Подобное явление приводит к отложению на внутренних стенках артерии холестерина – твердого органического соединения. Накапливаясь на одном участке, он постепенно кальцинируется. Просвет сосуда сужается, что замедляет общий кровоток.
Чаще всего диагностируется атеросклероз магистрального сосуда. Это заболевание развивается, когда происходит нарушение липидного обмена. Подобное явление приводит к отложению на внутренних стенках артерии холестерина – твердого органического соединения. Накапливаясь на одном участке, он постепенно кальцинируется. Просвет сосуда сужается, что замедляет общий кровоток.
Спровоцировать образование холестериновых бляшек могут разные факторы-провокаторы:
- неправильное питание;
- малоподвижный образ жизни;
- постоянный набор веса;
- злоупотребление вредными привычками;
- патологии эндокринной системы;
- острые инфекции;
- хроническое нервное перенапряжение;
- генетическая предрасположенность.
Если сосуд будет перекрыт на 70%, разовьется ишемическая болезнь сердца. При полной закупорке нарушается кровоснабжение органов, расположенных в забрюшинном пространстве. Отказ любого из них приводит к гибели человека. Атеросклероз – коварное заболевание. На первых этапах развития оно себя никак не проявляет, инструментальные обследования не дают положительных результатов. Только химический анализ крови способен показать повышение численности беталипопротеидов, а также гиперхолестеринемию. По этим косвенным признакам опытный врач способен определить предрасположенность пациента к развитию атеросклероза и подсказать, что необходимо предпринять для профилактики возможных осложнений.
Когда возникает стадия неспецифических клинических проявлений, консервативное лечение уже не помогает. Выявляются ишемические расстройства органов, боли в груди или в животе. Они сопровождаются вздутием, метеоризмом. В тяжелых случаях приступы длятся два-три часа. Их интенсивность снижается после приема спазмолитических препаратов.
 Инструментальное обследование позволяет обнаруживать на данном этапе фиброзные изменения в тканях. Если отложить госпитализацию, может начаться гангрена нижних конечностей, случится инсульт, разовьется почечная или печеночная недостаточность. Эти патологии являются причиной 70% всех смертей в мире.
Инструментальное обследование позволяет обнаруживать на данном этапе фиброзные изменения в тканях. Если отложить госпитализацию, может начаться гангрена нижних конечностей, случится инсульт, разовьется почечная или печеночная недостаточность. Эти патологии являются причиной 70% всех смертей в мире.
Для профилактики атеросклероза врачи рекомендуют дважды в год сдавать кровь на определение липидного спектра. Если он повышен, пройти курс медикаментозной терапии. Обычно в такой ситуации назначаются:
- Статины – группа препаратов, действие которых уменьшает естественный синтез холестерина.
- Дезаргенты – лекарственные средства, помогающие разжижать кровь.
- Витамины группы В – элементы, способные выводить из организма токсины.
- Фибраты – таблетки, прием которых позволяет снижать выработку липидов.
- Антогонисты кальция – препараты, расширяющие сосуды.
Без соблюдения ограничительной диеты лечение может оказаться бесполезным. Своим пациентам врачи рекомендуют отказаться от жирной, острой, пряной пищи, следить за весом. Если есть ожирение, нужно обязательно избавляться от лишних килограммов. Хорошо помогают бороться с атеросклерозом длительные пешие прогулки.
При наличии высокой угрозы развития бляшки или тромба может быть назначена хирургическая операция. Во время ее проведения в месте сужения артерии устанавливается стент, который препятствует перекрытию полой трубки.
Аневризма брюшной аорты
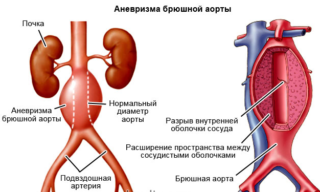 При развитии этой патологии происходит локальное или диффузное выбухание стенок артерии. Ее отдельный участок становится похожим на наполненный мешок. Заболевание склонно к прогрессированию. В среднем в год диаметр шарика увеличивается на 10%. Рано или поздно все заканчивается разрывом аневризмы и летальным исходом.
При развитии этой патологии происходит локальное или диффузное выбухание стенок артерии. Ее отдельный участок становится похожим на наполненный мешок. Заболевание склонно к прогрессированию. В среднем в год диаметр шарика увеличивается на 10%. Рано или поздно все заканчивается разрывом аневризмы и летальным исходом.
В 90% случаев причина образования выбухания – вялотекущий атеросклероз. В группе риска больные, страдающие неспецифическим аортоартериитом, сифилисом, туберкулезом, ревматизмом. Нередко описываемое заболевание становится осложнением сальмонеллеза и микоплазмоза. Предпосылкой последующего формирования аневризмы является врожденная неполноценность стенок крупного магистрального сосуда.
При неосложненном течении субъективные симптомы заболевания отсутствуют. Аневризма выявляется случайно во время проведения инструментального обследования по поводу другой абдоминальной патологии. Часть пациентов отмечает у себя появление тупых ноющих болей в левой части живота. Их возникновение связано с ростом выбухания и сдавливанием нервных корешков, расположенных в ретроперитонеальном пространстве.
Боли могут отдаваться в поясницу, в крестец, в паховую область. Иногда они становятся настолько интенсивными, что для купирования приступа требуется прием анальгетиков. Часто наличие такой клиники принимается за обострение панкреатита, радикулита. Схожие симптомы имеет и почечная колика. Опытный врач может поставить правильный диагноз на основании сбора анамнеза заболевания. Если пациент жалуется на чувство тяжести в животе, распирания брюшной стенки и на присутствие пульсации в левой части живота, он обязательно должен быть направлен на дуплексное сканирование сосудов.
Выявление аневризмы брюшной аорты – абсолютное показание к проведению хирургической операции. Она может быть выполнена двумя способами:
- С открытым доступом, когда скальпелем делается большой продольный разрез и осуществляется замещение резецированного участка гомотрансплантатом.
- Эндопротезирование аорты — производятся проколы бедренных артерий, через их просвет вводится стент-графт и доставляется до выбухания сосуда. Его сборка и установка в нужном месте позволяет изолировать мешок и создавать новый канал для кровотока.
У каждого метода есть свои преимущества и недостатки. Первый вид операции проводится под общим наркозом, после пациент три месяца восстанавливается. Во время вмешательства случаются большие кровопотери, поэтому часто используется кровезамещение. Преимуществами эндоваскулярного метода является минимальная травматичность, быстрое восстановление, меньший риск развития послеоперационных осложнений. Недостаток один – протез может неплотно лечь на стенки аорты. В этом случае возможны подтеки крови, которые рано или поздно спровоцируют образование новой аневризмы и приведут к ее разрыву. Чтобы исключить такие осложнения, больные вынуждены постоянно проходить послеоперационные обследования. В случае образования описываемого дефекта будет необходимо повторное хирургическое вмешательство.
Люди, страдающие атеросклерозом и аневризмой брюшной аорты должны постоянно находиться под медицинским наблюдением.
