В течение первого месяца жизни пупочная ранка у здоровых младенцев полностью заживает. Этот процесс необходимо контролировать ежедневно, чтобы в рану не попала инфекция и не возник воспалительный процесс. К сожалению, не у всех детей заживление проходит одинаково быстро – иногда причиной может быть толстая пуповина и это не требует лечения. Если малыш слабый или появился на свет раньше срока, его организм не способен бороться с инфекцией, поэтому необходимо использовать дополнительные препараты, которые позволят избежать тяжелых осложнений, связанных с инфицированием пуповины.
Когда заживает пупок у новорожденных
 Существует несколько вариантов перевязывания пуповины после рождения ребенка. Некоторые врачи обрезают ее сразу после появления малыша на свет. Другие ждут около 5 минут, пока пуповина перестанет пульсировать. Считается, что раннее пережимание канатика может спровоцировать у ребенка анемию. Использование прищепки облегчает уход и снижает риск инфицирования.
Существует несколько вариантов перевязывания пуповины после рождения ребенка. Некоторые врачи обрезают ее сразу после появления малыша на свет. Другие ждут около 5 минут, пока пуповина перестанет пульсировать. Считается, что раннее пережимание канатика может спровоцировать у ребенка анемию. Использование прищепки облегчает уход и снижает риск инфицирования.
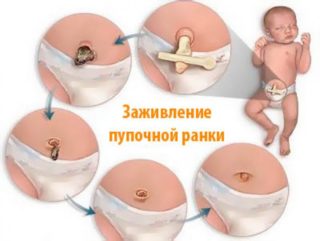
Сроки заживления пупка у новорожденных колеблются от 4 до 10 дней. Иногда сроки увеличиваются из-за физиологических особенностей пупочного канатика. Он может иметь толстые стенки, поэтому подсыхать будет дольше. В некоторых клиниках врачи не ждут, пока прищепка сама отвалится вместе с сухой пуповиной, обрезают ее скальпелем. На месте пупка остается открытая ранка, требующая тщательного ухода.
У здоровых детей пуповинная рана заживает быстро, если мама выполняет все рекомендации:
- правильно обеззараживает участок с ранкой;
- выкладывает ребенка на кровать или столик голышом для воздушных ванн;
- следит за подгузником, чтобы он не касался ранки.
Хорошо, если малыш находится на естественном вскармливании. Это предотвращает запоры и метеоризм, снижает риск дисбактериоза.
После того как пуповина с зажимом отпадает, потребуется еще 2–3 недели, чтобы ранка полностью затянулась и очистилась от корочки.
В первый месяц жизни врачи советуют купать малыша каждый день, если он чувствует себя хорошо и не болеет. Если ранка еще кровоточит, на время купания ее закрывают пластырем. В кипяченую воду обязательно добавляют отвар ромашки или череды. Эти травы имеют антибактериальные свойства. Можно пользоваться марганцовкой, а после купания хорошо промокать место пупка. На 15–20 минут рекомендуется оставить ребенка голышом, чтобы остатки влаги испарились.
Как понять, что пупок зажил
После полного заживания пуповины ее цвет не отличается от кожи живота. Нет припухлостей или покраснений. У ребенка нормальная температура тела – при первых признаках инфицирования она повышается, и малыш становится вялым.
Нет гнойных или водянистых выделений – пупок не мокнет. Не стоит переживать, если сроки заживления затягиваются. Возможно, это всего лишь физиологическая особенность ребенка – не у всех детей на момент рождения одинаково хорошо сформирован иммунитет.
Если для обработки пупка мать пользуется зеленкой, покраснение можно не заметить, поэтому рекомендуется перейти на другие средства, например, хлорофиллипт. Его цвет не такой насыщенный как у бриллиантового зеленого, его можно быстро смыть водой или перекисью.
Когда на незажившую пупочную ранку наносят перекись водорода, она некоторое время шипит и пенится. Это говорит о том, что рана еще требует ухода. Если перекись при нанесении не шипит, значит пупок полностью зажил.
Возможные осложнения и характерные признаки
 Осложнения возникают в виде покраснений и припухлостей кожи вокруг пупочного отверстия. У недоношенных детей и маловесных младенцев это случается чаще. Их иммунная система не справляется со всеми вирусами и бактериями в окружающей среде.
Осложнения возникают в виде покраснений и припухлостей кожи вокруг пупочного отверстия. У недоношенных детей и маловесных младенцев это случается чаще. Их иммунная система не справляется со всеми вирусами и бактериями в окружающей среде.
Ослабленный иммунитет
Грудное вскармливание – это природный механизм для формирования иммунитета. В молоке матери содержатся все необходимые для этого вещества, которых пока еще нет в крови ребенка. Недостаток молока или искусственное вскармливание дети переносят хуже – у них часто появляются запоры, они плохо набирают вес или наоборот, слишком быстро поправляются. Плохой обмен веществ способствует снижению иммунитета и это иногда отражается на состоянии пупочной ранки.
У недоношенных младенцев организм вынужден формироваться быстрее и одновременно бороться с бактериями. Чтобы немного снизить нагрузку таких детей держат в стерильных боксах, где за всеми процессами жизнедеятельности следят приборы.
Матери рекомендуется сцеживаться, пока ребенок находится в боксе, чтобы сохранить лактацию и далее продолжать кормить малыша грудным молоком.
Пупочная грыжа
Пупочная грыжа проявляется в первый месяц жизни. Это заметно по выпячиванию круглой или овальной формы в районе пупочного отверстия. Его нижняя часть состоит из мышечной ткани и быстрее затягивается. Верхняя смыкается медленно и оставляет пуповину приоткрытой, что дает возможность кишечным петлям выходить за пределы брюшной полости. Если ребенок часто плачет, это повышает давление в брюшине и грыжевой мешок становится видимым. В спокойном состоянии выпячивания не видно.
Пупочная грыжа влияет на сроки заживления пуповины, потому что грыжевые ворота часто растягиваются и не дают сформироваться тканям.
Необходимо отличать грыжу от физиологически большого пупка. Его видно постоянно, а грыжевое выпячивание появляется периодически и исчезает.
До трех лет врачи не рекомендуют проводить какие-либо операции ребенку, так как грыжа может самоизлечиться. Задумываться о хирургическом лечении можно после того как малышу исполнится 5–6 лет.
Пользоваться специальными пластырями, которые наклеивают на пупок, можно только после полного его заживления. Важно, чтобы к ране был доступ кислорода. Чтобы укрепить мышцы передней брюшной стенки, малыша выкладывают на живот, желают массаж и выполняют специальную гимнастику.
Гранулема – это патологическое разрастание сосудов около пупочного отверстия. В этом случае врач назначает прижигание, после чего ранка постепенно затягивается.
При грыже пупочного канатика, при которой большая часть кишечника и печени находится снаружи брюшной полости, пупок у новорожденного заживает плохо. Сразу после появления на свет ребенка оперируют и вправляют внутренности в брюшину. После операции должно пройти время, чтобы швы зажили и пупок начал формироваться.
Неправильная гигиена
 В первые дни после выписки из роддома матери предстоит учиться выполнять все манипуляции с пуповиной. Во-первых, необходимо правильно одевать памперс, чтобы он не касался прищепки, а впоследствии ранки. Как вариант – одевать длинную распашонку, а подгузник поверх нее. Важно, чтобы пупочная ранка оставалась сухой.
В первые дни после выписки из роддома матери предстоит учиться выполнять все манипуляции с пуповиной. Во-первых, необходимо правильно одевать памперс, чтобы он не касался прищепки, а впоследствии ранки. Как вариант – одевать длинную распашонку, а подгузник поверх нее. Важно, чтобы пупочная ранка оставалась сухой.
Дезинфицировать незажившую пуповинную рану необходимо 2 раза в день – утром и вечером после купания. На поверхности пуповины формируется корочка из сукровицы. Удалять ее в сухом виде ни в коем случае нельзя, это оттягивает момент полного заживления, так как травмирует нежную кожу малыша. После ванной, когда корка размокнет, ее аккуратно снимают ватными палочками. Затем место поливают перекисью, после чего высушивают и замазывают зеленкой или хлорофиллиптом. Если не снимать корку, ткань под ней без кислорода может начать гнить.
Если проводить мероприятия один раз вечером, ранка начнет мокнуть и издавать неприятный запах, кожа покраснеет. Если при этом появятся гнойные выделения, необходима консультация врача. Он назначит препараты с антибиотиками и посоветует делать дезинфекцию 2 – 3 раза в день. Для борьбы с инфекцией используют мази, порошки с антибактериальными свойствами.
Методы терапии
 В обычных случаях все манипуляции довольно просты. Для обеззараживания ранки используют марганцовку, перекись водорода, настойку календулы спиртовую, хлорофиллипт или зеленку. Доктор Комаровский советует меньше пользоваться антисептиками. По его мнению это не помогает быстрее избавиться от остатка пуповины, а лишь задерживает этот момент. Достаточно содержать место в чистоте и сухости, не допускать попадания мочи и кала на пупочную ранку. Если это произошло, промыть чистой водой и высушить.
В обычных случаях все манипуляции довольно просты. Для обеззараживания ранки используют марганцовку, перекись водорода, настойку календулы спиртовую, хлорофиллипт или зеленку. Доктор Комаровский советует меньше пользоваться антисептиками. По его мнению это не помогает быстрее избавиться от остатка пуповины, а лишь задерживает этот момент. Достаточно содержать место в чистоте и сухости, не допускать попадания мочи и кала на пупочную ранку. Если это произошло, промыть чистой водой и высушить.
В случае осложнений после консультации с врачом применяют следующие препараты:
- мази с антибиотиками Бацитрацин или Полимиксин;
- мазь Вишневского;
- уколы антибактериальных препаратов локально;
- противостафилококковый иммуноглобулин;
- витаминные препараты и сыворотки.
В стационаре используют метод переливания плазмы, назначают физиотерапевтические процедуры – ультрафиолетовые лампы. В тяжелых случаях препараты вводят через капельницу – антибиотики и физиологический раствор, чтобы снять симптомы интоксикации.
При наличии у ребенка сопутствующих заболеваний – пневмонии, внутриутробных инфекций, остеомиелита и других, несколько специалистов совместно разрабатывают схему лечения.
Чтобы правильно подобрать антибиотик, отделяемое из пупка отправляют на исследование в лабораторию. Чтобы видеть состояние мягких тканей проводят ультразвуковое и рентгеновское обследование.
При формировании гнойника ребенок поступает в больницу в тяжелом состоянии. Если гной попадет в брюшную полость, не миновать перитонита. Для грудных детей это опасное осложнение, так как летальность у новорожденных, особенно недоношенных, очень высокая.
Лечение абсцессов только хирургическое. Как осложнение после интоксикации может возникнуть воспаление аппендицита. Диагностировать его у грудничков особенно трудно. Помогает рентген, на котором видно затемнение всей правой половины живота.
Профилактические меры
Профилактические меры заключаются в соблюдении гигиенических требований при уходе за пупочной ранкой новорожденного. Одежда должна быть чистой и дополнительно продезинфицирована горячим утюгом. Воду для купания в первый месяц жизни необходимо кипятить, а ванную после использования мыть и сушить в вертикальном положении.
Если инфекция все же попала в ранку, необходимо по возможности быстрее обратиться к врачу и начать лечение. Катаральный омфалит проходит быстрее, другие формы заболевания – флегмонозный и некротический – более опасны. Все зависит от того, насколько быстро было начато лечение.
Маме следует пересмотреть рацион, чтобы ребенок через грудное молоко получал все необходимые питательные вещества. Это поможет быстрее восстановиться после лечения и избежать дисбактериоза после использования антибактериальных препаратов. Если контактирующие с ребенком люди заболевают, необходимо пользоваться маской или ограничить контакт с малышом.