В период внутриутробного развития плод соединен с матерью пуповиной для питания и дыхания. После рождения потребность в ней исчезает. На месте пупочного канатика формируется рубец, мышцы стягиваются и пупочное кольцо сживается. Иногда этот процесс происходит дольше – отверстие закрывается медленно по причинам слабого иммунитета. В некоторых случаях пупочное кольцо закрывается не полностью – это является причиной, по которой появляется грыжа. До трех лет врачи не считают выпячивание петель кишечника через отверстие истинной грыжей и используют консервативные методы лечения.
Клиническая картина
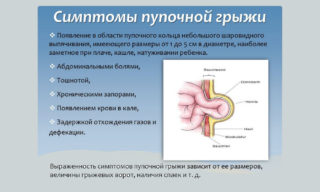 Грыжу у новорожденных детей видно сразу после заживления пупочной ранки, в первый месяц жизни. Это круглое или овальное выпячивание на месте пупочного кольца. У младенцев такая картина наблюдается в 1 случае из пяти. Если малыш рождается недоношенным, частота увеличивается до 1 случая из трех.
Грыжу у новорожденных детей видно сразу после заживления пупочной ранки, в первый месяц жизни. Это круглое или овальное выпячивание на месте пупочного кольца. У младенцев такая картина наблюдается в 1 случае из пяти. Если малыш рождается недоношенным, частота увеличивается до 1 случая из трех.
Пупочное кольцо в норме формируется до 6 месяцев, иногда дольше. Пока мышцы не закрыли отверстие есть опасность, что петли кишечника вместе с сальником будут проникать под кожу передней стенки живота. Пупочное отверстие называют грыжевыми воротами, а листки брюшины грыжевым мешком.
Скорость формирования рубца зависит от общего состояния младенца, его иммунной системы, а также наследственных факторов. Вероятность появления грыжи повышается до 70%, если у кого-то из родителей в детстве была подобная проблема.
Симптомы могут проявляться до 3 – 5 лет. Если к этому моменту пупочное кольцо не затянулось, самоизлечение не наступит и придется делать операцию – герниопластику.
Выпячивание периодически пропадает, но если ребенок плачет и напрягает мышцы брюшной стенки, оно снова появляется. Заболевания, которые увеличивают давление внутри брюшной полости, также вызывают появление грыжи под кожей.
Пупочные грыжи у младенцев обычно не ущемляются, однако врачи информируют родителей о такой вероятности и рассказывают, как себя вести. Если грыжа пупка ребенка не беспокоит, применяют консервативные методы лечения. Они препятствуют выпадению грыжевого мешка за пределы брюшины, способствуют формированию и заращению пупочного отверстия.
Причины появления пупочной грыжи у детей
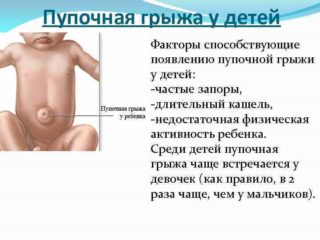 Физиологические особенности пупочного отверстия таковы, что нижняя его часть, состоящая из мышечной ткани, сокращается быстро. Верхняя же не имеет мышц и затягивается медленно. Если при этом возрастает нагрузка на переднюю стенку живота, есть вероятность, что слабо сформированный рубец разойдется и кишечные петли выйдут через него. Если ребенок часто и громко плачет, при этом сильно тужится, степень вероятности увеличивается.
Физиологические особенности пупочного отверстия таковы, что нижняя его часть, состоящая из мышечной ткани, сокращается быстро. Верхняя же не имеет мышц и затягивается медленно. Если при этом возрастает нагрузка на переднюю стенку живота, есть вероятность, что слабо сформированный рубец разойдется и кишечные петли выйдут через него. Если ребенок часто и громко плачет, при этом сильно тужится, степень вероятности увеличивается.
Слабость мышц брюшины в большинстве случаев является наследственной. Тонус мышечной ткани снижается, если ребенок страдает:
- рахитом, при котором снижается мышечный тонус;
- эндокринными нарушениями, например, врожденными заболеваниями щитовидной железы;
- водянкой (асцитом);
- лактазной недостаточностью – из-за токсинов весь организм ослаблен;
- плохо набирает вес.
Пупочная грыжа – частый спутник детей с синдромом Дауна. Недоношенные младенцы имеют низкий иммунитет и слабую мускулатуру, поэтому пупочное кольцо у них затягивается дольше. Раннее начало хождения может быть провоцирующим фактором при слабом пупочном кольце, так как мускулатура передней стенки еще не готова к таким нагрузкам.
В более старшем возрасте, когда ребенок начинает ходить в детский сад, он обязательно переболеет каким-либо детским инфекционным заболеванием. При несостоятельности пупочного отверстия выпадение грыжевого мешка вызывает повышение внутрибрюшного давления из-за коклюша, бронхита, воспаления легких. При кишечных инфекциях – дизентерии, дисбактериозе – мышцы напрягаются и выталкивают грыжу наружу.
У мальчиков возможно появление грыжи при фимозе – сужении крайней плоти. Она обычно полностью открывается к концу третьего года жизни, но иногда процесс задерживается и приходится принимать меры, чтобы избежать инфицирования.
Классификация патологии
 Симптомы пупочной грыжи у детей принято различать на эмбриональные и постнатальные. Эмбриональная грыжа пупка – омфалоцеле – формируется на ранних сроках. При рождении через тонкие пуповинные оболочки видны петли кишечника и печень, которые находятся вне брюшной полости. Размеры такого выпячивания более 10 см. Если заранее не определить патологию, в родах пуповина может порваться и тогда возникает нагноение, из-за которого развивается перитонит. Такие дети погибают в течение 2 – 3 суток.
Симптомы пупочной грыжи у детей принято различать на эмбриональные и постнатальные. Эмбриональная грыжа пупка – омфалоцеле – формируется на ранних сроках. При рождении через тонкие пуповинные оболочки видны петли кишечника и печень, которые находятся вне брюшной полости. Размеры такого выпячивания более 10 см. Если заранее не определить патологию, в родах пуповина может порваться и тогда возникает нагноение, из-за которого развивается перитонит. Такие дети погибают в течение 2 – 3 суток.
Вместе с омфалоцеле встречаются такие врожденные патологии как тетрада Фалло, неправильное формирование диафрагмы, почечная недостаточность, расщепление грудины, заячья губа и другие.
При постнатальных пупочных грыжах единственным симптомом является небольшое выпячивание размером от 1 до 5 см. В положении лежа его обычно не видно. У малышей оно не вызывает болезненных ощущений.
У детей постарше грыжа может вызывать боли, тошноту из-за застоя каловых масс в выпадающей петле и интоксикации. Ущемление бывает редко, при этом выглядит пупочная грыжа у ребенка по-другому: изменяется цвет кожи в месте выпячивания, поднимается температура. Промедление с медицинской помощью чревато некрозом части кишечника и развитием перитонита. Непроходимость каловых масс вызывает быстрое ухудшение состояния, сильную боль, уплотнение мышц живота.
К какому врачу обращаться для диагностики
Эмбриональные грыжи определяют в период беременности с помощью ультразвука. В таком случае женщине нельзя рожать самостоятельно. Бригада хирургов-неонатологов готовится принять новорожденного и оказать срочную медицинскую помощь сразу после кесарева сечения.
В пренатальном периоде проводят дифференциальную диагностику омфалоцеле и гастрошизиса. Это похожие заболевания, но при гастрошизисе петли кишечника выпадают из брюшной полости через переднюю брюшную стенку, при омфалоцеле через пупочное кольцо.
В постнатальном периоде ребенка обязательно осматривает детский хирург. При этом обследование проводится каждый месяц до года. Если в это время не наблюдается патологии, значит пупочное кольцо формируется нормально.
Определить начало заболевания может педиатр на плановом осмотре. Если симптомы есть, врач направляет младенца на обследование к другим специалистам, а также на УЗИ.
При появлении первых симптомов грыжи пупка детский хирург беседует с родителями. Это помогает наметить план лечения. Если у одного из членов семьи была пупочная грыжа, но затем она самостоятельно прошла, значит, у младенца есть шанс на самовыздоровление. Если взрослого человека оперировали, скорее всего у ребенка будет тот же сценарий течения заболевания.
При ручном обследовании врач может определить вправляется выпячивание или нет, а также принять решение о срочной операции, если есть признаки ущемления.
При наличии грыжи желательно провести полное обследование внутренних органов ребенка. Это позволит снизить риск появления сопутствующих заболеваний органов пищеварения. Для этого в лабораторию сдают анализ крови, мочи и кала. Возможно, функциональные изменения вызваны глистной инвазией. Кроме этого малышу делают рентген, флюорографию и снимают кардиограмму.
Диагностика у детей после 6 лет ориентирована на возможную операцию, так как остается мало шансов, что пупочное кольцо закроется самостоятельно. Проводится герниография, чтобы определить содержимое грыжевого мешка.
Методы терапии
 Методы лечения детей до года отличаются от методики, которую применяют для более старших малышей. Чтобы предотвратить ущемление, младенца выкладывают на живот несколько раз в день. Это помогает укрепить мышцы и стимулирует пупочное отверстие к заращению.
Методы лечения детей до года отличаются от методики, которую применяют для более старших малышей. Чтобы предотвратить ущемление, младенца выкладывают на живот несколько раз в день. Это помогает укрепить мышцы и стимулирует пупочное отверстие к заращению.
После того как пуповина зажила полностью, можно делать массаж. Специалист несколько раз делает его в присутствии матери, затем она сама в присутствии врача, и только потом можно выполнять манипуляции дома. Цель массажа – усилить приток крови к мышцам живота.
Чтобы грыжевой мешок не выходил из брюшины, используют различные корсеты или пластыри, поддерживающие пупочное отверстие. Их непрерывно носят в течение 10 дней. Если все консервативные методы не помогают, предлагают провести операцию.
Показаниями к хирургическому вмешательству являются:
- удлиненная форма грыжи;
- размеры выпячивания становятся больше в возрасте после 3 лет;
- грыжевой мешок более 1,5 см в диаметре;
- до 5 лет не произошло самоизлечения;
- болезненные ощущения и нарушения пищеварения;
- симптомы ущемления.
Операцию проводят в возрасте старше 3 лет, если есть положительная динамика при консервативном лечении.
Есть несколько видов хирургических методик, но наименее травматичным считается лапароскопический метод, при котором доступ в брюшную полость происходит с помощью проколов в коже. Для ушивания пупочного кольца используют собственные ткани организма, так как они лучше приживаются и не вызывают отторжения.
Если ребенок не склонен к аллергическим реакциям, применяют синтетический имплантат в виде сетки, который крепится скобами или кетгутом к мышцам. Через некоторое время имплантат приживается и зарастает тканями организма. Он закрывает грыжевые ворота и не дает петлям выйти за пределы брюшной полости.
После лапароскопической операции не остается видимых швов, ребенок быстро начинает двигаться, реабилитация проходит за месяц. Метод стоит дороже, так как необходимо оборудование и обученный хирург. Иногда детям ушивают грыжу во взрослых клиниках.
Возможные последствия и осложнения
В детском возрасте при постнатальной пупочной грыже существует лишь одно неприятное осложнение – ущемление, при котором отрезок кишки с каловыми массами выпадает через грыжевые ворота и обратно не вправляется даже в лежачем положении. В кале может быть кровь.
В таком случае операция проводится в экстренном порядке. Если начался некроз тканей, удаляют часть кишечника.
При разрыве возможен выход каловых масс в брюшную полость и развитие перитонита. Чем меньше ребенок, тем сложнее его спасти, так как иммунитет еще сформирован слабо и не способен бороться с бактериями. При перитоните хирург вскрывает брюшную полость и промывает все органы дезинфицирующим раствором, затем укладывает их обратно и ставит дренажную трубку для оттока жидкости.
В случае осложнений показана терапия антибиотиками и противовоспалительными препаратами, а также общеукрепляющими средствами для повышения работоспособности иммунной системы.
Профилактические меры и прогноз
 Во избежание внутриутробных патологий женщине не рекомендуется употреблять алкоголь и наркотические вещества. Из-за них чаще всего происходят сбои в генетическом материале.
Во избежание внутриутробных патологий женщине не рекомендуется употреблять алкоголь и наркотические вещества. Из-за них чаще всего происходят сбои в генетическом материале.
После рождения ребенка с признаками пупочной грыжи мать по возможности должна стараться дольше сохранить лактацию, чтобы избежать перехода на искусственные смеси и возможных запоров. Также не рекомендуется употреблять в пищу продукты, вызывающие газообразование и колики у ребенка.
Длительный плач способствует выпячиванию грыжевого мешка, поэтому малыша нужно вовремя успокаивать – давать еду и укладывать спать.
Помогают занятия плаванием в ванной, полностью наполненной теплой водой. При этом укрепляется весь мышечный корсет, в том числе брюшной пресс. Перед погружением в воду грыжевой мешок необходимо вправить.
Если ребенок ходит в сад и подвержен простудным заболеваниям, кашель может провоцировать появление грыжевого выпячивания, поэтому важно решить, что лучше для малыша – социализация или здоровье.
Прогноз крайне неблагоприятный, если формирование грыжи началось в стадии эмбриона, так как одним нарушением обычно дело не ограничивается. Постнатальные проявления хорошо поддаются консервативному лечению, если ребенок ослаблен или не доношен – правильное питание (лучше грудное), а также занятия гимнастикой, плаванием способствуют самостоятельному излечению. После хирургической операции рецидивы не происходят.
