Если образуется тромб в брюшной полости, в нижней части самой большой аорты, питающей внутренние органы и ноги, создается препятствие для кровотока. Такое явление способно спровоцировать нарушение работы всех систем и привести к гибели человека.
Этиология тромбоза брюшной аорты
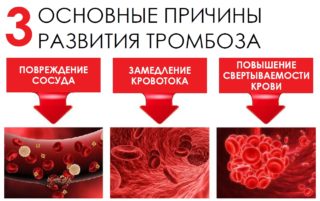 Во время развития патологии наблюдается скопление на внутренней стенке артерии сгустков крови. Это приводит к частичной или к полной закупорке ее просвета. Спровоцировать подобное явление способны разные факторы. Среди них самыми распространенными считаются:
Во время развития патологии наблюдается скопление на внутренней стенке артерии сгустков крови. Это приводит к частичной или к полной закупорке ее просвета. Спровоцировать подобное явление способны разные факторы. Среди них самыми распространенными считаются:
- замедление общего кровотока;
- повреждение внутренней стенки аорты;
- предрасположенность к нарушениям свертываемости крови.
Еще одна причина заболевания – сбой в работе липидного обмена. Он приводит к возникновению жировых бляшек в просвете сосуда. Постепенно размеры отложений увеличиваются. Их покрышки изъявляются. На поверхности скапливаются сгустки крови.
Есть и неспецифические факторы-провокаторы. Один из них – аутоиммунное повреждение эндотелия – слоя, выстилающего внутренние стенки артерии. Чаще все в этом случае тромб формируется в зоне деления аорты на две подвздошные ветки, питающие органы малого таза и нижние конечности.
Клиническая картина
 Формирование заболевания может протекать по-разному. В зависимости от степени и стадии развития патологии, выделяют острое и хроническое течение. Первое диагностируется, когда просвет большого сосуда перекрывается полностью. Тяжесть заболевания определяется локализацией тромба. Развитие патологии может спровоцировать:
Формирование заболевания может протекать по-разному. В зависимости от степени и стадии развития патологии, выделяют острое и хроническое течение. Первое диагностируется, когда просвет большого сосуда перекрывается полностью. Тяжесть заболевания определяется локализацией тромба. Развитие патологии может спровоцировать:
- некроз кишки;
- инфаркт почек, селезенки, печени.
Перекрытие просвета на уровне печеночной и верхней брыжеечной артерии становится причиной нарушения функций желудка. Описываемая форма заболевания имеет свои характерные признаки. К основным симптомам острой фазы тромбоза брюшной аорты можно отнести:
- боль в животе, возникающую неожиданно;
- тяжелое состояние пациента;
- отсутствие напряжения мышц брюшного пресса;
- непроизвольную дефекацию;
- жидкий стул;
- резкое ухудшение самочувствия через шесть часов;
- падение артериального давления;
- учащение сердцебиения;
- развитие паралитической непроходимости кишечника.
Если резкая боль возникает с левой стороны, где-то в подреберье, усиливается при глубоком вдохе или кашле, можно заподозрить инфаркт селезенки. При пальпации врач выявляет наличие шуршащего шума при трении передней стенки брюшины. Анализ крови показывает высокое содержание тромбоцитов и низкий уровень лейкоцитов.
При инфаркте печени резкая боль возникает с правой стороны в подреберье. Кожные покровы желтеют, все тело зудит. Подобные симптомы имеет и печеночная колика. Врач для установки диагноза должен дифференцировать обе патологии.
При повреждении почек острый болевой синдром формируется в нижней части спины. Быстро развивается недостаточность органа, резко уменьшается количество выделяемой мочи. Если она есть, то с примесями крови.
Когда тромб перекрывает артерию, питающую нижние конечности, наблюдается снижение чувствительности ног, утрачивается их подвижность. У пациента падает температура тела, кожные покровы становятся бледными. Под коленом и в области лодыжки отсутствует пульс. При отказе от лечения тромбоэмболии брюшной аорты начинается гангрена.
Симптомы хронического течения
 Развитие клинической картины зависит от объема поражения аорты. Когда ее просвет закрывается только на десять процентов, общую систему кровоснабжения начинает поддерживать дополнительный коллатеральный кровоток. Поэтому видимые проявления отсутствуют, что затрудняет постановку диагноза.
Развитие клинической картины зависит от объема поражения аорты. Когда ее просвет закрывается только на десять процентов, общую систему кровоснабжения начинает поддерживать дополнительный коллатеральный кровоток. Поэтому видимые проявления отсутствуют, что затрудняет постановку диагноза.
Первые симптомы появляются, когда присутствует длительная недостаточность кровоснабжения. В этом случае страдает кишечник, почки и нижние конечности. У каждой формы патологии свои симптомы. Ишемия кишечника проявляет себя следующим образом:
- После обильной еды в животе возникает резкая боль, которая одновременно отдается в поясницу, затылок и левую часть грудной клетки. Она самостоятельно проходит спустя два-три часа после еды.
- Пациента преследует синдром дисфункции тракта. Периодически возникает ощущение тяжести и переполнения, формируется легкая тошнота, поносы чередуются с запорами, рвота приносит явное облегчение. В таком состоянии больной сознательно начинает отказываться от еды, поэтому быстро худеет.
- В области двенадцатиперстной кишки возможно образование вторичной язвы.
- На фоне перечисленных дисфункций формируется астения. Она выражается в виде слабости, снижения работоспособности.
- Постепенно накатывает депрессия.
Для ишемии почек характерно стойкое повышение артериального давления. Тонометр показывает больше 140/90 мм рт.ст. Подобное состояние опасно тем, что может спровоцировать инфаркт или инсульт.
Если пациент жалуется на появление жгучей боли в икрах, в ягодицах, в нижней части спины, онемение в стопе, похолодание ног и при этом наблюдается возникновение перемежающейся хромоты, можно заподозрить частичное перекрытие просвета брюшной аорты в области перехода на подвздошные артерии.
Диагностика
 Выявить заболевание очень сложно. Симптоматика схожа с проявлениями острых патологий брюшной полости. Искать причины недомогания должен опытный специалист. После первичного осмотра и сбора анамнеза он изучает результаты общего анализа крови. При наличии тромбоза расшифровка показывает понижение лейкоцитов и повышение тромбоцитов, усиление скорости оседания эритроцитов и увеличение количества незрелых ферментов.
Выявить заболевание очень сложно. Симптоматика схожа с проявлениями острых патологий брюшной полости. Искать причины недомогания должен опытный специалист. После первичного осмотра и сбора анамнеза он изучает результаты общего анализа крови. При наличии тромбоза расшифровка показывает понижение лейкоцитов и повышение тромбоцитов, усиление скорости оседания эритроцитов и увеличение количества незрелых ферментов.
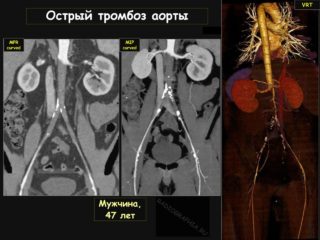
Обязательно назначается УЗИ органов, расположенных в забрюшинном пространстве. Точно определить тромбоз брюшной аорты помогает ангиография кровеносных сосудов. При помощи катетера вводится в центральный сосуд контрастное вещество, после чего производится ряд рентгеновских снимков. Они позволяют выявить локализацию патологического процесса и степень его выраженности.
Методы терапии
Для лечения тромбоза крупных артерий используются:
- Лекарственные средства, действие которых помогает расширять сосуды и снимать рефлекторные спазмы.
- Антикоагулянты, понижающие свертываемость крови.
- Новокаиновые блокады, а после них обезболивающие препараты.
Для избавления от кислородной недостаточности больного помещают в специальные барокамеры с чистым кислородом под высоким давлением.
Если во время диагностики обнаруживается закупорка половины просвета сосуда, вводят литические медикаменты через катетер, подведенный к месту образования тромба. К операции прибегают, когда выявляется острое течение или при быстром развитии гангрены. Во время ее проведения хирургически удаляется сгусток.
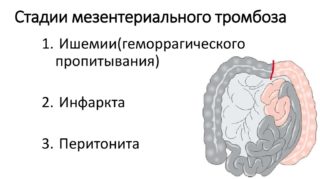
Острая форма патологии имеет три стадии развития: ишемия, инфаркт, перитонит. Если удается диагностировать заболевание на первых двух этапах, пациенту можно помочь полностью восстановиться. Если диагностический поиск затягивается, стадия перитонита становится необратимой, больной погибает.