Газы в кишечнике – это пена, которая появляется при гниении продуктов питания. При хорошем пищеварении пузырьки воздуха не образуются, поэтому важно правильно определить причину метеоризма, чтобы принять меры – изменить питание, вылечить хронические заболевания.
- Основные причины вздутия живота
- Беременность
- Сильнодействующие лекарства
- Плохое питание
- Заболевания органов пищеварения
- Проблемы с поджелудочной железой
- Врожденные аутоиммунные заболевания
- Холецистит и вздутие живота
- Тревожные признаки
- К какому врачу обращаться
- Диагностика
- Методы терапии
- При инфекционных заболеваниях
- Хирургическое вмешательство
- Профилактические меры
Основные причины вздутия живота
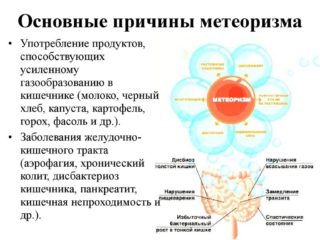 Состав газов в толстом и тонком кишечнике отличается. Основная часть – это воздух, который человек заглатывает во время еды. Он удаляется через отрыжку или всасывается в ткани. В зависимости от микрофлоры, которая находится внутри кишечника, а также продуктов, употребляемых регулярно, газы могут иметь разный состав и запах.
Состав газов в толстом и тонком кишечнике отличается. Основная часть – это воздух, который человек заглатывает во время еды. Он удаляется через отрыжку или всасывается в ткани. В зависимости от микрофлоры, которая находится внутри кишечника, а также продуктов, употребляемых регулярно, газы могут иметь разный состав и запах.
99% воздуха – это газы без запаха:
- азот;
- углекислый газ;
- метан;
- водород;
- кислород.
Остальные составляют не более 1% — аммиак, летучие амины, индол и другие. Аммиак и индол образуются под воздействием ферментов, которые расщепляют аминокислоты. Часть из них метаболизируется в печени, остатки выводятся с мочой. Характерный неприятный запах при флатуленции появляется при употреблении продуктов, содержащих серу.
Кишечные газы частично всасываются в кровь и выдыхаются через легкие. Это позволяет врачам диагностировать заболевания, связанные с недостаточностью пищеварительных ферментов – непереносимость лактозы, фруктозы, глюкозы.
Повышенное газообразование связано с характером питания человека. Горох, фасоль, белая мука, некоторые овощи и фрукты могут вызвать метеоризм даже у здоровых людей. Если пищеварение по какой-либо причине нарушено, образование и выделение газов будет частым, что вызывает дискомфорт, особенно если человек находится в общественном месте.
Причины вздутия живота:
- процессы брожения;
- смешивание углеводов, белков, фруктозы;
- быстрое поглощение пищи;
- антибиотики;
- гормональные нарушения;
- беременность;
- заболевания пищеварительной системы;
- пониженная двигательная активность;
- запоры.
Без употребления достаточного количества воды пищеварение протекает с нарушениями, поэтому хроническое обезвоживание также считается причиной метеоризма.
Беременность
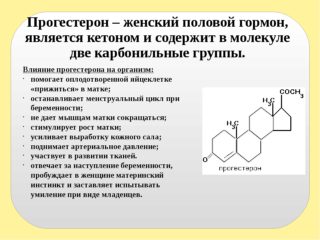 При беременности у женщин повышен гормон прогестерон, который защищает плод от выкидыша. Он действует расслабляюще на мускулатуру матки и кишечник, поэтому каловые массы дольше продвигаются к выходу. В результате начинается процесс гниения с выделением токсичных газов. Это вносит дискомфорт в самочувствие, поэтому рекомендуется применять вспомогательные средства для эвакуации кишечного содержимого – клизмы, легкие слабительные. Не стоит бояться того, что организм привыкнет к лекарствам – обычно после родов все процессы нормализуются.
При беременности у женщин повышен гормон прогестерон, который защищает плод от выкидыша. Он действует расслабляюще на мускулатуру матки и кишечник, поэтому каловые массы дольше продвигаются к выходу. В результате начинается процесс гниения с выделением токсичных газов. Это вносит дискомфорт в самочувствие, поэтому рекомендуется применять вспомогательные средства для эвакуации кишечного содержимого – клизмы, легкие слабительные. Не стоит бояться того, что организм привыкнет к лекарствам – обычно после родов все процессы нормализуются.
Особенно опасны запоры на последних месяцах гестации. В этот период возможно образование каловых камней, а также дивертикул – мешкообразных образований на стенках кишечника с их истончением. Это грозит разрывом и выходом содержимого в брюшную полость.
Сильнодействующие лекарства
Частое применение антибиотиков способно вызвать дисбактериоз – преобладание патогенной флоры. Рекомендуется вместе с антибактериальными препаратами принимать лекарства, которые содержат полезные бактерии.
Нарушения деятельности пищеварительного тракта вызывают противозачаточные препараты. При регулярном применении возможен постоянный дискомфорт. Лечение вздутия живота у женщин в таком случае предполагает отмену контрацептивов и переход на другие способы предохранения от нежелательной беременности.
Плохое питание
 Нерегулярный прием пищи, переедание, преобладание продуктов, вызывающих брожение приводит к тому, что микрофлора в кишечнике меняется и образуется большое количество газов.
Нерегулярный прием пищи, переедание, преобладание продуктов, вызывающих брожение приводит к тому, что микрофлора в кишечнике меняется и образуется большое количество газов.
К проблемам приводит резкая смена продуктов, например, при диете с раздельным питанием или переход на сырую пищу. Потребуется около 3–4 месяцев, пока организм переключится на другой режим работы.
Заболевания органов пищеварения
Более серьезные причины повышенного газообразования заключаются в хронических заболеваниях органов ЖКТ: воспаление поджелудочной железы, желчного пузыря, проблемы с печенью или врожденные поражения кишечника. Некоторые болезни не дают о себе знать длительное время и обнаруживаются при случайных обследованиях. По совету врачей рекомендуется раз в год проводить диагностику внутренних органов. В таком случае есть шанс вовремя выявить проблемы и провести лечение.
Проблемы с поджелудочной железой
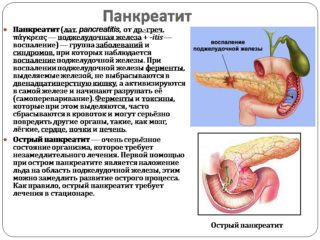 Панкреатит проявляется в острой или хронической форме. Причина – плохая работа желчного пузыря и проблемы с печенью. Воспалительный процесс могут спровоцировать:
Панкреатит проявляется в острой или хронической форме. Причина – плохая работа желчного пузыря и проблемы с печенью. Воспалительный процесс могут спровоцировать:
- инфекционные заболевания печени – гепатиты А, В и С;
- проблемы с сосудами и плохое обеспечение органа кровью;
- прием лекарств;
- язва желудка;
- паразитарная инвазия.
Примерно у трети пациентов не удается установить причину, так как панкреатит бывает наследственный. Симптомы – боли в эпигастральной области, нарушения стула, рвота, отсутствие аппетита, метеоризм.
Врожденные аутоиммунные заболевания
 Болезнь Крона может длительно не проявляться, но при снижении иммунитета или после перенесенных инфекционных заболеваний начинается воспалительный процесс в кишечнике. Причина неизвестна, но основополагающим фактором считается курение и другие вредные привычки, которые негативно воздействуют на иммунную систему.
Болезнь Крона может длительно не проявляться, но при снижении иммунитета или после перенесенных инфекционных заболеваний начинается воспалительный процесс в кишечнике. Причина неизвестна, но основополагающим фактором считается курение и другие вредные привычки, которые негативно воздействуют на иммунную систему.
Мужчины болеют чаще, обычно в возрасте от 15 до 35 лет. Симптомы:
- диарея;
- метеоризм;
- сильная боль в животе;
- трещины анального отверстия.
Вздутие живота может указывать на начальную стадию заболевания.
Холецистит и вздутие живота
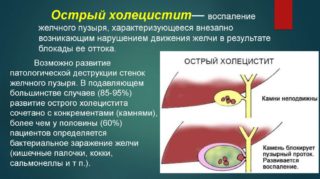 Воспалительное заболевание желчного пузыря часто сопровождается наличием конкрементов, которые повреждают слизистую оболочку. Далее в раны проникает инфекция и процесс обостряется. К холециститу может присоединяться воспаление поджелудочной железы – в таком случае человека доставляют в больницу, обследуют и назначают лечение.
Воспалительное заболевание желчного пузыря часто сопровождается наличием конкрементов, которые повреждают слизистую оболочку. Далее в раны проникает инфекция и процесс обостряется. К холециститу может присоединяться воспаление поджелудочной железы – в таком случае человека доставляют в больницу, обследуют и назначают лечение.
Заподозрить у себя наличие холецистита можно по следующим признакам:
- тяжесть в животе после еды;
- отрыжка с неприятным запахом;
- ощущение горечи во рту;
- вздутие живота;
- боль.
Опасны осложнения холецистита – разрыв желчного пузыря и выход гнойного содержимого в брюшную полость с развитием перитонита, обструкция желчных протоков, вторичный панкреатит.
Тревожные признаки
 Если вздутие живота появляется регулярно и проходит самостоятельно, это не опасно для жизни. Скорее всего, человек съел какие-либо продукты, которые плохо перевариваются в организме.
Если вздутие живота появляется регулярно и проходит самостоятельно, это не опасно для жизни. Скорее всего, человек съел какие-либо продукты, которые плохо перевариваются в организме.
Следует насторожиться в таких случаях:
- Поднялась температура. Это свидетельствует о наличии инфекции и нарастающей интоксикации. Человека необходимо доставить в больницу и провести курс лечения антибиотиками, чтобы избежать негативного воздействия на почки и нервную систему.
- Возникла сильная боль в животе. Это может быть симптомом перитонита, особенно, если незадолго до этого проводились какие-либо операции на брюшной полости. При пониженном иммунитете организм может не справиться с инфекцией.
- Началась рвота, которая не приносит облегчения. Это означает, что обострилась язва желудка или воспалилась поджелудочная железа. Примеси крови в рвотном содержимом говорит о прободении язвы.
- После еды через некоторое время человек чувствует дискомфорт в животе и слабость. Возможно, вместе с пищей в кишечник попали болезнетворные микробы. Требуется срочное промывание желудка, антибиотики.
- Резкая потеря веса может свидетельствовать об онкологическом процессе.
- Живот твердый и болит при нажатии.
- Вздутие с одной стороны больше. Это говорит о том, что у человека ущемлена грыжа или возникла кишечная непроходимость, что требует срочного хирургического лечения.
Причины вздутия живота и газообразования у взрослых, а также острые состояния возможно диагностировать только в условиях больницы. Если человек чувствует себя плохо, лучше не оставлять его дома, вызвать скорую помощь.
К какому врачу обращаться
Если постоянно пучит живот, рекомендуется посетить врача и проверить состояние желудочно-кишечного тракта. Это поможет избежать обострения и длительной реабилитации. Для начала обращаются к терапевту, который по рассказу пациента и полученным анализам ставит предварительный диагноз. Далее человек получает направление к гастроэнтерологу или хирургу, чтобы более детально обследовать брюшную полость.
Если пациент поступает в медицинское заведение на скорой, времени на диагностику практически не остается. Иногда счет идет на минуты. Бывает, что воспаление аппендицита начинается с простого вздутия живота. Промедление с операцией может стоить человеку жизни.
Женщинам рекомендуется консультация гинеколога, особенно, если она беременна или принимает противозачаточные препараты.
Диагностика
Для своевременной диагностики необходимо обратиться к терапевту или гастроэнтерологу. Пациенту назначают:
- Общий анализ крови.
- Анализ на сахар, чтобы исключить заболевания поджелудочной железы. Повышенное содержание означает плохую работу органа.
- Анализ мочи на наличие аммиака.
- Анализ кала на паразитов и примеси крови.
Чтобы визуализировать внутренние органы назначают УЗИ – это самый простой, дешевый, но информативный метод. После ультразвука возможно понадобится МРТ или компьютерная томография. Если на УЗИ не обнаружено проблем, дальнейшие исследования не нужны.
Методы терапии
 В домашних условиях для снятия симптомов метеоризма применяют клизмы, если проблема связана с запором. Запор – это задержка дефекации более чем на 2 дня. При регулярном вздутии рекомендуется нормализовать питание:
В домашних условиях для снятия симптомов метеоризма применяют клизмы, если проблема связана с запором. Запор – это задержка дефекации более чем на 2 дня. При регулярном вздутии рекомендуется нормализовать питание:
- Убрать жирную пищу, чтобы дать отдых поджелудочной железе и желчному пузырю.
- Заменить белый хлеб на крекеры или сухари из цельной муки.
- Снизить употребление кофе, спиртных напитков, крепкого чая.
- Нормализовать водный режим – не менее 1,5 л в сутки, не считая других напитков.
- Перейти на здоровое питание, отказаться от фастфуда.
Если в течение 1–2 недель после начала диеты вздутие не перестанет появляться, нужно идти к врачу и обследоваться. Если газы стали беспокоить меньше, значит необходимо продолжать придерживаться такого способа питания.
При инфекционных заболеваниях
Патогенную флору уничтожают антибиотиками, но при этом погибают и полезные микроорганизмы. Рекомендуется принимать бактериальные препараты, например, Линекс, чтобы сбалансировать микрофлору кишечника.
Если интоксикация проявляется головной болью, рвотой, потерей сознания, назначают физраствор внутривенно и препараты для поддержания функции почек.
Вирусные инфекции не поддаются лечению антибиотиками, поэтому назначают иммуностимуляторы, общеукрепляющие средства, травы и внутривенные капельницы с физраствором. При сильных болях можно пользоваться обезболивающими препаратами.
Хирургическое вмешательство
При острых неотложных состояниях проводят операцию на брюшной полости. Показанием к хирургическому вмешательству является:
- Острый панкреатит с воспалением и обструкцией протоков. Врач ставит шунт, чтобы пищеварительные соки выходили в двенадцатиперстную кишку. В противном случае это может вызвать некроз органа из-за того, что ферменты начнут растворять ткани собственного организма.
- Острый холецистит. Если на УЗИ обнаружен камень, застрявший в протоке, его необходимо удалить, чтобы обеспечить отток желчи.
- Аппендицит подлежит удалению. Желательно сделать это быстро, чтобы слепая кишка не лопнула в брюшной полости.
- Перитонит. Требуется промывание дезинфицирующим раствором всех органов брюшины. После операции ставится катетер, через который вытекает инфицированная жидкость. Перитонит – самое опасное состояние, летальность которого составляет от 40 до 90%. Успех лечения зависит от того, насколько быстро человека доставили в больницу и поставили правильный диагноз.
- Опухоли в брюшине или кишечнике могут вызывать непроходимость каловых масс, поэтому их удаляют в срочном порядке, затем пациенту назначают курс химио- и- лучевой терапии.
- Ущемление грыжи – опасное состояние, которое требует срочной операции. Если медлить, может начаться некроз стенки кишечника с последующим разрывом и развитием перитонита.
После операции показана длительная реабилитация – диета, исключение физических нагрузок, дробное питание.
Профилактические меры
 Чтобы не допустить сложных случаев, необходимо следить за своим здоровьем – регулярно обследоваться на ультразвуковом аппарате. За 30 минут врач осмотрит все органы и выдаст заключение. Своевременное лечение хронических заболеваний снизит риск обострений и постоянного дискомфорта в животе.
Чтобы не допустить сложных случаев, необходимо следить за своим здоровьем – регулярно обследоваться на ультразвуковом аппарате. За 30 минут врач осмотрит все органы и выдаст заключение. Своевременное лечение хронических заболеваний снизит риск обострений и постоянного дискомфорта в животе.
Правильное питание и водный режим – основные требования организма для слаженной работы систем и органов. У каждого человека может быть свое слабое место – у кого-то это сердце, дыхательная система; у других – органы пищеварения и кишечник. Учитывая особенности своего организма можно заранее принять меры для профилактики серьезных болезней.
