Желчный перитонит — тяжелое воспалительное заболевание. От других перитонитов его отличает ярко выраженная клиническая картина, вызванная попаданием желчи в брюшную полость. Состояние пациента быстро ухудшается, сопровождается нарушением сознания, острой интенсивной болью в левом подреберье, рвотой, вздутием живота, скачками артериального давления. Для устранения признаков желчного перитонита требуется комбинированное лечение. Первый этап включает экстренное хирургическое вмешательство и санацию брюшины, а второй — курс антибиотиков. Эффективность терапии определяется своевременностью обращения в клинику. Лучше всего перитонит поддается лечению на ранней стадии развития.
Этиология и патогенез заболевания
 Желчь — биологическая жидкость, выделяемая клетками печени. Она имеет агрессивную щелочную среду. В состав входят желчные кислоты, пигменты, ферменты, аминокислоты и неорганические соединения.
Желчь — биологическая жидкость, выделяемая клетками печени. Она имеет агрессивную щелочную среду. В состав входят желчные кислоты, пигменты, ферменты, аминокислоты и неорганические соединения.
Попадая в брюшную полость, желчь вызывает раздражение её стенок. Затем возникает воспалительная реакция, которая со временем перерастает в перитонит. Если не устранить проблему, патологические компоненты через кровь разносятся по всему организму. Завершающим этапом патогенеза заболевания является некроз стенок брюшной полости, дегенеративные процессы в органах выделительной системы, тяжелая форма интоксикации.
Основные причины, по которым происходит развитие желчного перитонита:
- Острый холецистит. Воспаление желчного пузыря флегмонозного или гангренозного типа приводит к прободению органа и разлитию его содержимого в полость живота.
- Хирургические вмешательства. Различные процедуры (полостная операция, биопсия, дренирование) нарушают герметичность желчных протоков и пузыря, что может привести к протеканию их содержимого.
- Травмирование печени, желчевыводящих путей. В результате механического повреждения нарушается целостность органов и желчь вытекает в брюшную полость.
- Желчнокаменная болезнь. При длительном нахождении камней в протоках формируются пролежни или происходит прободение холедоха с излитием желчи.
Также риск поражения брюшины увеличивается в пожилом и старческом возрасте, при атеросклерозе, анемии, печеночной колике, длительном течении сахарного диабета, хроническом панкреатите, системных и аутоиммунных заболеваниях.
Крайне редко болезнь возникает без повода, например, при резком повышении давления или микронадрывах в желчных протоках на фоне хронического панкреатита, эмболии сосудов, снабжающих кровью желчный пузырь и холедох, или мышечного спазма.
Классификация перитонита
Желчный перитонит классифицируют на прободной и пропотной. Если в первом случае герметичность желчного пузыря нарушается, то во втором стенка внутреннего органа служит фильтром для желчи.
По распространенности патологический процесс бывает:
- Местным (отграниченным). Желчное содержимое скапливается в карманах брюшины или образует абсцесс, инфильтрат с четкими границами.
- Разлитым (распространенным). Поражение охватывает одновременно две и более анатомических областей. Чревато серьезными осложнениями, летальным исходом.
Перитонит может иметь несколько форм развития. Среди них хроническая, острая и подострая.
Симптомы патологии
 Клиническая картина заболевания отличается в зависимости от количества разлившейся жидкости, скорости проникновения в париетальное пространство, локализации. Основные симптомы перитонита желчного пузыря:
Клиническая картина заболевания отличается в зависимости от количества разлившейся жидкости, скорости проникновения в париетальное пространство, локализации. Основные симптомы перитонита желчного пузыря:
- длительная боль в правом подреберье;
- повышение температуры тела до 39 градусов;
- озноб;
- нарастающая одышка;
- изжога и отрыжка с желчью;
- тошнота, рвота;
- сухость во рту;
- отсутствие аппетита;
- желтушность кожи.
При разрыве желчного пузыря боль резкая, «кинжальная». Она может отдавать в плечо, лопатку. Чтобы купировать болевой синдром, пациент вынужденно принимает скрученное положение. Наименьший дискомфорт ощущается на правом боку, с поджатыми к животу коленями. Одновременно наблюдается вздутие живота, задержка стула.
Острая форма воспаления характеризуется тяжелой интоксикацией, которая достигает своего пика на 2-3 сутки. В медицине выделяют несколько стадий развития патологии:
- Начальная. Длится первые 5-6 часов. Мышцы передней стенки брюшины пребывают в напряжении. Появляются острые кинжальные боли в правом подреберье с иррадиацией в спину. Также повышается температура, нарушается стул, выступает липкий пот.
- Токсическая. Развивается на 1-2 сутки после начала патологического процесса. Отмечается сухость во рту, влажность и бледность кожи, частая рвота, гипотония, умеренная тахикардия. На языке присутствует белый налет.
- Терминальная. Формируется на 2-3 день. Пациент пребывает в крайне тяжелом состоянии. Симптоматика сохраняется. Сознание спутанное, глаза впалые, лицо землистого цвета.
Медленное течение приводит к развитию хронической или подострой формы болезни со слабовыраженными клиническими проявлениями.
Диагностика желчного перитонита
 Первый этап диагностики желчного перитонита — физический осмотр. При ощупывании брюшной полости наблюдаются симптомы Керы, Грекова-Ортнера, Мерфи и Мюсси-Георгиевского. Правая половина живота не участвует в дыхании.
Первый этап диагностики желчного перитонита — физический осмотр. При ощупывании брюшной полости наблюдаются симптомы Керы, Грекова-Ортнера, Мерфи и Мюсси-Георгиевского. Правая половина живота не участвует в дыхании.
Для получения информации о составе патологической жидкости и зонах её локализации, проводят ряд анализов. К ним относятся:
- анализ крови;
- анализ мочи;
- УЗИ брюшной полости;
- ЭКГ;
- рентген брюшной полости;
- лапароскопия.
Из-за схожести симптомов с другими острыми заболеваниями брюшной полости в обязательном порядке применяется дифференциальная диагностика. Методика позволяет исключить воспаление аппендицита, холецистит, панкреатит, прободную язву 12-перстной кишки и желудка, желчнокаменную колику и поставить правильный диагноз.
Методы терапии
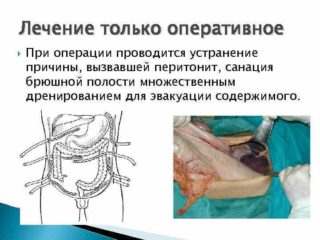 Лечение желчного перитонита проводится в условиях стационара. При выборе эффективной тактики учитываются причины заболевания, объем поражения, общее состояние пациента. Основная цель терапии — устранить острые симптомы, вывести патологическую жидкость из брюшной полости.
Лечение желчного перитонита проводится в условиях стационара. При выборе эффективной тактики учитываются причины заболевания, объем поражения, общее состояние пациента. Основная цель терапии — устранить острые симптомы, вывести патологическую жидкость из брюшной полости.
На всех стадиях воспаления применяется экстренное оперативное вмешательство. Во время процедуры выполняется эктомия желчного пузыря или желчных путей, санация брюшной полости. Если можно сохранить пораженные органы, обходятся дренированием.
За 1-2 часа перед операцией пациенту вводят противошоковые, антибактериальные, противовоспалительные и обезболивающие препараты. После вмешательства медикаменты используют в меньших дозировках для предотвращения рецидива.
Во время реабилитационного периода показана диета при перитоните желчного пузыря. Питание исключает употребление жирной, острой, жареной пищи. Под запретом алкогольные и газированные напитки, консервы, копчености. Отдавать предпочтение следует кашам, овощным супам, нежирному мясу и рыбе, растительным маслам холодного отжима, травяным чаям.
Большая часть больных имеет положительный прогноз выздоровления. Для профилактики желчного перитонита достаточно регулярно проходить медицинский осмотр и не затягивать с обращением к врачу при возникновении симптомов.
Самым опасным последствием попадания желчи в брюшную полость является тяжелая интоксикация. Проникновение желчных кислот в кровь провоцирует заражение крови, холемию, сепсис, нарушение работы почек и печени. В крайней степени осложнения возможен летальный исход.
