Дисплазия коленного сустава – часто встречающаяся патология в структуре опорно-двигательного аппарата. Она имеет врожденную природу. Известно, что развитие заболевания связано с нарушением или же неправильным развитием в целом костных тканей, образующих коленный сустав. Именно этим можно объяснить то, что оно чаще всего диагностируется у детей первого года жизни.
Важные замечания
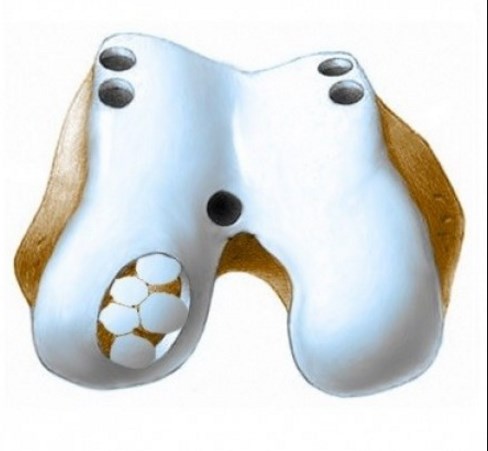
Часто в сети встречается определение состояния как патологическое изменение расположения надколенника, отсюда и название — дисплазия надколенника. Это крайне упрощенное, неполное понимание патологии. Надколенник – самая крупная из всех сесамовидных костей человеческого скелета. В обиходе она называется коленной чашечкой.
Врожденный патологический процесс в коленном суставе, который провоцирует развитие дисплазию этого участка нижних конечностей, нередко приводит к развитию синдрома patella alta, или высокого надколенника. В медицинской практике не являются редкостью, когда у больного совмещается оба состояния. Подобное называют дисплазией надколенника.
Описание и причины патологии
Нарушение процесса формирования костного скелета может отмечаться на любом этапе развития. Особенную опасность представляют патологии, которые возникли на внутриутробной стадии. Известно, что костная система эмбриона закладывается, примерно, на 6-8 неделе. Даже незначительные негативные влияния отражаются на формирование костного аппарата.
На момент рождения у ребенка скелет полностью сформирован, однако рост костей продолжается. Именно поэтому врожденная патология может проявить себя по прошествии некоторого времени. Если основа уже сформированных клеток, отвечающих за рост, уже имеет ошибочный код, риск развития дисплазии может сохраняться вплоть до достижения больным подросткового возраста.
Медицинской практике известны случаи, когда на фоне дисплазии коленного сустава у взрослых диагностируются вторичные или приобретенные заболевания.
Первичная, врожденная дисплазия коленного сустава, как правило, связывается с такими факторами:
- генетическая предрасположенность;
- браки, заключенные между близкими родственниками.
Следует помнить, что перечисленные факторы могут «сработать» под влиянием таких патологических явлений:
- токсикоз беременных;
- нарушения эндокринной системы, работы внутренних органов;
- перенесенные во время беременности болезни вирусной и инфекционной природы;
- вредные привычки;
- перенесенные стрессовые ситуации, состояние депрессии;
- нарушение рациона, однообразие питания;
- избыточная масса тела;
- неправильное расположение плода.
Существуют факторы, которые негативно влияют на развитие скелета как во внутриутробном периоде, так и в фазе роста:
- работа во вредных условиях;
- негативная экологическая обстановка в месте постоянного проживания;
- отсутствие культуры питания.
Важно: патологии вторичного плана встречаются крайне редко. Именно поэтому дисплазию называют врожденным заболеванием.
Проявление заболевания
Распознать дисплазию коленного сустава у детей возможно, если внимательно изучить нижние конечности, обращая внимание на их длину. Даже при горизонтальном положении ребенка визуально заметно разница в положении коленных чашек. Для своевременного диагностирования рекомендуется провести в два месяца осмотр у ортопеда. Специалист, проведя определенные тесты, сможет установить правильный диагноз.
Однако следует помнить, что видимых признаков дисплазии на первых этапах развития патологии может быть и не обнаружено. О том, что развитие коленных суставов идет с патологией, может подсказать способ передвижения. Из-за врожденной дисплазии коленных суставов ребенок значительно позже сверстников. Первые шаги осуществляются не на полную стопу, а исключительно на кончики пальцев.
Патология развития коленных суставов может проявится и в подростковом возрасте. От них часто можно услышать жалобы на болезненность в коленях. Такие ощущения возникают или после сильных нагрузок, или в результате воздействия погодных условий. При движениях в суставе слышится хруст, щелчки. Из-за этого дисплазия надколенника легко путается с артритом, синовитом.
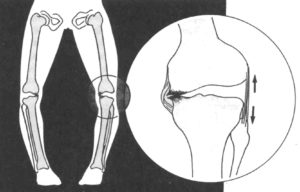
При развитии патологии клиническая картина обязательно включает изменение внешнего вида коленного сустава. Надколенник смещен.
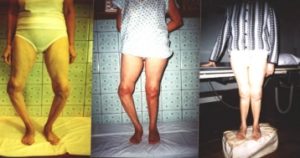
В целом, медициной выделяется несколько форм деформации конечностей при дисплазии:
- варусная или О-образная. Если совместить стопы ребенка, колени разойдутся в разные стороны;
- вальгусная или Х-образная. В этом случае при плотно сомкнутых коленях стопы поставить вместе невозможно.
В ряде случаев патология распространяется на соединительную ткань. Надколенник утрачивает свою анатомическую устойчивость, часто диагностируются смещения и вывихи. Если оставить ситуацию без медицинского внимания, у больного формируется состояние привычного вывиха колена. Из-за походка утрачивает уверенность, появляется хромота.
Медицинской практикой также выделяется фиброзная дисплазия коленного сустава, которую часто путают с патологией онкологической природы. При такого рода заболевании костная ткань замещается фиброзной. У больного отмечаются патологические переломы в месте образования аномалии без видимых причин. Кость может перестать расти, соответственно, длина конечности постепенно уменьшается.
Опасное последствие и методы лечения
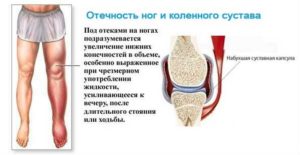
Дисплазия коленного сустава, которая проявилась не в младенческом возрасте, может иметь тяжелые последствия. Один из них – пателлофеморальный синдром, иногда называемый дисплазией. Он проявляет себя такой клинической картиной:
- болевые ощущения, которые появляются при избыточной физической активности;
- ощущаемая скованность;
- дискомфорт при длительном пребывании в положении сидя с подогнутыми ногами.
Выделяют три стадии развития патологии. В случае, если она была выявлена на начальном этапе, лечение не представляется чем-то сложным. Прежде всего, от больного потребуется снизить активность, особенно ту ее часть, которая приходится на коленный сустав. Если по роду деятельности приходится часто ходить, подниматься по лестницам или пребывать на коленях, рекомендуется пользоваться фиксирующими приспособлениями – эластичный бинт, наколенник (мягкая разновидность), ортез. Болевые ощущения устраняются холодовыми компрессами.
Своевременное обращение к врачу позволяет получить квоту на лечение пателлофеморальной дисплазии в условиях дневного отделения физиотерапевтического отделения больницы. Положительное влияние на состояние хрящевых тканей оказывают такие методы:
- лазеротерапия;
- магнитно-резонансная терапия;
- ультразвук;
- криотерапия.
Вторая стадия очерчивает круг лечения медикаментами. В частности, выписываются нестероидные противовоспалительные лекарства, хондропротекторы. Показаны также внутрисуставные инъекции.
Третья стадия – период, когда медикаменты не дают положительного результата. В этом случае проводится оперативное вмешательство. Если больной обратился не своевременно, пателлофеморальная дисплазия становится причиной получить инвалидность. Объем операции оказывается настолько значительным, что полное восстановление функций коленного сустава не представляется возможным.