Гонартроз или остеоартроз коленного сустава — это заболевание, которое относится к группе дегенеративно-дистрофических. Оно относится к одному из часто встречающихся (составляет 20% от всех дегенеративных патологии суставов) и поражает преимущественно людей в возрасте от 40 до 60 лет.
Патогенез заболевания
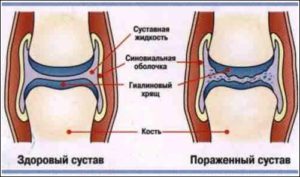
В народе гонартроз коленного сустава чаще называется «отложением солей». Основным патогенетическим моментом артроза является обызвествление тканей, то есть отложение кальцинатов. Но это только пусковой фактор, сама клиническая картина заболевания объясняется нарушением кровообращения и деструкцией хрящевой ткани.
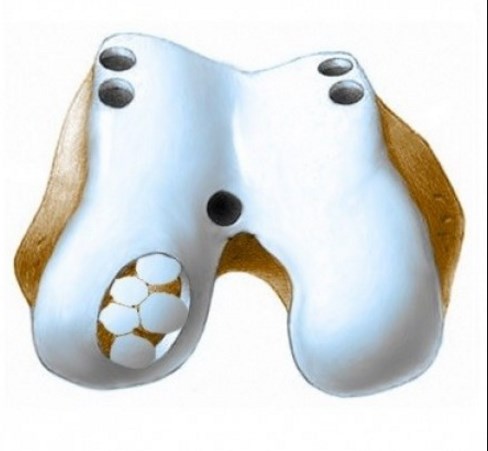
Гиалиновый хрящ — это именно та структура, которая обеспечивает адекватное и безболезненное скольжение суставных поверхностей. Питание хряща осуществляется путем осмоса веществ из суставной жидкости.
Нарушение структуры суставных поверхностей происходит постепенно, изначально на незаметном молекулярном уровне. Сам хрящ истончается, расслаивается, могут появляться трещины, со временем костная ткань обнажается и деструктивные процессы переходят уже на нее.
Звенья патогенеза гонартроза:
- При механическом повреждении нарушается трофика хрящевой ткани. Такое нередко встречается при повышении нагрузок, чрезмерном давлении. Со временем поверхность хряща начинает истончаться.
- Нарушение структуры коллагеновых волокон приводит к потере амортизационных свойств и хондромаляции (размягчение плотной ткани).
- За счет компенсаторного разрастания костной ткани (взамен хрящевой) происходит нарушение конгруэнтности (сопоставления) суставных поверхностей относительно друг друга. Раздражение синовиальной оболочки постепенно приводит к развитию асептических воспалительных процессов. Именно из-за этого возникает болезненность и ограничение подвижности суставов.
Чаще всего артроз поражает внутреннюю поверхность сустава.
Этиологические факторы

Специалисты выделяют причины правостороннего гонартроза и левостороннего гонартроза:
- патология обменных процессов;
- нарушения структуры сосудистой стенки, повышенная ломкость капилляров;
- повышение осевой нагрузки на суставы у людей повышенного питания;
- всевозможные травмы коленного состава и его связочного аппарата любой давности;
- другие дегенеративно-воспалительные процессы;
- профессиональные занятия спортом (теннис, баскетбол, легкая атлетика);
- врожденные аномалии развития суставов;
- наследственная и генетическая патология.
Группу риска составляют женщины в климактерическом и постклимактерическом периоде, полные люди, профессиональные спортсмены, пожилые люди. Также этот список можно дополнить родственниками пациентов с уже имеющимися патологиями суставов.
Классификация
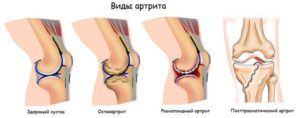
В первую очередь необходимо выяснить причину возникновения патологии. В зависимости от этого выделяют классификации артроза коленного сустава:
- Идиопатический или первичный гонартроз возникает в ответ на возрастные изменения в структуре хрящевой ткани. Этому подвержены люди пожилого и старческого возраста, лица с избыточной массой тела, женщины в период климакса.
- Причина вторичного гонартроза — травмы сустава различного генеза, инфекционные заболевания, пороки развития костной и хрящевой ткани.
- Также в зависимости от локализации поражения выделяют одно- или двустороннее поражение суставов.
При чем, не всегда травматическое повреждение одной конечности означает, что дегенеративные изменения затронут именно этот сустав. Все дело в переносе большей части нагрузки на здоровую ногу, что значительно увеличивает вероятность износа ткани.
Также в полном диагнозе необходимо указывать стадийность процесса:
- первая степень характеризуется отсутствием выраженной симптоматики в покое. Боль и скованность могут появляться только после умеренной физической нагрузке, присоединяется отечность мягких тканей;
- характерный хруст при движениях появляется уже на второй степени. Пациенты жалуются на ограничение подвижности. На рентгеновском снимке начинают проступать очаги деформации;
- при прогрессировании заболевания до 3 степени появление болевого синдрома не связано с активными движениями или физической нагрузкой. Такие пациенты жалуются на выраженную ограниченность движений и видимую деформацию коленного сустава.
Наличие или отсутствие воспалительных процессов синовиальной оболочки не зависит от степени тяжести процесса.
Клиническая картина
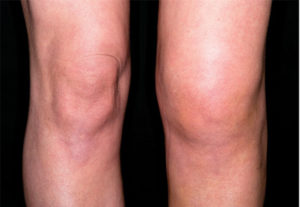
Особенность этого заболевания — поздняя диагностика, что объясняется поздней манифестацией симптоматики. Ведь в самом начале пациенты отмечают только незначительно выраженную тянущую боль в суставе, которая появляется после физической нагрузке. Многие больные списывают подобные ощущения на переутомление или перенапряжение ноги в течение дня или последнего времени.
Выделяют ряд клинических проявлений, патогномоничных для этого заболевания:
- скованность сустава в любое время суток;
- ощущения «стягивания» в подколенной области;
- ноющие боли в суставе после физической нагрузке или ходьбы.
На начальных этапах боли проходят после растирания сустава, легкой разминки или массажа. Многие пациенты отмечают, что надо «только расходиться немного» и все вернется в норму. Но с прогрессированием патологического процесса, боль становится постоянной и не проходит. Также появляется хруст, который больше ощущается, чем слышим на расстоянии.
Если на этом этапе не обратиться за медицинской помощью, то присоединяются хромота, ограничения подвижности сустава (нарушается сгибание и разгибание).
Итогом заболевания становится хромота, вплоть до невозможности передвигаться без посторонней помощи.
Диагностические методы
Для постановки диагноза гонартроз необходима совокупность данных внешнего осмотра, изображения рентгеновского снимка и правильного сбора анамнеза. Внешний вид сустава во многом зависит от степени прогрессирования болезни.
На начальных этапах гонартроза визуальных проявлений не бывает. При прогрессировании состояния выражена деформация сустава: сильно контурируются кости, искривляется голень, становится заметным ограничение амплитуды движений. Если положить руку на коленную чашечку, то можно почувствовать крепитацию (различной выраженности и продолжительности) во время активных или пассивных движений. При пальпации коленного сустава отмечается зона болезненности примерно в проекции внутреннего мыщелка или суставной щели.
Золотым стандартом диагностики гонартроза считается рентгенография коленного сустава. С ее помощью можно определить наличие или отсутствие изменений самой суставной щели, также наблюдать динамику процесса. Этот метод стал широко популярен благодаря доступности, безболезненности и высокой информативности.
На начальных этапах видимые изменения на самом снимке чаще всего отсутствуют. Однако, при прогрессировании заболевания визуализируется сужение суставной щели и уплотнение ткани непосредственно под хрящом, заострение краев мыщелков.
Характерные для гонартроза изменения на рентгеновском снимке можно заметить у пациентов пожилого возраста. Но без выраженной симптоматики такой диагноз не правомерен.
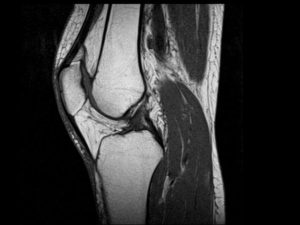
Также для получения изображения пораженного сустава пациенту назначается компьютерная магнитно-резонансная томография. На первой лучше видны костные структуры, а на второй — мягкие ткани.
Принципы лечения
Успех лечения этого заболевания напрямую зависит от сроков обращения к специалисту и постановки окончательного диагноза гонартроза. Ведь чем раньше будет начата терапия, тем больше шанс затормозить дегенеративные процессы!
Лечение гонартроза должно быть последовательным. Это достаточно долгий и трудоемкий процесс, включающий в себя как медикаментозное вмешательство, так и лечебную гимнастику с физиотерапией.
Нестероидные противовоспалительные средства
Противовоспалительные средства активно применяются при заболеваниях костно-суставного аппарата не только для снятия болевого синдрома. Они используются для уменьшения воспалительного компонента.
Список этих препаратов довольно широк (Индометацин, Диклофенак, Аспирин, Мелоксикам, Нимид, Целекоксиб и многие другие), врач назначает подходящие, основываясь на своем опыте и общем состоянии пациента.
К сожалению, список побочных эффектов довольно объемен. Во-первых, многие из этих лекарственных средств пагубно влияют на слизистую желудочно-кишечного тракта и становятся причиной гастрита или язвы желудка. Во-вторых, они немного «смазывают» картину заболевания и специалисту довольно затруднительно правильно оценить не только состояние пациента на данный момент, но и вероятную положительную или отрицательную динамику.
Также нестероидные противовоспалительные средства способны уменьшать скорость почечного кровотока, что ведет к их недостаточному питанию. Эта группа препаратов способствует задержке натрия и жидкости, что чревато развитием отека. Длительное применения болеутоляющих препаратов не проходит бесследно для организма, поэтому системное их употребление нежелательно.
Система свертывания крови также немного претерпевает изменения. Это они становятся причиной тромбозов, что вследствие может вызвать инфаркт или инсульт.
Хондропротекторы
Эта группа препаратов, которые улучшают питание и способствуют восстановлению структуры хрящевой ткани. Хондропротекторы незаменимы на начальных этапах заболевания, при первых проявлениях симптомов.
Глюкозамин и Хондроитин стимулирует выработку большего количества внутрисуставной жидкости, благодаря чему трофика пораженной поверхности усиливается.
Однако, не стоит наделять эти лекарственные препараты волшебными свойствами. При выраженной деформации хрящевой ткани они абсолютно малоэффективны, ведь создать новые клетки невозможно.
Хондропротекторы действуют очень медленно! Для получения желаемого результата их необходимо принимать с самого начала развития денегеративных процессов. С учетом того, что цена их существенная, а эффекта приходится ждать, то многие пациенты прекращают пить препараты.
Мази и крема, компрессы
Эти средства и методы терапии также относятся к группе симптоматических. В основе кремов лежат либо нестероидные противовоспалительные препараты, либо гормональные соединения. Их преимущество в местном воздействии на сустав, без участия желудочно-кишечного тракта или мочевыделительной системы. Именно поэтому можно избежать развития осложнений.
Компрессы имеют несколько более выраженный эффект. Специалисты выделяют три основных препарата, которые приносят ожидаемый результат.
Димексид проникает сквозь кожу практически в неизмененном виде. Он уменьшает воспаление, снимает отек и улучшает обмен веществ на местном уровне. А именно это и требуется при лечении гонартроза коленного сустава.
Медицинская желчь «согревает» сустав, уменьшает скованность, обеспечивает более активный приток крови к пораженным тканям.
Бишофит оказывает умеренное противовоспалительное действие, обладает анальгезирующими свойствами.
Внутрисуставные инъекции
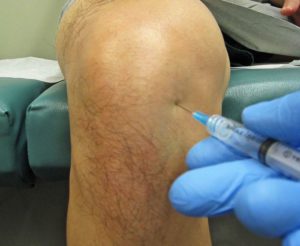
Это мера экстренной помощи.
Внутрисуставное введение препаратов практически мгновенно облегчает состояние пациента, снимает болевой синдром и уменьшает воспалительный процесс.
Большой популярностью для этих целей пользуются глюкокортикостероиды.
В данном случае они действуют точечно, не провоцируя развитие системных осложнений.
К сожалению, это исключительно симптоматическая терапия и непосредственно на само течение заболевания такие инъекции не влияют. Но, из-за своего молниеносного эффекта эти препараты стали так популярны как среди врачей, так и у пациентов.
Полезное видео: