Боли в коленях периодически беспокоят каждого человека, и каждый должен для себя знать их причины. Это или обычная усталость, переутомление, или последствие ранее перенесенной травмы, когда ноги реагируют на смену погоды. Причин может быть много. И ни одну из них не стоит пропускать. Боли в коленях всегда должны настораживать, особенно спортсменов и людей, ранее перенесших любые травмы ног. Хондромаляция надколенника напоминает о себе острой или слабой болью в колене, и если ее не лечить, она доставляет множество хлопот и осложнений.
Хондромаляция коленного сустава представляет собой изменение хрящевой ткани, когда та размягчается и утрачивает эластичность. Сегодня эта патология более всего распространена среди молодых бегунов – любителей и спортсменов. По мере повышения двигательных нагрузок хрящ в месте роста костей и сочленения их с суставами, сначала размягчается, затем постепенно разрушается.
Как результат, в теле хряща формируются сквозные, оголенные участки, из-за которых нарушается кровообращение во всем суставном сочленении, что приносит человеку острые боли. Локализируется хондромаляция коленной чашечки в надколеннике и коленном суставе, из-за чего человеку с каждым днем все сложнее ходить. В запущенной форме хондромаляция способна полностью разрушить сустав, так как она поражает не только хрящевую, но и костную ткани.
Что представляет собой заболевание
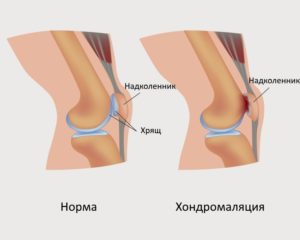
Нормальные условия развития образуют хрящ с ровной, гладкой поверхностью, что обеспечивает безболезненное соприкосновение трущихся частей сочленения. При появлении хондромаляции сначала уменьшается эластичность хряща, затем происходит выраженная потеря связи волокон ткани, что приводит к потере амортизационных свойств.
Хондромаляция надколенника у детей формируется на фоне сопутствующих заболеваний: частых простуд, инфекции, нарушения обмена веществ. Общее ослабление иммунитета у ребенка приводит к осложнению на суставы, появляются боли в ногах, ребенок жалуется на быструю усталость во время ходьбы, ему трудно бегать вместе со сверстниками.
Хондромаляцию именуют:
- «коленом бегуна», потому что это частое заболевание у профессиональных спортсменов;
- артрозом бедренного сочленения, потому что заболевание из надколенника постепенно мигрирует на хрящи бедренных суставов;
- «подвернутым коленом», потому что зачастую болезни сопутствует привычный вывих или подвывих;
- пателло-феморальным артрозом по локализации боли.
Используется и термин хондропатия колена, однако это не точное определение, потому что у заболеваний разная этиология. Хондропатия появляется на хрящевой ткани из-за нарушения кровообращения, что повышает нагрузку на составные части сустава и повреждает хрящ колена.
Надколенник призван защищать составные части суставного сочленения от нагрузки, повреждений, травм. И когда эта функция теряется, разрушаются хрящевые ткани, происходят дегенеративно-дистрофические изменения с внутренней, тыльной стороны сустава. Медицинская и спортивная практика показывает, что хондромаляция формируется в основном на фоне регулярных физических нагрузок.
Признаки заболевания
Когда появляется боль, ее сложно не заметить. Начало заболевания можно определить самому: если пробежать, приседать, быстро подняться по лестнице, то почувствуется резкая боль в коленном суставе, одном, или обоих одновременно. Это служит первым сигналом начала развития хондромаляции. Еще одним признаком является появление боли после долгого сидения.
Когда надо встать, колени прорезает сильная боль – это тревожный знак, на который следует обратить внимание. Можно прислушаться к хрусту во время ходьбы. Если сложно идти, полностью разгибая колени, если при ходьбе слышен хруст и характерное пощелкивание, плюс к этому в коленях появляется нехарактерная боль – это все говорит о проблемах с надколенниками.
Хондромаляция коленей проявляется:
- ноющими болями в колене, усиливающимися после физической или двигательной нагрузки;
- скованностью в колене в движениях;
- болями после длительного пребывания в одной позе;
- невозможностью присесть на корточки;
- появлением отечности и опухания колена;
- слышимым хрустом и треском во время интенсивных движений.
Появление симптомов в комплексе говорит о явном прогрессировании болезни. В таком случае хондромаляция требует безотлагательного лечения. Болевые ощущения заставляют кривить колени в ходьбе, из-за этого перераспределяется нагрузка на суставы, что может привести к серьезному осложнению – атрофии четырехглавой мышцы бедренного сустава. В результате наступает полное ограничение функциональности ноги.
Сведения из МКБ-10
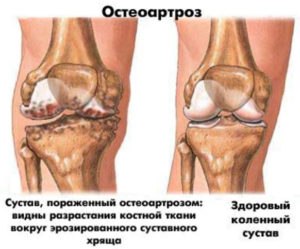
Код хондромаляции в МКБ-10 относится к классу M00-M99 «Болезни костно-мышечной системы и соединительной ткани». Здесь хондромаляция как таковая имеет шифр M94.2 и относится к классу «Другие поражения хрящей».
Однако в классах МКБ-10: M00-M99, M00-M25, M20-M25, выделен особый шифр – M22, означающий Поражения надколенника, включающие и Хондромаляцию надколенника под шифром M22.4. Есть и шифр Нарушения между надколенником и бедренной костью M22.2. Это говорит о том, что заболевания давно изучены и хорошо знакомы медикам-профессионалам.
Википедия дает точное определение хондромаляции надколенника как патологического состояния хряща коленной чашечки. Произойти оно может по ряду причин: неблагоприятная генетика, микротравмы, врожденные аномалии развития бедренного и надколенникового сочленений, высокая подвижности надколенника, и множество других факторов. Отмечается, что хондромаляция надколенника развивается у подростков и молодых людей, особенно серьезно занятых спортом.
Практика наблюдения за лечением данной патологии показывает, что хондромаляция надколенника никогда не трансформируется в остеоартроз; однако отмечены факты объединения двух болезней, и такую патологию назвали остеохондромаляция, что в МБК-10 имеет код M93.9 – не уточненная форма взрослого или юношеского заболевания.
Отмечается в практике и неожиданные случаи спонтанного обратного развития болезни, вероятно, сам организм борется с заболеванием и полностью восстанавливает хрящ. При этом хруст как таковой в надколенниковом или в бедренном суставе заболеванием не является, считается нормой движений.
Причины хондромаляции
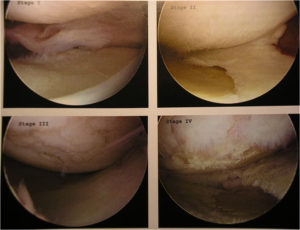
Распространено мнение, что приобрести такую патологию, как разрушение гиалинового хряща, могут спортсмены с ежедневной однотипной нагрузкой на колени, с движениями высокой сложности. Однако практика показывает, что такое заболевание может получить человек, совершенно далекий от спорта. Причин формирования хондромаляции во врачебной практике зафиксировано достаточно много.
Перечень возможных причин, явно, будет не полным:
- постоянная двигательная нагрузка при выполнении физкультурных однотипных упражнений;
- неправильная постановка ног во время тренировки;
- неправильное выполнение упражнений без контроля тренера;
- бег в неподходящей обуви;
- деформация структуры коленного сочленения врожденная или приобретенная; при врожденной патологии наблюдается характерное смещение коленных чашечек;
- «привычные» подвывихи коленок; потеря эластичности и прочности мышечных тканей;
- анатомические особенности, в связи с чем женщины более склонны к дегенерации тканей, чем мужчины;
- лишний вес, дающий высокую нагрузку на коленные и бедренные сочленения, приводит к быстрому изнашиванию хрящей, связок;
- перенесенные ранее травмы ног требуют от человека бережного отношения к своему здоровью, особенно в восстановительный период;
- возрастные изменения, уменьшается синтез синовиальной жидкости;
- дисбаланс мышечного тонуса; развитие патологии в данном случае обусловлено разницей в уровнях выдерживаемой нагрузки; природное распределение таково, что мышцы внешней части бедра более развиты, чем с внутренней стороны;
- гипотония квадрицепса затрудняет движения сустава, потому что мышцы не поддерживают коленную чашечку;
- врожденные или приобретенные деформации стоп.
Хондромаляция в коленном сочленении диагностируется в любом возрасте. Однако чаще наблюдается у молодых людей, активно занимающихся спортом, при котором колени получают несоразмерные нагрузки. Это профессиональные спортсмены – футболисты, атлеты, хоккеисты, фигуристы. Но у спортсменов-любителей также могут развиваться такие проблемы. У пожилых людей болезнь развивается как сопутствующее состояние при тяжелых формах артрита.
Методика лечения хондромаляции

Используются два метода регенерации поврежденного колена – консервативный и хирургический. Начинается лечение всегда с консервативных способов. Терапия обусловлена степенью заболевания и самочувствием пациента.
Цель лечения – снять болевой синдром, воспаление, на что направлен прием местных анальгетиков и противовоспалительных я препаратов нестероидного класса. Запущенные случаи болезни, как правило, лечат одновременно с внутрисуставными инъекциями, куда вводят гиолуронат натрия. Это средство помогает снять воспаление, восстановить процессы наращивания новых слоев хрящевой ткани.
Общее лечение приводит к уменьшению отечности, после чего назначается восстановительная терапия с целью возвращения суставу подвижности за счет тонуса и наращивания мышечной ткани. Особенность медикаментозного лечения – при его проведении ногу полностью обездвиживают, ставят на лёгкую растяжку, чтобы в колене постоянно были комфортные ощущения. Движения ноги ограничивают шиной, эластичными бинтами 1-го класса, без перетяжки. Это снимает отеки, боли, воспаление.
Затем приходит время разрабатывать сустав, когда снято воспаление, уменьшились боли, расширился объем движений. Начинает работать массажист, тренер ЛФК, с самых простых упражнений, только чтобы привести мышцы в тонус, укрепить потревоженную костную ткань. Для выполнения упражнений и начала самостоятельного движения на ногу надевают ортопедический фиксирующий наколенник.
Регенерация костной и хрящевой ткани – процесс долгий и сложный, восстановление идет мелкими шагами, но оно должно быть заметным по силе болей, объёму движений, возможности самостоятельно двигать больным коленом. Если же в течение нескольких месяцев пациент не видит улучшения, врачи не наблюдают положительной динамики, или, хуже того, состояние пациента становится более тяжелым, врачи коллегиально принимают решение о хирургическом вмешательстве.
В арсенале современных хирургов, ортопедов есть несколько инновационных методик хирургического лечения хондромаляции:
- артроскопия, малоинвазивное вмешательство, дает врачу возможность провести ревизию сустава, установить степень тканевых поражений, выровнять, где доступно аппарату, деформированные участки. Артроскопия позволяет провести местное промывание воспаленных участков суставной поверхности, синовиальной сумки, что убирает локальное воспаление;
- лаваж – удаление наростов проводится только на первых стадиях заболевания;
- пластика сустава, восстановление правильного анатомического положения составных компонентов коленного сустава проводятся на самых сложных стадиях заболевания;
- пателлэктомия и контурирование поверхности проводятся при наличии осложнений и сопутствующих заболеваний;
- имплантат ставят при полном оголении кости из-за разрушения хрящевой ткани; открывают щель, сквозь которую закрывают оголенную кость;
- при совмещении хондромаляции с сопутствующим неправильным размещением суставных элементов коленного сочленения, хирурги восстанавливают анатомическое положение, фиксируют сустав в его природном положении.
Любая из методик лечения не допускает полного обездвиживания коленного сустава, но постоянно разрабатываются новые методы восстановления поврежденных костной и хрящевой тканей.