Мускулатура таза разделена на две группы: внутреннюю и наружную. Мышцы располагаются вокруг тазобедренных суставов, поддерживают их и обеспечивают подвижность нижних конечностей. Грушевидная мышца является частью внутренней мускулатуры таза. Она отвечает за поворот бедра наружу. Патологическое сокращение, воспаление, увеличение брюшка мускула влияют на седалищный нерв и ближайшие сосуды. Давление на нервный ствол провоцирует болевые ощущения, недостаток кровотока – онемение. Врачи называют такое состояние синдромом грушевидной мышцы.
Расположение и строение грушевидной мышцы
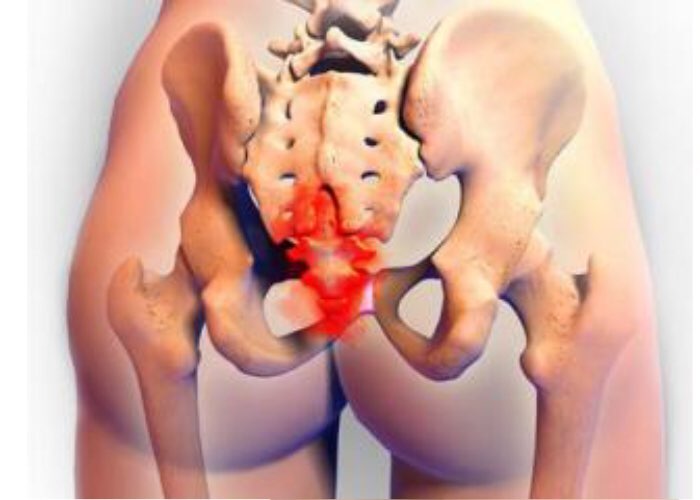
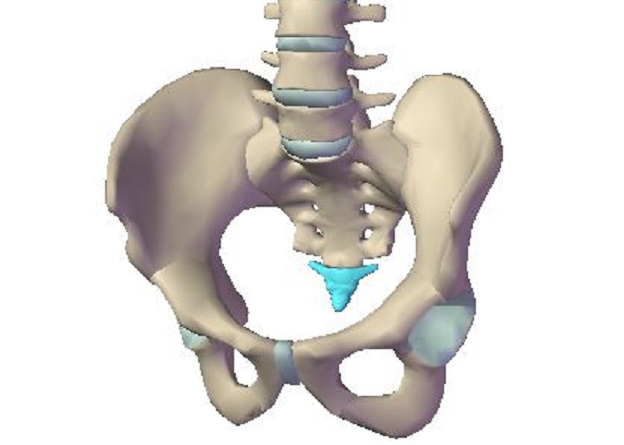
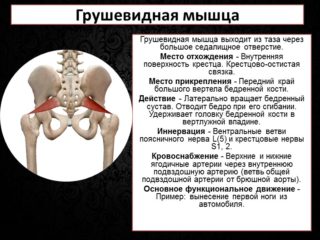 Латинское название органа Musculus Piriformis. Место расположения основной части грушевидной мышцы — передняя (тазовая) часть крестца. Дополнительные пучки идут от подвздошной кости и крестцово-остистой связки. Конвергируя (сходясь вместе), части мышцы покидают малый таз. Местом выхода является большое седалищное отверстие. Мышечные волокна оканчиваются округлым сухожилием, которое соединяется с вершиной большого вертела.
Латинское название органа Musculus Piriformis. Место расположения основной части грушевидной мышцы — передняя (тазовая) часть крестца. Дополнительные пучки идут от подвздошной кости и крестцово-остистой связки. Конвергируя (сходясь вместе), части мышцы покидают малый таз. Местом выхода является большое седалищное отверстие. Мышечные волокна оканчиваются округлым сухожилием, которое соединяется с вершиной большого вертела.
Анатомическая форма близка к треугольнику с равными сторонами — широкая часть у основания, вершина в месте крепления. Парные грушевидные мышцы у женщин и мужчин находятся во внутренней части тазовой мускулатуры, их прикрывают большие ягодичные мышцы. Просторное седалищное отверстие пучки не перекрывают полностью. Оставшиеся пустоты заполняют нервные ветви и кровеносные сосуды. Среди них особое значение имеет седалищный нерв, являющийся наиболее длинным и массивным сплетением в теле человека. В норме он проходит под грушевидной мышцей, но в 10% случаев сквозь нее.
Соединение мускулатуры с центральной нервной системой происходит с помощью ветвей крестцового сплетения. Снабжение кровью осуществляют ягодичные артерии.
Функции
Грушевидная мышца входит в группу наружных ротаторов. Это мощная мускулатура, поворачивающая нижнюю конечность вокруг продольной оси. К функциям грушевидной мышцы относятся:
- разгибание бедра или наклон таза вперед;
- удержание суставной головки в нормальном положении;
- стабилизация крестцово-подвздошного сустава;
- предотвращение чрезмерного поворота бедра внутрь в процессе бега.
Справиться с многочисленными функциями помогают синергисты: две близнецовые, квадратная и внутренняя запирающая мышцы. При наружной ротации бедра равновесие поддерживают антагонисты. К ним относятся аддукторы: мускулатура внутренней части бедра.
Синдром грушевидной мышцы
 При уплотнении, сокращении или спазме мышечных волокон их размер увеличивается. В месте соприкосновения с седалищным нервом происходит сдавливание его ствола. Состояние сопровождается острой или тянущей болью, появляющейся в определенном положении. Дискомфорт ощущается в районе поясницы, затем опускается ниже. Учитывая анатомию грушевидной мышцы, не сложно представить, как она прижимает к костям нервы и сосуды.
При уплотнении, сокращении или спазме мышечных волокон их размер увеличивается. В месте соприкосновения с седалищным нервом происходит сдавливание его ствола. Состояние сопровождается острой или тянущей болью, появляющейся в определенном положении. Дискомфорт ощущается в районе поясницы, затем опускается ниже. Учитывая анатомию грушевидной мышцы, не сложно представить, как она прижимает к костям нервы и сосуды.
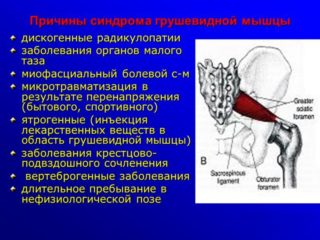
Синдром грушевидной мышцы – один из видов туннельной невропатии. Название недуга связано с несоответствием размера нервного ствола и участка его пролегания. При изменении диаметра канала седалищный нерв не может свободно располагаться в обычном месте. Он испытывает компрессию со стороны мышечной и костной структуры. По этиологии развития патологии делится на два типа: первичный и вторичный.
Причины первичного типа:
- высокая нагрузка на мышцы ягодиц во время спортивных тренировок, когда не соблюдается режим отдыха;
- переохлаждение;
- травмы, полученные в поясничной области позвоночника, таза;
- долгое пребывание в неудобной позе;
- неправильно выполненная инъекция.
Вторичные причины провоцирует спазм волокон и его последствия в 80% случаев. К ним относятся:
- аномальное строение тазобедренных костей;
- сколиоз;
- воспалительные процессы и инфекции;
- заболевания позвоночника: опухоли, грыжа, остеохондроз;
- сакроилеит.
У женщин распространенной причиной патологии являются гинекологические заболевания.
 Признаки синдрома делят на три группы:
Признаки синдрома делят на три группы:
- Симптомы, соответствующие локальным воспалительным процессам в мышечных волокнах.
- Признаки ишиалгии на фоне сдавливания и повреждения седалищного нерва.
- Проявления, сопутствующие перекрыванию кровотока в больших и малых сосудах.
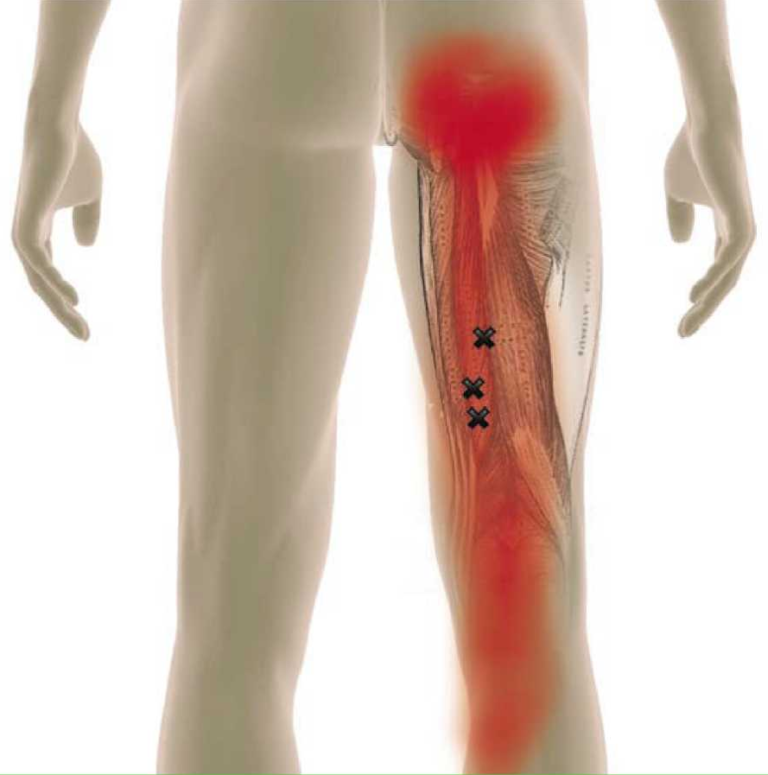
Патология начинается с появления болезненных ощущений, прострелов в пояснице. Дискомфорт нарастает, без лечебных мероприятий через полмесяца развивается ишиалгия. Тянущая боль в ягодицах пропадает и появляется. Ее проявления усиливаются при движении, приседании, подъеме по лестнице, закладывании ноги на ногу. У больных присутствуют следующие симптомы:
- Пучки грушевидной мышцы напряжены, она отекает, становится плотной. При растягивании или надавливании отвечает болью. Прощупать ее можно при полном расслаблении ягодиц.
- Жжение и покалывание отмечается на задней поверхности ноги.
- Нижняя конечность становится слабой, чувствуется онемение, утрачивается устойчивая опора.
- При перемене позы возникают прострелы.
- Негативные проявления синдрома усиливаются в дождливую погоду.
- Компрессия ягодичной артерии приводит к перемежающейся хромоте, спазмам голени. Больной из-за приступа слабости не может продолжать движение, вынужден останавливаться и отдыхать.
Воспаление не существует локально, оно распространяется на мускулатуру тазового дна. Нарушается функционирование прямой кишки и мочевого пузыря.
Методы диагностики и лечения
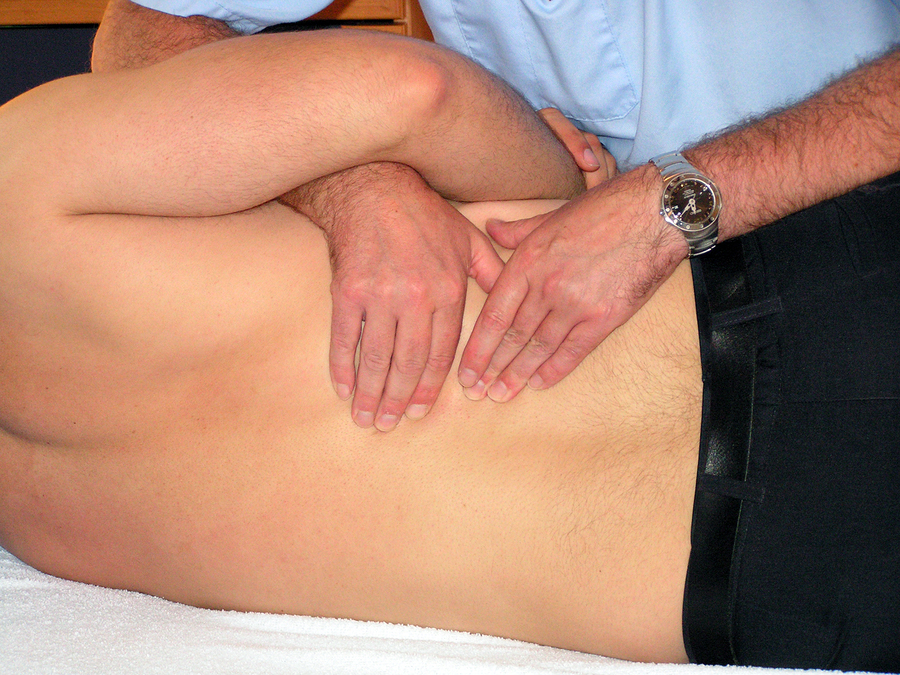
 Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
Тестирование проблемы проводит опытный ортопед. Врач применяет различные варианты мануального воздействия на болезненный участок. О присутствии синдрома сигнализирует ответная реакция. Распространенные тесты:
- Надавливание в области большого вертела вызывает болезненные ощущения.
- Неприятные ощущения различной интенсивности при прощупывании крестцово-подвздошного отдела.
- Симптом Бонне-Бобровниковой – нога пассивно сгибается в тазобедренном суставе в приведенном положении. Неприятные ощущения в ягодицах сигнализируют о синдроме.
- Постукивание по ягодице вызывает боль, растекающуюся по задней поверхности бедра (симптом Виленкина).
- Симптом Гроссмана – молоточком или пальцами ударяют по поясничным или крестцовым остистым отросткам, вызывая сокращение ягодичных мышц.
Быстрый и качественный метод установления диагноза — трансректальное прощупывание. Напряженный мускул определяется через стенку прямой кишки как упругий и болезненный. Распространенная практика подтверждения синдрома — введение новокаина в грушевидную мышцу. Купирование боли говорит о наличии спазма и воспаления.
Физикальное обследование пациентов дополняют инструментальной диагностикой:
- рентген крестцово-поясничного отдела позвоночника;
- электромиография (ЭМГ);
- МРТ И КТ.
Проведение ЭМГ затрудняет глубокое расположение исследуемой области. МРТ назначается при подозрении на опухоли позвоночника. УЗИ не информативно.
 Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
Избавление от синдрома происходит консервативными методами. Пациенту назначаются лекарственные препараты:
- нестероидные средства с противовоспалительным действием: «Диклофенак», «Кеторал»;
- миорелаксанты;
- препараты для улучшения циркуляции крови.
При сильной боли, затрудняющей передвижение, проводится блокада мускулатуры глюкокортикостероидами. Оптимальный результат достигается при введении двухфазных средств. Один из компонентов действует сразу, а второй обладает пролонгированным эффектом. Попадание лекарства непосредственно в очаг воспаления ускоряет воздействие активных веществ. Уменьшается отек, стимулируются процессы регенерации, стихает боль.
Компонентом терапии является массаж. Его выполнение доверяют специалисту или проводят самостоятельно. Процедура разогревает и расслабляет спазмированные волокна. Во время ее проведения рекомендуется использование массажного ролика или теннисного мяча. Курс состоит из 12-15 процедур.
Состояние пациента улучшает физиотерапия. Назначается электрофорез, прогревание УВЧ, парафиновые аппликации, вакуумная терапия.
Снять болезненные спазмы поможет специалист по иглоукалыванию. Для пациентов разработан комплекс упражнений, помогающих расслабить грушевидную мышцу, повышают тонус ее антагонистов. Количество занятий ЛФК определяет врач. В качестве сопутствующей терапии допустимо использование компрессов, мазей, растирок по рецептам народной медицины.
Профилактические меры:
- женщинам рекомендуется ношение удобной обуви;
- нельзя находиться в одной позе, чаще меняйте положение тела, напрягайте и расслабляйте различные участки;
- избегайте переохлаждения;
- своевременно лечите воспалительные процессы органов таза.
Сам по себе синдром грушевидной мышцы не опасное заболевание. Но отсутствие лечения и пренебрежение рекомендациями врача приводит к негативным последствиям. Осложнения проявляются в виде деформации тазобедренного сустава, атрофии мышц, ограниченности в движениях.