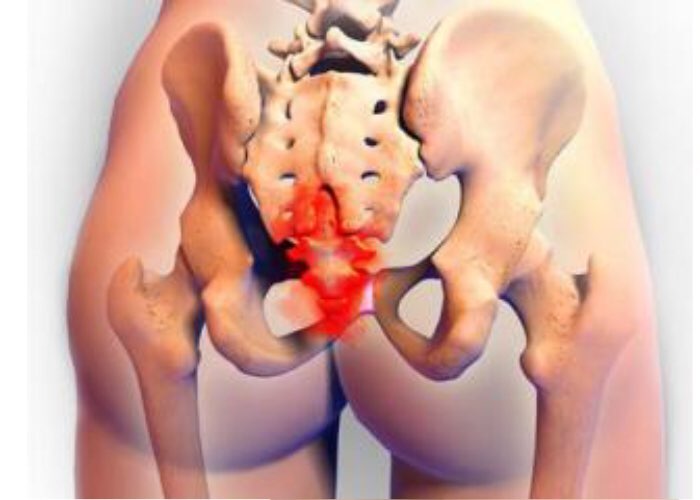
Симптомы защемления седалищного нерва у женщин и у мужчин одинаковые. Для того чтобы уметь достоверно описывать клиническую картину недомогания, необходимо иметь представление об анатомии таза. Самый крупный ствол периферийной нервной системы образуется в результате слияния поясничных и крестцовых корешков. Он иннервирует мышцы бедра, голени, ступни и пальцев ног. Любое повреждение вызывает сильнейшую боль, которая разливается по пояснице и по задней поверхности пораженной конечности.
- Причины защемления седалищного нерва
- Остеохондроз
- Спондилолистез
- Стеноз позвоночного столба
- Синдром грушевидной мышцы
- Дисфункция крестцово-подвздошного сочленения
- Радикулит пояснично-крестцового отдела позвоночника
- Симптомы патологии
- Диагностика
- Методы терапии
- Возможные осложнения и последствия
- Профилактические меры
Причины защемления седалищного нерва
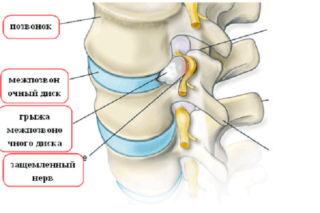 Воспаление, формирующееся на каком-то отдельном участке описываемого разветвления, в медицине называется ишиас. Спровоцировать его у взрослых людей способны разные причины.
Воспаление, формирующееся на каком-то отдельном участке описываемого разветвления, в медицине называется ишиас. Спровоцировать его у взрослых людей способны разные причины.
Остеохондроз
Это заболевание является пусковым механизмом для 90% всех клинических случаев. Оно развивается медленно, не реактивно, вызывает разрушение хрящевой ткани, которая выступает в качестве амортизирующей прослойки между двумя соседними позвонками. Нарушение ее структуры приводит к развитию деструктивных процессов. Сокращается расстояние между двумя соседними элементами, уменьшается объем и упругость пульпозных ядер, теряется прочность фиброзных колец.
При таком состоянии любая дополнительная нагрузка (например, сгибание, а потом резкое разгибание поясничного отдела в сочетании с поднятием тяжестей) может вести к протрузии межпозвоночного диска и возникновению вертебралгии. В такой ситуации лечение ущемления седалищного нерва без устранения проявлений остеохондроза не имеет смысла.
Спондилолистез
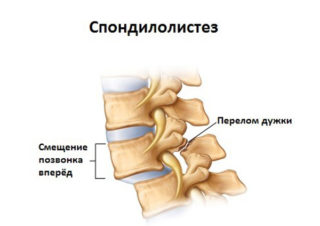 В медицине под этим явлением подразумевается смещение вышележащего позвонка по отношению к нижележащему. Такая патология становится причиной ограничения подвижности пораженного отдела, сужения позвоночного канала и повреждения крестцово-подвздошного разветвления. У женщин заболевание чаще всего начинает формироваться во время беременности. Признаки защемления седалищного нерва у мужчин могут возникнуть после поднятия тяжести или сильного физического переутомления. Боли при спондилолистезе ощущаются одновременно в области спины и в ногах.
В медицине под этим явлением подразумевается смещение вышележащего позвонка по отношению к нижележащему. Такая патология становится причиной ограничения подвижности пораженного отдела, сужения позвоночного канала и повреждения крестцово-подвздошного разветвления. У женщин заболевание чаще всего начинает формироваться во время беременности. Признаки защемления седалищного нерва у мужчин могут возникнуть после поднятия тяжести или сильного физического переутомления. Боли при спондилолистезе ощущаются одновременно в области спины и в ногах.
Стеноз позвоночного столба
Диагностируется при обнаружении уменьшения просвета центрального канала. Этот процесс носит хронический характер, спровоцировать его развитие способны разные факторы, в том числе асептическое воспаление, ишемия, повышение эпидурального давления. Эти явления становятся причиной сдавливания структур периферийной нервной системы и сосудов, идущих вдоль описываемого отдела.
Объем поражения зависит от положения тела человека. Когда пациент приседает, выпрямляется поясничный лордоз, увеличивается просвет межпозвонкового отверстия, высвобождаются зажатые сосуды и нервы, которые были сдавлены. Восстанавливается кровоснабжение и передача импульсов. Как только человек принимает другую позу, сужение просвета возобновляется.
При стенозе позвоночного столба, чтобы избавиться от боли, человек пытается принять нужную позу.
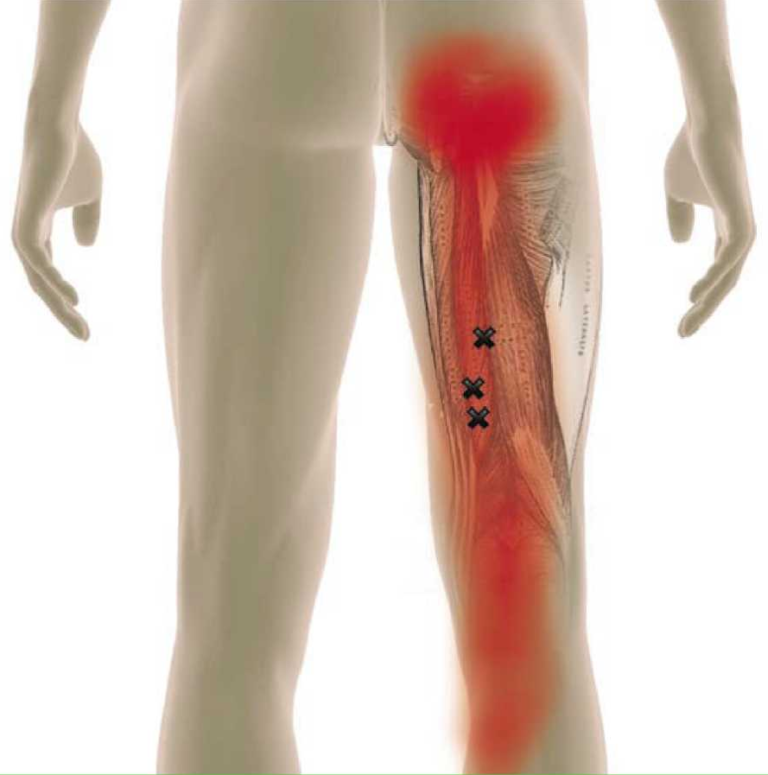
Синдром грушевидной мышцы
 Грушевидный мускул представляет собой треугольник с равными углами. Он начинается в нижней части позвоночника и соединяется с верхней бедренной костью. Мышца отвечает за отведение бедра, разворот ноги и ступни. Этот механизм используется при первом движении, выполняемом при начале ходьбы и бега.
Грушевидный мускул представляет собой треугольник с равными углами. Он начинается в нижней части позвоночника и соединяется с верхней бедренной костью. Мышца отвечает за отведение бедра, разворот ноги и ступни. Этот механизм используется при первом движении, выполняемом при начале ходьбы и бега.
Перед ГМ и позади крестцово-осистой связки располагается седалищный нерв. Когда мышца раздражена и воспалена, вокруг нее формируется отечность, которая становится причиной сдавливания столба периферийной системы. С такой проблемой сталкиваются бегуны на дальние дистанции, а также те, кто вынужден часто и помногу ходить в гору.
Дисфункция крестцово-подвздошного сочленения
Этим термином в медицине обозначаются суставные патологии механического характера. Боли при такой дисфункции возникают в области крестца, распространяются от ягодицы по задним поверхностям бедра до колена. Усиливаются по утрам, к вечеру уменьшаются. Наиболее выраженный дискомфорт формируется при ходьбе. Патология вызывает раздражение пятого поясничного нервного корешка, проходящего в области крестцово-подвздошного сочленения. Это явление становится причиной защемления седалищного нерва.
Радикулит пояснично-крестцового отдела позвоночника
Для развития этой патологии характерно появление корешкового болевого синдрома. Чаще всего он выступает в качестве симптома остеохондроза, спондилоартроза, дисфункций крестцово-подвздошного сочленения. Медицине известны случаи, когда радикулит пояснично-крестцового отдела активно развивается после сифилиса, туберкулеза, менингита, гриппа, ревматизма.
Причинами защемления нерва у детей способны быть разные инфекции, протекающие в области малого таза, абсцессы, тромбы, доброкачественные и злокачественные опухоли, фибромиалгия.
Симптомы патологии
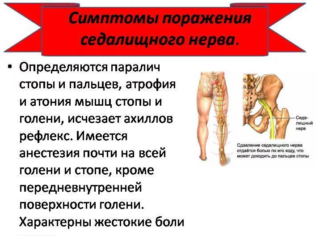 Несмотря на разнообразие этиологических факторов, патология имеет характерные клинические проявления. Распознать ее можно по следующим признакам.
Несмотря на разнообразие этиологических факторов, патология имеет характерные клинические проявления. Распознать ее можно по следующим признакам.
- Разная по интенсивности боль. Может выражаться слабым покалыванием, сильным жжением, тупой тяжестью, в отдельных случаях способна быть такой сильной, что человек на долгое время перестает двигаться. Локализуется всегда только с одной стороны, там, где произошло ущемление. Разливается по всей больной ноге, в здоровой конечности при этом появляется слабость, она усиливается при долгом стоянии, в положении сидя. Боли совсем пропадают, когда человек ложится на горизонтальную поверхность и слегка разводит в сторону ноги.
- Изменение походки – перемежающая хромота. Наступает из-за прострелов, похожих на удары током. Чтобы предотвратить их появление во время ходьбы, пациент подсознательно старается основную нагрузку перенести на здоровую ногу, больную при этом слегка подгибает.
- Нарушение чувствительности — может быть как повышенной, так и ослабленной. Возникает всегда исключительно в той стороне тела, где ущемлен нерв.
- Жжение, онемение и покалывание пальцев стопы.
- Ослабление связочно-мышечного аппарата. Больные жалуются на отсутствие сил, для совершения любого движения им необходимо максимально напрягать мышцы ягодиц и ног.
- Повышение температуры тела — реакция на сильную боль. При наличии такого симптома необходимо немедленно обращаться за медицинской помощью. Он свидетельствует о начале процессов, способных спровоцировать серьезные осложнения.
Так как описанные симптомы характерны и для других патологий — болезни Бехтерева, солитарной миеломы, спондилита различной этиологии, первичной опухоли позвоночника поясничного отдела — для постановки диагноза необходимо пройти обследование.
Диагностика
 Для выяснения причины недомогания нужно записаться на прием к неврологу. На первой встрече специалист сначала производит осмотр пораженного участка, проверяет молоточком рефлексы, степень кожной чувствительности, проводит тесты, позволяющие выявить нарушения двигательной активности обеих конечностей (синдром Ласега, Сикара). Потом назначает:
Для выяснения причины недомогания нужно записаться на прием к неврологу. На первой встрече специалист сначала производит осмотр пораженного участка, проверяет молоточком рефлексы, степень кожной чувствительности, проводит тесты, позволяющие выявить нарушения двигательной активности обеих конечностей (синдром Ласега, Сикара). Потом назначает:
- рентгенографию;
- КТ или МРТ;
- электронейромиографию.
Оценить состояние пациента и выявить наличие воспалительных процессов помогает общий и биохимический анализ крови, общий анализ мочи. При необходимости изучения окружающих тканей используется УЗИ.
Методы терапии
Нельзя избавиться от боли, возникающей при защемлении седалищного нерва, не устранив причины недомогания. Каждый этиологический фактор предполагает применение специфического лечения.
| Причина | Терапия | Сроки восстановления |
| Остеохондроз | В остром периоде пациентам показан постельный режим. Для снятия боли назначаются НПВП «Диклофенак», «Кеторалак», для устранения мышечных спазмов используются миорелаксанты «Тизанидин». Широко применяются противосудорожные препараты, процедуры физиотерапии, массаж и лечебная физкультура. Операции показаны только при выявлении значительного сдавливания ствола нерва. Во время их проведения удаляются поврежденные межпозвонковые диски, производится декомпрессия спинномозгового канала. | При прохождении реабилитации в условиях профильных стационаров или в центрах, специализирующихся на комплексном консервативном лечении, удается вернуть больного в привычный образ жизни в течение месяца-двух. |
| Спондилолистез | Пациентам советуют исключить любые физические нагрузки, поднятие тяжестей. Терапия начинается с обезболивания. Для этих целей назначаются противовоспалительные препараты, при упорном синдроме показаны инъекции кортизона. После того как острая фаза будет купирована, для усиления терапевтического эффекта используется физиотерапия, массаж, бальнеотерапия. Во время передвижения нужно обязательно носить корсет, который жестко фиксирует поясничный отдел и предупреждает перерастяжение мышц, удерживающих позвоночник. При первой и второй степени патологии показана ЛФК. Если несмотря на предпринятое консервативное лечение не получается остановить прогресс заболевания, проводится оперативное вмешательство, во время которого врачи возвращают сместившиеся позвонки в нормальное анатомическое положение и фиксируют их. | После операции больной около четырех месяцев должен провести в постели в полусогнутом положении, лежа на спине. Еще год потом нужно будет носить жесткий корсет. |
| Стеноз позвоночного столба | В начальной стадии заболевания применяется консервативная терапия. Назначаются препараты, улучшающие кровообращение, обменные процессы в нервной ткани, витамины, физиотерапия и массаж. При отсутствии положительных результатов производится оперативное вмешательство. | Всегда индивидуальны |
| Синдром грушевидной мышцы | Первое, что нужно сделать после подтверждения диагноза, успокоить и расслабить воспаленную мышцу. Для этого врачи рекомендуют полный покой, обезболивание и массаж. Так как грушевидная мышца находится глубоко, простое точечное воздействие и глубокая пальпация не помогает. Нужно взять теннисный мяч, сесть на него, покатываясь, найти болевую точку и немного посидеть на ней. | При соблюдении полного покоя боль пройдет через неделю, полное восстановление произойдет только через шесть недель |
| Дисфункция крестцово-подвздошного сочленения | Острая боль купируется инъекциями анестетиков и кортикостероидов, после прибегают к возможностям мануальной терапии, физиотерапии и лечебной гимнастики. | Зависят от стадии поражения и тяжести основного заболевания |
| Радикулит пояснично-крестцового отдела позвоночника | Терапия проводится в два этапа: сначала купируется болевой синдром, потом применяется этиотропное лечение (устранение глубоких причин недомогания). Чаще всего для этих целей используются хондропротекторы, витамины, гимнастика и массаж. | Зависят от тяжести состояния |
 В каждую медикаментозную схему обязательно включаются производные тиоктовой кислоты, средства поливалентного механизма действия: «Актовегин», «Церебролизин». Они помогают улучшать реологические свойства крови, снижают уровень токсинов, количество которых всегда увеличивается при воспалительном процессе.
В каждую медикаментозную схему обязательно включаются производные тиоктовой кислоты, средства поливалентного механизма действия: «Актовегин», «Церебролизин». Они помогают улучшать реологические свойства крови, снижают уровень токсинов, количество которых всегда увеличивается при воспалительном процессе.
Кроме этого, обязательно применение лекарств рассасывающего действия («Пирогенал», «Бийхинол»), средств, улучшающих синоптическую нейрональную передачу («Амиридин», «Прозерпин»). При выраженной атрофии мышц показан прием ретаболита в комплексе с витамином Е.
В качестве местной терапии применяются противовоспалительные кремы («Долгит», «Димексид») и мази отвлекающего действия («Апизатрон», «Эфкамон»).
Лечение с лекарственным уклоном без применения физиотерапевтических процедур, акупунктуры, рефлексотерапии, массажа и ЛФК дает лишь временное облегчение.
Возможные осложнения и последствия
При отсутствии адекватной терапии или при неправильно подобранной лекарственной схеме возможно нарушение работы внутренних органов, расположенных в малом тазу. Пациент из-за постоянной боли лишается сна, становится нервным и раздражительным. У него снижается либидо.
У женщин формируется расстройство менструального цикла, у мужчин — бесплодие. У обоих полов наблюдается обострение уже имеющихся хронических заболеваний. В тяжелых случаях больные утрачивают способность контролировать работу кишечника и мочевого пузыря. В результате появляется недержание мочи и кала.
Профилактические меры
В целях предотвращения рецидива ишиаса специалисты рекомендуют:
- следить за весом;
- не поднимать тяжести;
- контролировать осанку;
- делать в профилактических целях массаж;
- спать на кровати с ортопедическим матрасом;
- избегать переохлаждения поясницы.
Нельзя долго сидеть на жесткой поверхности, делать резкие повороты туловища, наклоны и разгибания тела.
При своевременном выявлении и лечении защемления седалищного нерва изменения, вызванные ишиасом, обратимы. Возможно полное восстановление утраченных функций.

Спасибо большое за полезную информацию! Четко и доступно изложено.
Вопрос: можно ли с ущемлением седалищного нерва обращаться к остеопатам?