Асцит – вторичное состояние, для которого характерно накопление жидкости в свободной брюшной полости. Его провоцируют различные заболевания внутренних органов. При отсутствии лечения возможен летальный исход. Для устранения опасного симптома важно вовремя установить причину скопления жидкости в животе. Заболевание сопровождает течение широкого круга патологий в гинекологии, кардиологии, онкологии.
- Определение патологии и код по МКБ – 10
- Основные причины и механизм развития патологии у мужчин и женщин
- Классификация асцита
- Клиническая картина
- Диагностика асцита брюшной полости
- Методы терапии
- Медикаментозная коррекция
- Диета
- Операция
- Народные средства
- Упражнения
- Возможные осложнения и последствия
- Профилактические меры
- Прогноз
Определение патологии и код по МКБ – 10
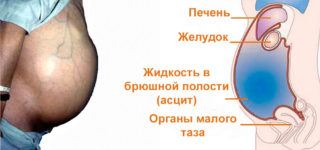 Асцит (водянка) – это последствие нарушенного обмена жидкости в организме. В МКБ-10 он имеет код R18. У человека в здоровом состоянии в брюшной полости находится небольшое количество субстанции, аналогичной кровяной сыворотке. Она постоянно всасывается лимфатическими капиллярами. Различные болезни внутренних органов провоцируют ускоренное образование жидкости и снижают интенсивность ее поглощения.
Асцит (водянка) – это последствие нарушенного обмена жидкости в организме. В МКБ-10 он имеет код R18. У человека в здоровом состоянии в брюшной полости находится небольшое количество субстанции, аналогичной кровяной сыворотке. Она постоянно всасывается лимфатическими капиллярами. Различные болезни внутренних органов провоцируют ускоренное образование жидкости и снижают интенсивность ее поглощения.
Во время асцита сдавливаются внутренние органы, что приводит к снижению их функциональности и прогрессированию патологического состояния. Значительно снижается объем циркулирующей крови. В результате запускаются компенсаторные механизмы, задерживающие воду в организме.
Во время асцита у больного образуется меньше мочи. Накопление жидкости в свободной брюшной полости сопровождается нарушениями сердечной деятельности. Может развиться дыхательная недостаточность, что ухудшает прогноз основного заболевания.
Основные причины и механизм развития патологии у мужчин и женщин
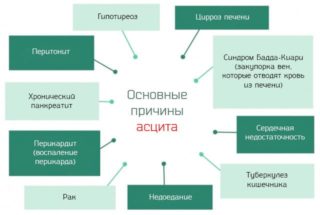 Исходя из механизма образования водяной субстанции, выделяют несколько причин скопления жидкости в брюшной полости:
Исходя из механизма образования водяной субстанции, выделяют несколько причин скопления жидкости в брюшной полости:
- Болезни, сопровождающиеся повышением давления в воротной вене печени. К ним относится цирроз печени, тромбоз портальной вены, болезнь Бадда-Киари. У ребенка может появиться асцит при врожденном фиброзе (интенсивное образование соединительной ткани при заживлении).
- Онкология – рак печени, саркома большого сальника, синдром Мейгса.
- Застойные явления в нижней полой вене – сердечная недостаточность, перикардит.
- Воспаление в области брюшины – бактериальный или туберкулезный перитонит. Также к этой группе относят колиты (воспаление оболочек кишечника).
- Ревматические заболевания.
- Гинекологические патологии.
- Сахарный диабет.
В 80% случаев асцит развивается при воспалении печени или декомпенсации хронического заболевания. Во вторую группу (10%) входят неопластические процессы (бесконтрольное разрастание ткани). Болезни сердца и сосудов провоцируют асцит в 5% случаев. Особое внимание при определении причин болезни врач обращает на послеоперационные поражения лимфатической системы.
Риск повторного скопления жидкости в брюшной полости повышается с течением времени:
- в первые полгода – 43%;
- в 1 год – 69%;
- в течение 2 лет – 74%.
Брюшина, выстилающая изнутри брюшную полость и укрывающая определенные органы, в нормальном состоянии выделяет небольшой объем серозной жидкости. Субстанция предотвращает слипание и снижает трение органов, компактно расположенных в небольшом пространстве. При усиленной выработке серозной жидкости она начинает скапливаться в животе.
Опасность асцита заключается в создании своеобразного порочного круга при генезе заболевания:
- Избыточное образование жидкости и снижение ее всасываемости приводит к новым нарушениям в работе организма, которые, в свою очередь, провоцируют развитие болезни.
- При сдавливании вен организм направляет лишнюю жидкость в лимфатические сосуды, из которых она направляется в брюшную полость.
- Чтобы компенсировать сниженное давление в кровеносной системе при асците, организм вырабатывает больше гормонов, повышающих артериальное давление.
- Жидкости сложно задерживаться в сосудах, и она снова направляется в область брюшины.
Если внутренние органы поражаются опухолью или воспалением, одна из оболочек начинает ускоренно вырабатывать жидкость. Однако всасывание происходит медленно, что приводит к увеличению объемов живота.
Классификация асцита
 Заболевание делят на типы в зависимости от объема жидкости, находящейся в животе, наличия инфекции и реакции на лечение. По количеству образовавшейся воды разделяют 3 вида асцита брюшной полости:
Заболевание делят на типы в зависимости от объема жидкости, находящейся в животе, наличия инфекции и реакции на лечение. По количеству образовавшейся воды разделяют 3 вида асцита брюшной полости:
- Начальная стадия (транзиторный). В животе скапливается не более 1,5 л воды.
- Вторая (ненапряженный) – в брюшной полости наблюдается умеренное количество жидкости – до 4 л. Больной жалуется на нехватку кислорода даже после непродолжительной активности. Возникают запоры, изжога (сдавливается желудок), чувство тяжести в животе.
- Третья стадия (массивная водянка, напряженный асцит) характеризуется значительным образованием жидкости (до 10-15 л). Кожа на животе растягивается, через нее становятся видны кровеносные сосуды. У пациента развивается сердечная недостаточность. Возможен перитонит. Риск летального исхода на этой стадии довольно высок.
Асцит делят в зависимости от наличия инфекционного процесса:
- Стерильный. В жидкости не содержится бактерий.
- Инфицированный. По результатам анализов в брюшной полости находятся болезнетворные микроорганизмы.
- Спонтанный перитонит. Воспаление оболочки, покрывающей органы брюшной области.
После начала лечения асцит либо стихает, либо возникает вторично без ответной реакции на медикаменты.
Клиническая картина
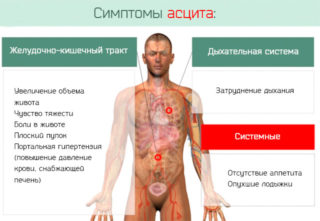 При онкологии асцит развивается постепенно, в течение нескольких недель или месяцев. В большинстве случаев первые симптомы водянки живота оставляются больным без внимания. Клиническая картина становится ясной после скопления значительного количества жидкости в брюшной полости:
При онкологии асцит развивается постепенно, в течение нескольких недель или месяцев. В большинстве случаев первые симптомы водянки живота оставляются больным без внимания. Клиническая картина становится ясной после скопления значительного количества жидкости в брюшной полости:
- увеличение живота – он становится похож на лягушачий;
- боли в области пупка;
- одышка;
- синюшность конечностей;
- тяжесть;
- частые мочеиспускания;
- чувство распирания;
- тошнота;
- анорексия;
- изжога и отрыжка.
В вертикальном положении живот больного свисает вниз, а в горизонтальном – расплывается по сторонам. Кожа сильно растягивается. Человеку становится трудно наклоняться, одеваться. Если он пытается втягивать и расслаблять живот натощак, можно услышать характерный звук булькающей жидкости.
Диагностика асцита брюшной полости
 Асцитическая жидкость скапливается по причине выраженных нарушений работы различных органов и систем, поэтому при возникновении первых признаков асцита требуется срочная диагностика. Подтвердить диагноз помогают следующие методы исследования:
Асцитическая жидкость скапливается по причине выраженных нарушений работы различных органов и систем, поэтому при возникновении первых признаков асцита требуется срочная диагностика. Подтвердить диагноз помогают следующие методы исследования:
- Перкуссия живота. Врач кладет один палец на брюшную стенку, а вторым постукивает по нему. При умеренном асците слышен характерный звук ударов по пустой коробке. Если простукивать по бокам, слышны тупые интонации. При выраженном асците он проявляется при ударах на всей поверхности живота.
- Пальпация. При незначительном объеме воды определить ее наличие прощупыванием довольно сложно, однако метод помогает диагностировать увеличение печени – она имеет неровную поверхность и плотную структуру. Пальпация позволяет определить увеличение селезенки (в здоровом состоянии не прощупывается).
- Лабораторные анализы. Их назначают после клинического обследования больного, при подозрении на определенные заболевания внутренних органов. Специалист назначает общий и биохимический анализ крови, биопсию печени, изучение мочи и бактериологическое исследование.
- УЗИ. Благодаря способности звуковых волн отражаться от объектов разной плотности, врач регистрирует их специальными приемниками и после обработки на компьютере получает изображение изучаемой зоны.
- МРТ. По результатам магнитно-резонансной томографии специалист узнает о состоянии брюшной полости.
- Диагностический лапароцентез (прокол).
- При помощи рентгенографии обнаруживается растянутая толстая кишка при язвенном колите, которую не найти при использовании других методов.
При дифференциальной диагностике асцита различные болезни, которые могли вызвать чрезмерное образование асцитической жидкости, делят на группы и применяют специальные исследования, исключающие патологии одну за другой.
От ожирения асцит отличается довольно просто – живот при водянке увеличивается равномерно и выглядит как надутый шарик. Кожа при этом сильно натягивается. Дифференцирование легко проводится даже специалистом с небольшим стажем работы.
Методы терапии
 Методы терапии асцита обладают эффективностью только при своевременном применении. Для начала врачу необходимо оценить стадию болезни и выяснить причину ее развития. Существует несколько направлений лечения.
Методы терапии асцита обладают эффективностью только при своевременном применении. Для начала врачу необходимо оценить стадию болезни и выяснить причину ее развития. Существует несколько направлений лечения.
Некоторые пациенты еще до обращения к врачу начинают носить бандаж. Утягивающая конструкция не устраняет асцит, а усугубляет положение – при его использовании повышается внутрибрюшное давление, что провоцирует сдавливание органов малого таза.
Медикаментозная коррекция
При асците больному назначают диуретики (мочегонные). Они отводят лишнюю жидкость из брюшной полости в кровь. На начальном этапе лечения пациенту дается небольшая доза препаратов, чтобы снизить риск появления побочных эффектов.
Один из основных принципов лечения мочегонными препаратами – постепенное нарастание объема мочи. Чаще всего используются Верошпирон, Амилорид и Альдактон. Параллельно больной принимает препараты калия. В схеме лечения также присутствуют гепатопротекторы (препараты для защиты печени).
Для укрепления стенок сосудов пациентам дают витамины P и C, а также Диосмин. Реополиглюкин препятствует выведению жидкости из кровеносного русла. При бактериальной инфекции назначаются антибиотики.
При гепатитах пациенту назначают Пегасис, повышающий иммунные силы организма и эффективно подавляющий вирусную атаку. Препарат Адефовир борется со штаммом B.
Диета
 Пациенту рекомендовано высококалорийное и сбалансированное питание. Эта мера призвана обеспечить потребности организма в необходимых микроэлементах. Ограничивается потребление соли. Для контроля употребления натрия ведется дневник.
Пациенту рекомендовано высококалорийное и сбалансированное питание. Эта мера призвана обеспечить потребности организма в необходимых микроэлементах. Ограничивается потребление соли. Для контроля употребления натрия ведется дневник.
Объем потребляемой воды при асците сокращается до 1 л (без учета супов). В ежедневный рацион должен содержать умеренное количество жиров, особенно при наличии панкреатита.
Операция
Лапароцентез (прокол брюшной стенки и откачивание жидкости) при асците проводят при отсутствии эффекта после медикаментозной терапии. Чтобы обеспечить лучший отток водянистой субстанции, больному устанавливают шунт с частичной деперитонизацией (удалением) стенок брюшины.
При устойчивом асците пациенту требуется трансплантация печени. Однако поиск донора – длительный и сложный процесс.
Народные средства
К распространенным средствам лечения асцита в домашних условиях относят березовые ванны. Для сухой процедуры достаточно набрать как можно больше листьев и утрамбовать ее в купели. Затем необходимо закрыть ее полиэтиленовой пленкой. Лучше, если ванна будет стоять на улице под лучами солнца. Если процедура выполняется в квартире необходимо, чтобы дома было жарко, а зеленая масса взопрела. Пациент ложится в березовые листья на 1 час. Сухие процедуры проводятся 2-3 раза в неделю.
Для устранения симптомов асцита можно принимать ванны с березовым отваром. Приемлемо использовать свежие и жухлые листья. На ведро кипятка собирается 50 г засуженной массы или 100 г зеленой. Подогрев воды осуществляется кипятильником. Затем в купель добавляется листва. Отвар должен постепенно остыть. Водные процедуры длятся не более 30 минут.
Упражнения
При асците стоит выполнять специальные упражнения для улучшения циркуляции лимфы в брюшной полости. Совместно с приемом мочегонных средств и диетой эта мера позволяет снизить застойные процессы в организме.
ЛФК (лечебная физическая культура) при асците состоит из посильных занятий, при которых не возникает болезненных ощущений. Большая часть упражнений проводится лежа – так можно снизить давление на мочевой пузырь, диафрагму и кишечник. Одно из них заключается в подтягивании ног к животу в положении лежа на спине.
Возможные осложнения и последствия
 Если не начать своевременное лечение асцита, развиваются осложнения и возникают негативные последствия:
Если не начать своевременное лечение асцита, развиваются осложнения и возникают негативные последствия:
- Присоединение инфекции с развитием воспаления брюшины.
- Появление дыхательной недостаточности. Пациенту не хватает кислорода, поскольку диафрагма поднимается, уменьшая объем грудной зоны.
- Нарушенное функционирование органов брюшной полости.
- При почечной недостаточности возникает диффузный отек кожи.
- При операции по откачиванию жидкости возможно повреждение тканей, кровотечения, образование спаек при частом проведении процедуры.
- Значительная потеря белка, приводящая к белковой недостаточности.
Такие последствия возникают при отсутствии лечения и запускании патологического процесса.
Профилактические меры
Предотвратить развитие асцита можно следующими методами:
- Своевременно лечить цирроз печени, гепатит и портальную гипертензию.
- Сбалансированное питание. Ограничение объемов потребления жидкости, не утоляющей жажду (кофе, газировка).
- Исключение чрезмерных психоэмоциональных и физических нагрузок.
Как только появляется подозрение на скопление асцитической жидкости в животе, необходимо обращаться в медицинское учреждение. Промедление грозит нарушением работы множества органов и систем.
Прогноз
Чем раньше диагностируется заболевание и начинается терапия, тем выше вероятность успешного и быстрого выздоровления. На ранних стадиях устранить симптомы и причину скопления жидкости в животе гораздо легче. Однако на исход лечения детей и взрослых влияют следующие факторы:
- наличие/отсутствие сахарного диабета;
- возраст;
- уровень альбумина (простого белка).
В 50% случаев при отсутствии реакции на диуретики развитие асцита заканчивается трагически. Уровень выживаемости пациентов со злокачественными опухолями ниже – вероятность летального исхода составляет 60%.
