Сильные или хронические, но умеренные боли внизу живота – признак некоторых нарушений в организме. Они могут быть временными или постоянными, опасными для жизни и указывающими лишь на естественные физиологические процессы. Но любой дискомфорт, который сохраняется в течение определенного времени, требует пристального внимания и диагностики.
Распространенные причины боли, связанные с ЖКТ, и их лечение
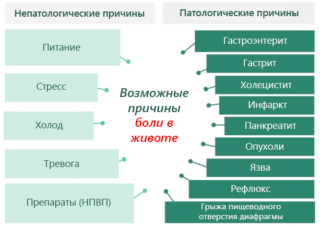 Среди наиболее распространенных причин сильных болей внизу живота – заболевания кишечника, желудка, печени, поджелудочной железы и желчного пузыря:
Среди наиболее распространенных причин сильных болей внизу живота – заболевания кишечника, желудка, печени, поджелудочной железы и желчного пузыря:
- Аппендицит. Воспаление отростка слепой кишки начинается часто с болей в верхней зоне живота, постепенно опуская в правый бок. Почти во всех случаях у пациентов исчезает аппетит, появляется тошнота, повышается температура. Расстройства стула и рвота бывают далеко не у каждого пациента. Способ лечения – только хирургический.
- Обострение гастрита. Сопровождается сильной болью внизу грудной клетки, в середине и внизу живота, левее пупка. Гастрит проявляется чувством жжения, изжогой, ощущением тяжести, слабостью и сонливостью. Для лечения требуется прием группы препаратов после диагностики у врача. В тяжелых случаях или в сочетании с язвой может потребоваться хирургическое вмешательство.
- Кишечные колики. Развиваются из-за спазма тонкого или толстого кишечника. Причиной его становятся: паразиты, несвежая пища, непереваренные продукты, отравления, стрессы. Нередко сопровождается диареей или ложными позывами в туалет, рвотой, вздутием и тошнотой. Лечить колики нужно с использованием препаратов-спазмолитиков, пробиотиков.
- Сильная интоксикация. Развивается из-за однократного отравления испорченной пищей, химикатами, но может наблюдаться при постоянном воздействии негативных факторов. Обычно протекает с поносом и тошнотой – симптомы развиваются одновременно, сопровождаются лихорадкой, температурой. Лечение требует приема энтеросорбентов, предотвращения обезвоживания растворами электролитов. При инфекционной природе отравления нужно принимать антибиотики.
- Панкреатит. Воспаление железы сопровождается болью в груди и внизу живота, симптомы отдают вверх и влево, часто патологию путают с аппендицитом. Среди других признаков: рвота желчью, вздутие, отсутствие облегчения после приступов тошноты. При обострении в ряде случаев требуется операция.
- Перитонит. Крайне опасное состояние, которое сопровождается воспалением брюшной полости, развитием гнойного процесса, охватывающего все внутренние органы. Смертность от перитонита высока – до 80% при разлитой форме. Мышцы живота при перитоните напрягаются, появляется невыносимая боль, пациент теряет сознание, страдает от обезвоживания. Лечится только хирургическим путем через промывание полости и удаление очага инфекции.
- Холецистит. Воспаление желчного пузыря может быть вызвано нарушением оттока желчи из-за камней. Боль локализована справа, отдает в спину, плечо. Отличительным признаком можно назвать пожелтение кожных покровов, зуд. Лечение требует строго соблюдения диеты, приема препаратов и средств, растворяющих камни и улучшающих отток желчи.
- Язва желудка. Повреждение слизистой оболочки в желудке становится настолько сильным, что все окружающие ткани воспаляются. Патология обостряется из-за неправильного питания, стрессов, вредных привычек. Лечить ее можно медикаментами, но в случае перфорации требуется хирургическая помощь. Боль при язве может быть настолько сильной, что человек не сможет встать с кровати. Нередко сопровождается потерей веса, тошнотой, кислой отрыжкой и изжогой. Боль на голодный желудок существенно усиливается.
- Дисбактериоз. Чаще всего сопровождается вздутием, болью и движением в левой или правой части живота. Может стать следствием неправильного питания или употребления чрезмерного количества лекарств. Терапия дисбактериоза требует приема пробиотиков, соблюдения режима питания.
Болеть низ живота может при любых заболеваниях кишечника и желудка. Однако женщинам нужно помнить о том, что подобный симптом указывает также на развитие патологий матки, яичников.
Заболевания кишечника и желудка часто не поддаются полному устранению и требуют коррекции в течение всей жизни. Но строгое следование рекомендациям доктора облегчает состояние пациентов и сводит на «нет» возможные рецидивы.
Инфекции как причина болей
 Некоторые инфекционные заболевания приводят к тому, что низ живота начинает ныть постоянно. Связаны эти инфекции с органами малого таза и передаются половым путем: микоплазмоз, хламидиоз, трихомониаз, гонорея.
Некоторые инфекционные заболевания приводят к тому, что низ живота начинает ныть постоянно. Связаны эти инфекции с органами малого таза и передаются половым путем: микоплазмоз, хламидиоз, трихомониаз, гонорея.
Половые инфекции сопровождаются неприятным зудом и жжением в области половых органов. При развитии болезни повышается температура, чешется или воспаляется кожа, учащаются позывы к мочеиспусканию.
Лечатся инфекции антибиотиками – не менее 2 недель подряд. Предварительно пациентка должна сдать анализ мазка из влагалища для выявления возбудителя патологии.
Гинекологические болезни
 Прежде чем описывать нарушения репродуктивной сферы, которые могут вызывать боль внизу живота, следует выделить патологию, которая затрагивает мочеполовую сферу. Боль нередко наблюдается при цистите – воспалении мочевого пузыря.
Прежде чем описывать нарушения репродуктивной сферы, которые могут вызывать боль внизу живота, следует выделить патологию, которая затрагивает мочеполовую сферу. Боль нередко наблюдается при цистите – воспалении мочевого пузыря.
Среди его дополнительных признаков выделяют: рези и жжение при мочеиспускании, ложные позывы, температура, тянущие боли внизу поясницы. Лечат цистит мочегонными препаратами, антибиотиками и антисептиками.
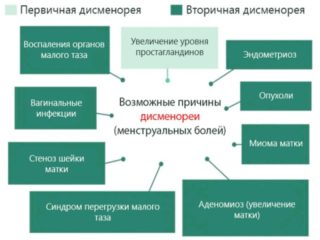 При месячных и за несколько дней до них боль может быть обусловлена следующими состояниями:
При месячных и за несколько дней до них боль может быть обусловлена следующими состояниями:
- Дисменорея. Синдром обусловлен индивидуальными особенностями, наличием воспалительных заболеваний. Сопровождается головной болью, тошнотой, расстройствами пищеварения.
- Овуляция. Регулярный процесс, при котором из фолликула яичника выходит созревшая яйцеклетка. Ноющие боли и небольшие выделения с прожилками крови указывают на начало процесса.
- Эндометриоз. Патологические нарушения в слизистом слое матки, при которых эндометрий начинает разрастаться. Боль обычно острая и сильная. Постепенно развивается бесплодие, боли при опорожнении мочевого пузыря, неясные тазовые боли и сильные менструальные кровотечения.
Существуют и более серьезные нарушения, которые провоцируют дискомфорт внизу живота у женщин вне зависимости от дня цикла.
Патологии репродуктивной системы
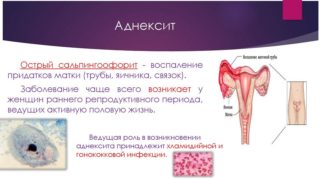 Мочевыводящие пути, матка, яичники и влагалище входят в мочеполовую систему, заболевания которой сопровождаются как постоянными, так и периодическими болями внизу живота:
Мочевыводящие пути, матка, яичники и влагалище входят в мочеполовую систему, заболевания которой сопровождаются как постоянными, так и периодическими болями внизу живота:
- Сальпингоофорит, или воспаление придатков. Патология развивается из-за размножения бактерий и микробов. Один из симптомов инфекции – гнойные выделения. Также появляются боли во время секса. Часто у женщин повышается температура, усиливается потливость, обнаруживается напряжение мышц живота и боли при мочеиспускании.
- Перекрут придатка матки. Из-за интенсивных физических нагрузок, слишком активного полового акта, спаечных процессов придатки могут перекручиваться вокруг своей оси. Это приводит к нарушению кровообращения, что сопровождается болями в яичниках, пояснице. Определить перекрут можно по уплотнению внизу живота, тошноте, рвоте.
- Последствия аборта. У большинства женщин неприятные симптомы после хирургического или медикаментозного аборта появляются через некоторое время. Симптомы не требуют приема медикаментов. Однако при сильной боли требуется консультация специалиста. Обратиться к врачу нужно при появлении признаков: обильные кровотечения, высокая температура, патологические выделения.
- Разрыв кисты. У женщины резко повышается температура, она бледнеет, появляется сильная слабость, тошнота и рвота.
Аналогичные симптомы входят в общую клиническую картину и при раке матки, яичников.
Боли при беременности
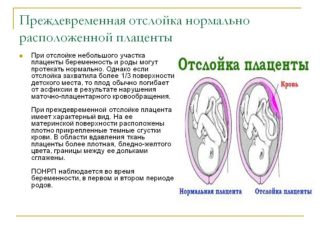 Если постоянная, усиливающаяся боль возникает во время вынашивания ребенка, это может быть небезопасно:
Если постоянная, усиливающаяся боль возникает во время вынашивания ребенка, это может быть небезопасно:
- Происходит отслойка плаценты. Начинается кровотечение, а приступ боли очень резкий, неконтролируемый.
- Самопроизвольный аборт. Состояние возможно на ранних сроках беременности. Начинается с острой боли, кровотечения, повышения тонуса мышц.
- Боли после родов. Обусловлены травматизацией тканей, проходят через некоторое время.
Многие женщины принимают задержку месячных и слабые боли внизу живота за наступление беременности. Но чаще всего это указывает на развитие патологического процесса.
К какому врачу обратиться
Так как причин дискомфорта в нижней части живота очень много, способов лечения существует не меньше. Первичной диагностикой может заняться терапевт. При подозрении на патологии ЖКТ следует обращаться к гастроэнтерологу, а при хронических заболеваниях половой сферы – к гинекологу.
Далее эти врачи направят к другим специалистам, если нужно: урологу, эндокринологу. При интенсивных болях и подозрении на обострение хронических болезней следует вызывать скорую помощь, а не дожидаться, когда симптомы стихнут.
Методы диагностики
Диагностические процедуры при появлении неприятных болей внизу живота проводятся с учетом стандартных рекомендаций:
- берут общие анализы крови, мочи и кала;
- в экстренных случаях делают УЗИ или рентген для подтверждения диагноза;
- потребуется прохождение обследования у сопутствующих специалистов;
- среди специфических тестов можно выделить: анализ кислоты желудка, ФГДС и эндоскопическое обследование кишечника, пищевода;
- определение инфекций, передающихся половым путем через мазок и исследование соскоба уретры.
Иногда диагностика занимает намного больше времени, чем хотелось бы пациентам, так как причину болей установить не удается. В некоторых случаях, если обнаружить естественный фактор симптомов не удается, ставят диагноз, связанный с психическими нарушениями. Тогда пациентке требуется терапия у психиатра.
В процессе диагностики назначают множество дополнительных анализов, а также КТ и МРТ. Это одни из самых дорогих процедур, но их информативность максимально высока в затруднительных случаях и в сочетании с такими методами, как УЗИ или рентген.
Длительное сохранение болей внизу живота – повод для беспокойства женщины. Особенно в случаях, когда она сочетается с дополнительными симптомами. После прохождения полной диагностики врач поставит окончательный диагноз и подберет лучшее лечение – только таким путем можно навсегда избавиться от болезненности и предотвратить развитие опасных для жизни последствий.