Часто у девушек при беременности тянет низ живота и хочется в туалет по-маленькому. Причины дискомфорта на ранних и поздних сроках отличаются. Это может быть банальная гормональная перестройка организма, период активного роста плода или инфекция. Чтобы предотвратить развитие патологии, рекомендуется при первых болезненных симптомах обращаться к врачу. Специалист проведет осмотр, направит на диагностику и, исходя из результатов, оценит состояния здоровья матери и риски прерывания беременности.
Причины боли и характерные признаки
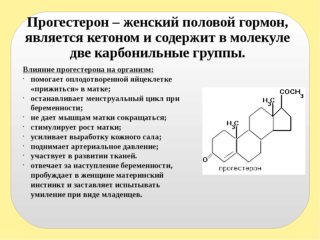 На ранних сроках беременности живот болит после мочеиспускания из-за повышения выработки прогестерона. Гормон влияет на мышечный тонус матки, мочевого пузыря и кишечника. Усиливаются сократительные движения органов и в этой области появляются неприятные ощущения.
На ранних сроках беременности живот болит после мочеиспускания из-за повышения выработки прогестерона. Гормон влияет на мышечный тонус матки, мочевого пузыря и кишечника. Усиливаются сократительные движения органов и в этой области появляются неприятные ощущения.
В некоторых случаях вздутие живота, проблемы с пищеварением, запоры и частые позывы к мочеиспусканию по ночам являются признаком наступления беременности. Если же походы в туалет сопровождаются зудом в паху, режущими болями во влагалище, то органы мочеиспускания поражены инфекцией.
Начиная с 20 недели, клиническая картина беременности меняется. Боли в животе возникают по причине:
- увеличения размера плода;
- застоя крови в области малого таза;
- воспаления почек;
- развития патогенной микрофлоры в мочевом пузыре.
Воспалительные заболевания всегда сопровождаются характерными признаками. При мочеиспускании появляется жжение, зуд и тянущая боль внизу живота. Также повышается температура тела и мочи, при поражении почек с жидкостью выделяются различные примеси — гной, кровь, слизь. Острая простреливающая боль может отдавать в поясницу, нижние конечности.
Избыток или дефицит прогестерона может спровоцировать выкидыш. Для контроля уровня гормона следует регулярно сдавать на анализ мочу и кровь.
Диагностика
 Диагностика мочеполовых заболеваний при беременности начинается с осмотра и сбора анамнеза. Если осложнения отсутствуют, врач назначает стандартную схему исследований:
Диагностика мочеполовых заболеваний при беременности начинается с осмотра и сбора анамнеза. Если осложнения отсутствуют, врач назначает стандартную схему исследований:
- Общий анализ мочи. Воспаление характеризуется повышенным содержанием лейкоцитов, бактерий, клеток эпителия, реже — эритроцитов. Количество белка умеренное. При необходимости делают дополнительный анализ по Нечипоренко или пробу Зимницкого.
- Общий анализ крови. Служит косвенным показателем воспалительного процесса. Отмечается небольшое увеличение количества лейкоцитов и СОЭ.
- Бакпосев. Метод позволяет идентифицировать возбудитель инфекции и определить его чувствительность к антибиотикам.
- УЗИ мочевого пузыря. При прогрессирующих воспалительных процессах ультразвуковой скрининг показывает утолщение стенок мочевого пузыря.
- Цистоскопия. Проводится только в случае хронических заболеваний. С помощью эндоскопа можно выявить поврежденные участки слизистой, неровности на её поверхности, зоны отека и гиперемии.
Для получения дополнительной информации назначают исследование микрофлоры влагалища на дисбактериоз, ПЦР-анализ, УЗИ почек и органов малого таза, проверяют уровень глюкозы в крови. С 26 недели разрешается проводить МР-томографию брюшной полости, чтобы поставить точный диагноз.
Кроме лечащего врача, рекомендуется проконсультироваться с узкопрофильными специалистами — урологом, нефрологом, венерологом, дерматологом, инфекционистом.
Методы терапии
 После того как был установлен диагноз, разрабатывают схему лечения. Золотой стандарт борьбы с воспалительными заболеваниями — медикаментозный курс терапии. Его длительность составляет 3-7 дней, в зависимости от степени распространения инфекции и индивидуальных особенностей организма. В качестве вспомогательных средств используются противобактериальные препараты, которые также применяют курсом. Это могут быть таблетки, растворы или вагинальные свечи.
После того как был установлен диагноз, разрабатывают схему лечения. Золотой стандарт борьбы с воспалительными заболеваниями — медикаментозный курс терапии. Его длительность составляет 3-7 дней, в зависимости от степени распространения инфекции и индивидуальных особенностей организма. В качестве вспомогательных средств используются противобактериальные препараты, которые также применяют курсом. Это могут быть таблетки, растворы или вагинальные свечи.
До 20 недели лечение производится в условиях стационара, под наблюдением врача.
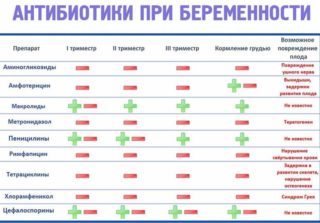
В список антибиотиков, разрешенных беременным, входят:
- Полусинтетические пенициллины. Препараты широкого спектра действия. Оказывают бактерицидный эффект, уничтожая большинство микробов, включая кишечную палочку. Устойчивы к кислой среде.
- Цефалоспорины. Помогают восстановить природную микрофлору, повышают лекарственную эффективность других медикаментов.
- Нитрофураны. Предназначены для борьбы с многочисленными микробными агентами. Способствуют выработке ДНК, РНК, протеинов.
- Производные фосфоновой кислоты. Угнетают формирование бактериальной клеточной мембраны и тормозят размножение вредных микроорганизмов.
В комплексе с традиционной терапией можно использовать народные средства. Положительное воздействие на мочеполовую систему при цистите, пиелонефрите, генитальных инфекциях оказывают отвары мочегонных трав. Наиболее безопасны при беременности брусничные листья, толокнянка, листья и почки березы, калина, липа.
Будущим мамам следует быть осторожными с мочегонными средствами на основе петрушки, пижмы, можжевельника, земляники, душицы. Они способствуют повышению маточного тонуса.
Профилактика
 Женщинам, склонным к мочеполовым инфекциям, принимать профилактические меры следует еще на этапе планирования беременности. Возбудители ряда заболеваний долгое время могут размножаться в организме, не давая о себе знать. Необходимо пройти полное медицинское обследование и вылечить имеющиеся заболевания до зачатия. Затем в течение беременности рекомендуется проконсультироваться с акушером-гинекологом и подобрать безопасные профилактические препараты.
Женщинам, склонным к мочеполовым инфекциям, принимать профилактические меры следует еще на этапе планирования беременности. Возбудители ряда заболеваний долгое время могут размножаться в организме, не давая о себе знать. Необходимо пройти полное медицинское обследование и вылечить имеющиеся заболевания до зачатия. Затем в течение беременности рекомендуется проконсультироваться с акушером-гинекологом и подобрать безопасные профилактические препараты.
Полезные советы для снижения риска патологий:
- В первом триместре минимизируйте прием лекарственных препаратов.
- При отсутствии отечности, пейте больше минеральной или очищенной воды.
- Сухофрукты, ягоды и ягодные соки закисляют мочу и предотвращают развитие в ней вредоносных бактерий.
- Своевременно покупайте белье, одежду по размеру, чтобы тесные вещи не нарушали кровообращение в области малого таза.
- На поздних сроках в рацион следует ввести больше молочных продуктов и овощей во избежание запоров. Особенно эффективны чернослив, свекла, кефир.
- Нельзя допускать застоя мочи. Для полного освобождения мочевого пузыря во время мочеиспускания слегка наклоните корпус вперед.
- Во избежание дискомфорта в повседневной жизни используйте урологические прокладки. Главное, меняйте их каждые 3-4 часа.
Не стоит забывать и о стандартных правилах здорового образа жизни, не связанных с вынашиванием малыша. Будущей маме следует высыпаться, гулять на свежем воздухе, не переохлаждаться и соблюдать гигиену интимной зоны.
При своевременной и адекватной схеме лечения прогноз для беременной благоприятный. Почти все женщины рожают естественным путем. Главное соблюдать все требования асептики во время изгнания плода и после катетеризации. Кесарево сечение применяется крайне редко, при наличии острых патологий. На развитие ребенка воспалительный процесс не влияет.