Процесс пищеварения забирает много энергии, которая пациенту, перенесшему перитонит, необходима на восстановление сил после операции. Для этого в первые сутки рекомендуется питьевая и пищевая пауза, далее парентеральное введение питательных растворов – внутривенно, чтобы не нагружать пищеварительный тракт. В дальнейшем назначают щадящую диету, исключая сладкие, жирные и жареные блюда, а также газированные напитки.
Почему важно корректировать рацион после перитонита
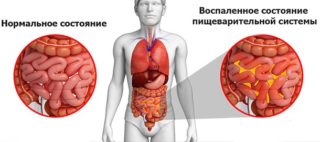 После перенесенной операции на внутренних органах, при которой нарушается их целостность, первые 4–5 суток важно дать возможность ранам зажить. Поступление пищи способно нарушить этот процесс и вызвать расхождение швов.
После перенесенной операции на внутренних органах, при которой нарушается их целостность, первые 4–5 суток важно дать возможность ранам зажить. Поступление пищи способно нарушить этот процесс и вызвать расхождение швов.
Разлитой перитонит приводит к распространению инфекции и параличу (парезу) кишечника. После промывания брюшной полости и устранения причины заболевания в крови и лимфатической жидкости все еще циркулируют токсичные отходы, вызванные жизнедеятельностью бактерий. Организм в ближайшее время должен их вывести, поэтому важно поддерживать функцию почек с помощью лекарств и воды. Только после восстановления моторной функции можно начинать понемногу вводить питательные вещества парентерально, а затем через желудок.
С одной стороны, организму нужны калории, чтобы восстанавливать силы и поврежденную ткань брюшины, с другой – есть необходимость ограничивать количество пищи, чтобы проверить, способен ли кишечник выдерживать нагрузки.
Основные принципы питания после перитонита
 Питание после операции перитонита направлено на восстановление функций желудочно-кишечного тракта и организма в целом. Продукты не должны создавать дополнительную интоксикацию, чтобы не возникло рецидива заболевания.
Питание после операции перитонита направлено на восстановление функций желудочно-кишечного тракта и организма в целом. Продукты не должны создавать дополнительную интоксикацию, чтобы не возникло рецидива заболевания.
Правила, которые строго соблюдаются в период реабилитации:
- В первые сутки больному нельзя есть и пить. Разрешается смачивать губы водой и полоскать рот. Жидкость в организм поступает в виде физраствора внутривенно.
- На вторые сутки питательные смеси вводятся парентерально. Разрешается пить воду небольшими дозами, которые постепенно увеличиваются к концу третьих суток.
- При отсутствии противопоказаний на третьи сутки жидкие растворы вводят в ЖКТ с помощью зонда, чтобы оценить реакцию органов.
- Если наблюдается самостоятельное отхождение газов, а также позывы к дефекации, пациенту разрешено употреблять легкую протертую пищу через рот.
Требования к блюдам:
- максимально измельченные;
- должны содержать полезную микрофлору для восстановления кишечника – для этого применяются бактериальные закваски или специальные препараты бифидобактерий;
- свежеприготовленные и теплые;
- должны подаваться небольшими порциями – переедание недопустимо.
Прием пищи осуществляется 6–7 раз в день.
Список разрешенных продуктов
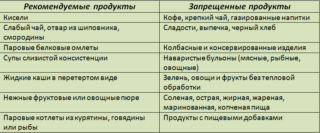 В период реабилитации пациенту необходимо получать в день до 3000 калорий. Это оптимальное количество, при котором организм имеет запас строительного материала для восстановления утраченных тканей, их регенерации.
В период реабилитации пациенту необходимо получать в день до 3000 калорий. Это оптимальное количество, при котором организм имеет запас строительного материала для восстановления утраченных тканей, их регенерации.
Через неделю после перитонита можно есть следующие продукты:
- Травяные витаминизированные чаи, некислые фруктовые компоты, овощные бульоны, кисели. Разрешается черный некрепкий чай с небольшим количеством меда или сахара.
- Овощные пюре на воде – из кабачков, картофеля, моркови, тыквы.
- Куриные яйца – до 2 штук в день, сваренные всмятку.
- Кисломолочные продукты с 6–7 дня. Желательно, чтобы йогурты или кефир были приготовлены из цельного обезжиренного молока с применением натуральных заквасок. В домашних условиях это можно сделать за сутки.
- Белая нежирная отварная или тушеная на пару рыба без кожицы, а также отварное мясо нежирных сортов – курица, кролик, индейка, молодая телятина. Можно измельчать и подавать к гарниру из картофеля или кабачков.
- Бульоны из домашней курицы с небольшим количеством жира. Не рекомендуется покупать курицу в магазине, так как птиц выращивают с применением антибиотиков и химии, что в данный момент вредно для слабого организма.
- Каши на воде, хорошо проваренные – рис, овсянка, манная крупа. Разрешается для вкуса добавить немного сливочного масла, желательно домашнего.
Важно обеспечить больного всеми витаминами, которые помогут восстановить обмен веществ.
Перечень запрещенных продуктов
Меню диеты после перитонита брюшной полости исключает:
- Любую жирную пищу – рыбу, птицу, сало, жирные сорта мяса – свинину, утку, гуся.
- Овощи, содержащие трудноперевариваемую клетчатку, например, грибы.
- Консервированные продукты, содержащие уксус и специи.
- Копчености.
- Консервы.
- Различные десерты и сладости – конфеты, торты, пирожные, шоколад.
- Выпечку из белой муки.
- Соления, даже тприготовленные в домашних условиях без уксуса и приправ.
- Газообразующие продукты – свежую капусту, редис, фасоль и горох.
Необходимо полностью исключить алкоголь, газированные напитки, а также кофе и табачные изделия.
Примерное меню на неделю
Для скорейшего выздоровления рекомендуется правильно готовить пищу пациенту, который перенес перитонит, а также покупать свежие продукты в проверенных местах и готовить их в стерильных условиях.
Соблюдать диету придется минимум 3–4 месяца – за это время организм полностью восстанавливается. Многое зависит от возраста и состояния иммунной системы. Если патологический процесс протекал хронически на протяжении длительного времени, особое внимание стоит уделить витаминным добавкам.
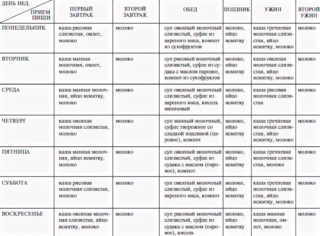
Рекомендуется придерживаться следующего меню в течение недели. Продукты можно заменять на разрешенные в списке, добавлять ингредиенты по желанию пациента, но не превышать порции. Важно помнить, что питание в данный момент дробное – часто, но мало.
Понедельник
- Завтрак в 9 часов утра: овощное пюре из картофеля, кабачков, тыквы. Можно смешать овощи или использовать какой-то один. Варить на подсоленной воде, добавить чайную ложку сливочного масла.
- 2 завтрак в 11 часов: травяной отвар из крапивы или кисель – 1 стакан.
- Обед в 13.00. Суп из куриного бульона с измельченными овощами – тыквой или картофелем. Некрепкий чай.
- 2 обед в 15.00. Компот с посушенным черным хлебом – 1 ломтик.
- Полдник – 17.00. Каша рисовая на воде подсоленная без масла. Травяной чай 1 стакан.
- 2 полдник 19.00. Кусок рыбы с бульоном и отварной морковью.
- Ужин 21.00 – небольшая чашка домашнего йогурта на ночь.
Вторник
Интервал между приемами пищи также составляет 2 часа.
- Завтрак: овсяная каша на воде; чай.
- 2 завтрак: компот.
- Обед: суп-пюре из тыквы со сливочным маслом и рисом; чай.
- 2 обед: овощное пюре с измельченной телятиной.
- Полдник: тушеные на пару овощи – свекла, морковь, кабачки.
- 2 полдник: отварное яйцо, травяной чай.
- Ужин: кефир или йогурт с сухарем из черного хлеба.
Среда
- Завтрак: омлет из одного яйца с домашней обезжиренной сметаной; теплый чай.
- 2 завтрак: кисель.
- Обед: овощной суп-пюре; паровые котлеты из индейки или телячьи тефтели.
- 2 обед: картофельное пюре с тушеными овощами.
- Полдник: травяной витаминизированный чай из шиповника.
- 2 полдник: отварная рыба с гречкой.
- Ужин: обезжиренный творог с курагой.
Четверг
-

Рекомендованные продукты Завтрак: пюре овощное с отварным мясом.
- 2 завтрак: свежевыжатый сок, разбавленный водой 2/1.
- Обед: суп-пюре тыквенно-картофельный со сливочным маслом и курятиной; чай.
- 2 обед: творог с нежирной сметаной.
- Полдник: яйцо отварное с овощами, тушеными на пару; кисель.
- 2 полдник: йогурт с крекерами.
- Ужин: гречневая каша с рыбой.
Пятница
- Завтрак: омлет на пару с салатом из свеклы и моркови с натуральным лимонным соком – 1 кофейная ложка.
- 2 завтрак: кисель с крекерами.
- Обед: гречневая каша с тефтелями из телятины или курицы; чай.
- 2 обед: рыба с овощами.
- 2 обед: куриный бульон с овощами; пшеничная каша с рыбой; чай.
- Полдник: компот с сухарем из черного хлеба.
- 2 полдник: омлет или отварное яйцо с салатом из моркови с обезжиренной сметаной или йогуртом.
- Ужин: творог с курагой.
Суббота
- Завтрак: каша овсяная с творогом; чай.
- 2 завтрак: кабачковое пюре с курицей.
- Обед: овощной суп с телятиной и крекерами; пшеничная каша с паровой котлетой.
- 2 обед: рыба с тушеной капустой.
- Полдник: йогурт или кефир с печеньем.
- 2 полдник: омлет или отварное яйцо с овощами на пару; чай.
- Ужин: гречка с отварным мясом; компот.
Воскресенье
- Завтрак: овсянка с курагой; чай.
- 2 завтрак: картофельное пюре с тушеной капустой; компот.
- Обед: куриный бульон с фрикадельками и картофелем.
- 2 обед: рыбные паровые котлеты с рисом.
- Полдник: творог с курагой.
- 2 полдник: омлет.
- Ужин: рис с овощами.
Рекомендуется учитывать вкусовые пожелания пациента, но от разрешенных продуктов не отступать.