Колики в животе на ранних сроках беременности могут указывать на развитие патологических состояний. Но в большинстве случаев их появление связано с физиологическими процессами. Они не несут в себе никакой угрозы. Важно следить за своим организмом и уметь выявлять другую симптоматику. Она способна подсказать о развитии непредвиденных осложнений.
Основные причины покалывания внизу живота при беременности
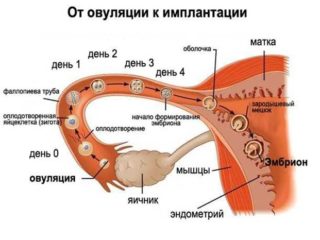 Все девять месяцев вынашивания ребенка женский организм постоянно меняется. Он создает оптимальные условия для развития плода. Этим процессом руководят гормоны. Под их действием мышцы растягиваются, связки размягчаются, матка увеличивается в размерах. Подобные трансформации провоцируют появление определенного дискомфорта. Он может возникать время от времени на любом сроке.
Все девять месяцев вынашивания ребенка женский организм постоянно меняется. Он создает оптимальные условия для развития плода. Этим процессом руководят гормоны. Под их действием мышцы растягиваются, связки размягчаются, матка увеличивается в размерах. Подобные трансформации провоцируют появление определенного дискомфорта. Он может возникать время от времени на любом сроке.
Первый триместр
Когда плодное яйцо прикрепляется к стенке матки, женщина не чувствует никакую боль. Меняется общее ее состояние. Она ощущает небольшую слабость и сонливость, но эти явления быстро проходят. Только на третьей неделе значительно меняется форма матки — она увеличивается в размерах и округляется, внутри ускоряется кровообращение. Наполненный кровью детородный орган начинает сдавливать окружающие ткани. В этот момент у одних девушек появляется легкое покалывание с двух сторон внизу живота, у других тянущая, ноющая боль. Она немного стихает, если удается найти максимально удобное положение тела или пройти пешком пару сотен метров.
Чем дольше развивается беременность, тем более выраженным становится описываемый синдром. Он усиливается при выполнении резких движений, при громком чихании или смехе. Это не патология, а норма. Меняется вся репродуктивная система. Растущая матка оказывает давление на мочевой пузырь. Мышцы, испытывая нагрузку, растягиваются, кости таза расширяются – таким способом организм постепенно готовится к предстоящим родам.
Второй триместр
 К четырнадцатой неделе у плода уже успевают сформироваться все жизненно важные органы. Они учатся функционировать. Укрепляется позвоночник и кости, увеличивается двигательная активность будущего малыша. Женщины, обладающие высокой чувствительностью, слышат первые шевеления ребенка. Матка увеличивается до таких размеров, что начинает сдавливать желудок и кишечник. Это способствует возникновению проблем с пищеварением, появлению сильной изжоги.
К четырнадцатой неделе у плода уже успевают сформироваться все жизненно важные органы. Они учатся функционировать. Укрепляется позвоночник и кости, увеличивается двигательная активность будущего малыша. Женщины, обладающие высокой чувствительностью, слышат первые шевеления ребенка. Матка увеличивается до таких размеров, что начинает сдавливать желудок и кишечник. Это способствует возникновению проблем с пищеварением, появлению сильной изжоги.
Под действием гормонов замедляется перистальтика кишечника, пища дольше задерживается в тракте, гниет. Дефекация затрудняется. Это становится причиной появления недомогания. Покалывания внизу живота во втором триместре беременности можно объяснить нарушением функциональности органов ЖКТ. Опасности для здоровья матери и развития плода такие явления не несут, но доставляют дискомфорт. Избавиться от него можно, откорректировав питание. Своим пациентам акушеры-гинекологи рекомендуют:
- исключить из рациона продукты, усвоение которых приводит к повышенному газообразованию (пшеничный хлеб, капуста, бобы);
- есть больше сырых овощей и фруктов;
- пить домашние компоты и соки;
- отказаться от употребления сдобы и сладкого;
- включить в меню кисломолочные изделия.
Важно давать организму легкие физические нагрузки. Если этот комплекс мер не позволяет предотвратить появление запоров, нужно принимать слабительные средства. Лучше это делать по согласованию с врачом, ведущим беременность.
Третий триместр
 После 28 недели плод считается полностью сформированным. Организм женщины в этот период начинает готовиться к предстоящим родам. Появляются «тренировочные» схватки, похожие на покалывания и жжение внизу живота. Они не должны длиться долго — в норме всего несколько минут. Если схватки становятся более резкими и сопровождаются тянущими мучительными болями, нужно вызвать скорую помощь. Такие проявления могут свидетельствовать о начале родоразрешения.
После 28 недели плод считается полностью сформированным. Организм женщины в этот период начинает готовиться к предстоящим родам. Появляются «тренировочные» схватки, похожие на покалывания и жжение внизу живота. Они не должны длиться долго — в норме всего несколько минут. Если схватки становятся более резкими и сопровождаются тянущими мучительными болями, нужно вызвать скорую помощь. Такие проявления могут свидетельствовать о начале родоразрешения.
Патологические состояния
Существуют заболевания, при которых описываемый симптом является частью характерной клинической картины. Чаще всего у женщин формируется гипертонус матки. Подобное состояние указывает на повышенную сократительную способность миометрия – мышечного слоя детородного органа. Простимулировать ее может низкий уровень гормона прогестерона. Среди клинических признаков наблюдается видимое напряжение передней стенки брюшины, покалывание внизу живота, превращающиеся в тянущие боли.
Развитие цистита
 Внутри мочевого пузыря формируется острый воспалительный процесс. Спровоцировать его способны разные причины. В большинстве случаев патология возникает вследствие сдавливания органа растущей маткой. В результате формируется нарушение кровообращения. Обратный отток мочи создает оптимальные условия для размножения болезнетворных микроорганизмов. В связи с тем, что иммунитет будущей мамы сильно ослаблен, она становится восприимчивой к подобным инфекциям.
Внутри мочевого пузыря формируется острый воспалительный процесс. Спровоцировать его способны разные причины. В большинстве случаев патология возникает вследствие сдавливания органа растущей маткой. В результате формируется нарушение кровообращения. Обратный отток мочи создает оптимальные условия для размножения болезнетворных микроорганизмов. В связи с тем, что иммунитет будущей мамы сильно ослаблен, она становится восприимчивой к подобным инфекциям.
Признаки острого цистита быстро проходят, но спустя некоторое время снова возвращаются. Женщина испытывает частые позывы в туалет, опорожнение пузыря вызывает появление сильного жжения, повышается температура тела. В тяжелых случаях в моче обнаруживаются следы крови. При появлении таких тревожных симптомов необходимо записаться на прием к врачу.
Отсутствие своевременного лечения повышает риск преждевременных родов и рождения малыша с недобором веса. Кроме этого, инфекция по мочевыводящим путям способна подняться выше и поразить почки. Пиелонефрит при беременности представляет угрозу жизни матери и ребенку.
Аппендицит
 Риск воспаления аппендикса во время беременности повышается, так как растущая матка оказывает давление. В результате в нем нарушается кровообращение. Из-за этого отросток слепой кишки отекает и воспаляется. Такое состояние требует проведения операции, иначе патология перекинется на брюшную стенку. Это приведет к гибели плода. У самой мамы возникнет массовая кровопотеря и септический шок.
Риск воспаления аппендикса во время беременности повышается, так как растущая матка оказывает давление. В результате в нем нарушается кровообращение. Из-за этого отросток слепой кишки отекает и воспаляется. Такое состояние требует проведения операции, иначе патология перекинется на брюшную стенку. Это приведет к гибели плода. У самой мамы возникнет массовая кровопотеря и септический шок.
Во втором триместре матка смещает аппендицит назад и вверх, поэтому дискомфорт при его воспалении появляется около печени — в правом боку, на уровне пупочной впадины. На поздних сроках синдром локализуется сразу под ребрами, за маткой, поэтому все отдается в поясницу с правой стороны.
Интенсивность покалываний нарастает, иногда появляется тошнота, рвота. Если в течение шести часов не было предпринято лечение, воспаление приводит к гибели тканей аппендикса. На нем достаточно быстро формируются язвы, из которых постоянно сочится гной. Жжение превращается в ноющую пульсирующую боль, повышается температура тела до 38 градусов. Длится эта стадия двенадцать часов. Далее происходит некроз стенок отростка и его разрыв. Симптоматика на данном этапе способна стихнуть, но как только женщина попытается чихнуть или кашлянуть, она снова ощутит резкую острую боль в животе. Чем выше срок беременности, тем ярче выражена клиника. Перележать и переждать недомогание не удастся. Народные средства в такой ситуации тоже не помогут. При подозрении на аппендицит необходимо немедленно вызывать скорую помощь.
Неестественным для беременности является сильное расстройство желудка, повышение температуры тела, боли и покалывания, продолжающиеся дольше тридцати минут, обильные выделения из влагалища. Любой из этих признаков несет потенциальную угрозу, результатом которой может быть выкидыш.
Диагностика
 Гипертонус матки обнаруживается при осмотре. Пальпация живота производится в положении лежа на спине, с согнутыми в тазобедренном суставе и в коленях ногами. Врач аккуратно ощупывает матку руками, определяет ее величину и положение плода, выявляет напряжение ее стенок. При помощи УЗИ специалист способен увидеть локализацию повышенного тонуса — местное утолщение мышечного слоя детородного органа. В арсенале врачей диагностов есть специальный аппарат, способный определять степень выраженности описываемой патологии.
Гипертонус матки обнаруживается при осмотре. Пальпация живота производится в положении лежа на спине, с согнутыми в тазобедренном суставе и в коленях ногами. Врач аккуратно ощупывает матку руками, определяет ее величину и положение плода, выявляет напряжение ее стенок. При помощи УЗИ специалист способен увидеть локализацию повышенного тонуса — местное утолщение мышечного слоя детородного органа. В арсенале врачей диагностов есть специальный аппарат, способный определять степень выраженности описываемой патологии.
Острая и хроническая стадия цистита сопровождается характерными жалобами, поэтому выявлять такое заболевание не составляет труда. Для подтверждения диагноза больную просят сдать анализ мочи по Нечипоренко. Обязательно берут бактериологический посев мочи. С его помощью идентифицируется возбудитель инфекции. Врач может посоветовать сделать УЗИ мочеполовых органов, цистоскопию.
Воспаление аппендицита диагностируется по наличию симптома Тараненко (усиление боли при повороте с левого бока на правый), синдрома Михельсона (увеличение выраженности дискомфорта при укладывании женщины на правый бок). Если при этом есть жалобы на тошноту, рвоту, расстройство желудка, подозрения подтверждаются. Чтобы убедиться в их достоверности, врачи назначают анализ крови и мочи. Наличие любого воспалительного процесса вызывает увеличение количества лимфоцитов до высоких значений.
Методы терапии
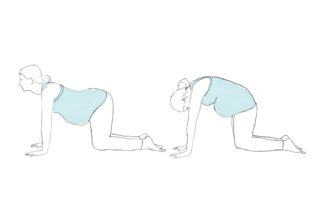
Если покалывания в животе на разных сроках беременности связаны с естественными физиологическими процессами, медикаментозное лечение не применяется. Своим пациенткам врачи в этом случае рекомендуют облегчать состояние при помощи упражнений для расслабления мышц. Выполняются они в коленно-локтевой позиции. Необходимо прогибать вниз спину, голову поднимать и запрокидывать вверх, медленно подниматься с локтей на ладони и фиксировать тело на двадцать-тридцать секунд. Полезной считается и дыхательная гимнастика. Выполняется она в положении сидя, в такой позе нужно научиться быстро и ритмично вдыхать и выдыхать. Это хорошо расслабляет всю мышечную систему.
Лечение цистита достаточно проблематично. Оно требует антибактериальной терапии, большинство препаратов будущим мамам противопоказано. Медицина успешно решает подобные проблемы посредством инстилляции — введения лекарственных средств непосредственно в мочевой пузырь. Таким способом удается купировать основные симптомы, восстановить стенки воспаленного органа и предотвратить возможные рецидивы.
Лечение аппендицита одно – операция. Отечный отросток слепой кишки удаляется лапароскопически. В животе делают три прокола, в них вставляются приборы-манипуляторы и трубочка, на конце которой закреплена оптическая камера. Хирургическое вмешательство проводится под общим наркозом, потом женщина находится под наблюдением врача-гинеколога. Если аппендицит воспаляется на поздних сроках, его удаление совмещают с проведением кесарева сечения.
При выявлении гипертонуса матки показан постельный режим, назначают успокаивающие препараты, спазмалитики и средства, снижающие активность детородного органа.
В каждой ситуации необходимо соблюдать спокойствие, сообщать своему гинекологу о любых, даже самых незначительных патологических изменениях, строго следовать предписаниям специалистов, тогда беременность будет протекать успешно.