Дыхание – один из важнейших физиологических процессов, обеспечивающих нормальную жизнедеятельность всего организма. От того, насколько полно и правильно работает дыхательная система человека, в прямом смысле зависит его здоровье и даже сама жизнь. Дыхательный процесс у маленьких детей, особенно грудничков, выглядит несколько иначе, чем у взрослых. Чтобы не беспокоиться понапрасну, в то же время не пропуская действительно тревожных симптомов, родителям стоит внимательнее ознакомиться с этой стороной жизни своего малыша.
Дыхательная система новорожденных
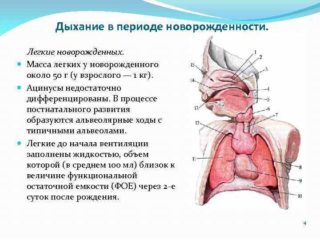 В первые месяцы жизни грудного ребенка развитие его систем жизнеобеспечения происходит неравномерно: какие-то органы развиваются быстрее, какие-то медленнее. Это относится и к респираторно-дыхательной системе. К моменту появления младенца на свет органы брюшной полости в основном закончили свое формирование и готовы к началу полноценного функционирования, в то время как легкие сплюснуты и находятся в «спящем» состоянии. С первым вдохом, а затем криком новорожденного, они разворачиваются и наполняются воздухом, однако верхние дыхательные пути еще не полностью сформированы и имеют свои особенности:
В первые месяцы жизни грудного ребенка развитие его систем жизнеобеспечения происходит неравномерно: какие-то органы развиваются быстрее, какие-то медленнее. Это относится и к респираторно-дыхательной системе. К моменту появления младенца на свет органы брюшной полости в основном закончили свое формирование и готовы к началу полноценного функционирования, в то время как легкие сплюснуты и находятся в «спящем» состоянии. С первым вдохом, а затем криком новорожденного, они разворачиваются и наполняются воздухом, однако верхние дыхательные пути еще не полностью сформированы и имеют свои особенности:
- маленький нос расширенной формы;
- слаборазвитые носовые пазухи;
- короткий нижний носовой ход;
- незначительная толщина слизистой оболочки носа.
Дыхательная система грудного младенца также во многом отличается от аналогичных органов взрослого человека. Надгортанник у ребенка на первом году жизни расположен выше корня языка, а гортанные части глотки имеют специальные грушевидные карманы, по которым молоко обходит его при глотании, не препятствуя дыханию. Благодаря этому, младенец может сосать молоко, глотать его и дышать одновременно, тогда как взрослые люди лишены этой возможности.
Для гортани и трахеи новорожденного характерна воронкообразная форма. У нее неширокий проход, а хрящи – мягкие и податливые, легко поддающиеся смещению. Правый бронх у детей до года имеет прямое направление и является продолжением трахеи, а левый отходит от нее под углом. Легочная ткань недостаточно эластична, слабо развита, богата кровеносными сосудами, но бедна альвеолами – пузырьками, всасывающими кислород из воздуха. Однако их количество начинает интенсивно увеличиваться практически сразу после рождения.
Формирование альвеольного слоя в легких заканчивается уже в восьмилетнем возрасте. К этому же времени полностью развивается дыхательная система, становится такой же, как у взрослых людей.
Почему ребенок дышит животом
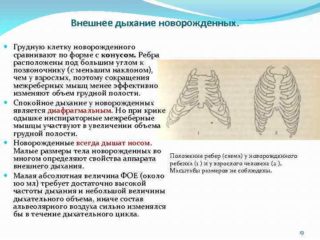 Для детей в первые месяцы и даже годы жизни дыхание животом абсолютно нормально и не должно внушать родителям никакой тревоги. Объясняя, почему новорожденный ребенок дышит животом более интенсивно, чем грудью, специалисты-неонатологи ссылаются на слабую развитость его дыхательной системы, а также на то, что дыхание животом обеспечивает наилучшее кровоснабжение органов брюшной полости. Врачи считают диафрагмальный тип дыхания более физиологичным, поскольку он одновременно с обеспечением организма кислородом выполняет функцию своеобразного массажа внутренних органов, улучшая таким образом их кровоснабжение. Взрослые обучаются ему с помощью специальной методики, а детям он знаком от природы.
Для детей в первые месяцы и даже годы жизни дыхание животом абсолютно нормально и не должно внушать родителям никакой тревоги. Объясняя, почему новорожденный ребенок дышит животом более интенсивно, чем грудью, специалисты-неонатологи ссылаются на слабую развитость его дыхательной системы, а также на то, что дыхание животом обеспечивает наилучшее кровоснабжение органов брюшной полости. Врачи считают диафрагмальный тип дыхания более физиологичным, поскольку он одновременно с обеспечением организма кислородом выполняет функцию своеобразного массажа внутренних органов, улучшая таким образом их кровоснабжение. Взрослые обучаются ему с помощью специальной методики, а детям он знаком от природы.
Брюшное дыхание является нормой для малыша до трехлетнего возраста. Родителям нужно следить, чтобы вся его одежда была достаточно просторной, не давила на живот и не стесняла дыхательных движений. Особенно важно это во время ночного сна, поэтому не стоит одевать ребенка на ночь в пижаму – лучше всего для детей обоего пола в этом возрасте подойдет просторная ночная рубашка.
Никогда нельзя требовать от маленького ребенка, чтобы он втянул живот. Напрягаясь, мышцы брюшного пресса перестают участвовать в дыхательном процессе, и нагрузка на легкие возрастает.
По мере роста малыша бронхолегочный тип дыхания постепенно вытесняет диафрагмальный, но до 5 лет оба вида сосуществуют естественным образом. Смешанный способ врачи считают самым здоровым. Дыша одновременно и легкими, и животом, дети обеспечивают максимальную вентиляцию грудной и брюшной полости.
Частота дыхания у детей
Частота дыхательных движений (ЧДД) у малышей также отличается от показателя взрослых. Она напрямую зависит от возраста ребенка: чем он младше, тем более часто дышит. Это объясняется небольшим объемом легких. Кроме того, у детей поверхностное дыхание преобладает над глубоким. Подсчет ЧДД производится во время сна ребенка, и в норме его показатели должны выглядеть следующим образом:
| Возраст ребенка | Частота дыхательных движений в минуту | Частота сердечных сокращений (пульса) в минуту |
| Новорожденный | 30-60 | 100-160 |
| 1-6 недель | 30-60 | 100-160 |
| 6 месяцев | 25-40 | 90-120 |
| 1 год | 20-40 | 90-120 |
| 3 года | 20-30 | 80-120 |
| 6 лет | 12-25 | 70-110 |
| 10 лет | 12-20 | 90-120 |
Приведенные цифры приблизительны – незначительное отклонение от них находится в границах нормы. Однако серьезная разница является причиной для беспокойства родителей и поводом показать ребенка врачу.
Патологические отклонения от нормы
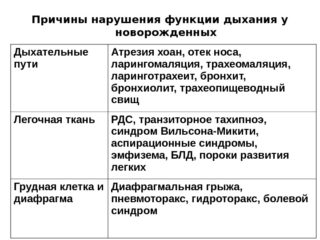 Когда у новорожденного ребенка регулярное дыхание чередуется с нерегулярным, это один из вариантов нормы, носящий название периодического дыхания Чейна-Стокса. Оно выглядит как замирание дыхания после глубокого вдоха. Такие паузы могут продолжаться до 5 секунд и не представляют опасности. Однако более серьезные нарушения дыхательной деятельности являются патологией. К ним относятся:
Когда у новорожденного ребенка регулярное дыхание чередуется с нерегулярным, это один из вариантов нормы, носящий название периодического дыхания Чейна-Стокса. Оно выглядит как замирание дыхания после глубокого вдоха. Такие паузы могут продолжаться до 5 секунд и не представляют опасности. Однако более серьезные нарушения дыхательной деятельности являются патологией. К ним относятся:
- Апноэ – задержка дыхания на 10-15 секунд. Причиной развития может служить неправильное строение челюсти, лишний вес, родовая травма, синдром Дауна.
- Тахипноэ (полипноэ)– учащение дыхания – свыше 60 дыхательных движений (ДД) в минуту. Сопровождается учащением пульса.
- Брадипноэ – редкое дыхание (менее 25 ДД в минуту).
Эти признаки дыхательных нарушений – повод для консультации с педиатром. Также необходимо вызывать врача при следующих тревожных симптомах:
- хриплое дыхание – указывает на наличие нарушений дыхательной деятельности, имеющих патологическую этиологию инфекционного либо простудного характера;
- хрипы в сочетании с кашлем являются симптомом острого бронхита;
- кашель и заложенность носа, либо насморк, дыхание через рот говорит о простуде или ОРВИ.
Симптомам нарушений дыхательной деятельности у ребенка обычно сопутствует повышение температуры тела, слабое похныкивание, вялость, отсутствие аппетита. Откладывать вызов педиатра в такой ситуации ни в коем случае нельзя. При появлении признаков кислородного голодания – синюшность губ и носогубного треугольника, сильная сонливость – необходимо, не откладывая, вызвать скорую помощь. Родителям не нужно бояться проявить чрезмерную бдительность: когда речь идет о маленьком ребенке, не способном пожаловаться на недомогание, лучше перестраховаться, чем понадеяться на авось либо заниматься самолечением.
