17 неделя – начало пятого акушерского месяца: позади почти половина беременности. С этого времени начинается интенсивное формирование всех систем организма будущего человека, он развивается и растет гораздо быстрее, чем в первые 16 недель. Это сказывается на состоянии матери и будущего малыша: они становятся особенно уязвимыми. Любое негативное воздействие извне может привести к серьезным последствиям, вплоть до выкидыша. Вот почему медики считают 17-ю и все последующие недели вынашивания очень ответственным периодом. Врачам часто приходится слышать от женщин на 17 неделе беременности, что у них тянет низ живота.
Основные причины болей
 Боли внизу живота в середине беременности можно разделить на физиологические и патологические. Определить причину болевых ощущений в животе у беременной может только врач, и визит к нему – первое, что должна сделать женщина при их появлении.
Боли внизу живота в середине беременности можно разделить на физиологические и патологические. Определить причину болевых ощущений в животе у беременной может только врач, и визит к нему – первое, что должна сделать женщина при их появлении.
Физиологические болевые симптомы
Возникают вследствие естественных изменений, происходящих в женском организме по мере приближения родов. Такие боли не выходят за границы нормы и не представляют опасности ни для самой будущей матери, ни для младенца. Причины, по которым чаще всего возникают тянущие боли внизу и по бокам живота на 17 неделе беременности:
- Матка имеет собственный связочный аппарат, ответственный за ее поддержание в брюшной полости в правильном положении. По мере увеличения размеров и массы детородного органа, в котором растет плод, маточные связки начинают постепенно растягиваться, вызывая ноющие боли, появляющиеся при движении и перемене позы, а также при напряжении мышц брюшного пресса, даже самом слабом, например, во время чихания.
- Тянущая боль схваткообразного характера свидетельствует о нарастании мышечного тонуса детородного органа – неизбежном и необходимом явлении в преддверии родов. По степени болезненности эти ощущения могут напоминать ту боль, которую многие женщины испытывают в начале месячных.
- Появление болей могут вызвать так называемые тренировочные схватки Брекстона-Хикса. Обычно они появляются на 20-й неделе, но могут начаться и на 2-3 недели раньше. Таким образом организм матери готовится к родовой деятельности.
Физиологические боли при беременности возникают в активном состоянии и бывают не интенсивными и непродолжительными. Когда женщина отдыхает, принимая удобную позу, неприятные ощущения исчезают. Если же низ живота болит постоянно, и боль имеет резкий характер, сопровождаясь кровянистыми выделениями, это тревожный симптом. Такие приступы могут закончиться кровотечением и спровоцировать выкидыш.
Опасны выделения, имеющие желтоватый или зеленоватый оттенок, неприятный запах, творожистую консистенцию – они свидетельствуют об инфекционно-воспалительных процессах в мочеполовой системе. При появлении подобной симптоматики необходимо как можно скорее обратиться к врачу, чтобы предотвратить развитие осложнений.
Патологические боли
 Увеличивающаяся матка начинает занимать всё больше места в брюшной полости, тесня другие органы. В первую очередь от этого давления страдает пищеварительный тракт. Возникает нарушение перистальтики – движения кишечника становятся вялыми, появляются запоры. Каловые массы скапливаются в сигмовидной кишке, твердеют и становятся причиной спазмов и колющих болей в животе.
Увеличивающаяся матка начинает занимать всё больше места в брюшной полости, тесня другие органы. В первую очередь от этого давления страдает пищеварительный тракт. Возникает нарушение перистальтики – движения кишечника становятся вялыми, появляются запоры. Каловые массы скапливаются в сигмовидной кишке, твердеют и становятся причиной спазмов и колющих болей в животе.
Вялость кишечника может спровоцировать развитие колита – воспаления слизистой оболочки толстого кишечника, который также вызывает боль внизу живота. Кроме запоров, его причиной становятся:
- кишечные инфекции – дизентерия, ротавирусы;
- аллергические реакции;
- нерациональное питание – избыток в рационе жареных, острых, соленых блюд.
Еще одна патологическая причина болей внизу живота у беременных – геморрой, знакомый каждой рожавшей женщине. Его развитию способствует сдавливание кишечника растущей маткой, вследствие чего возникает чрезмерное расширение кровеносных сосудов в брюшной полости (варикоз). К этому добавляются малоподвижный образ жизни будущих мам, длительное сидение, нехватка в рационе продуктов, богатых клетчаткой.
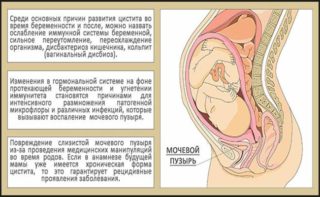
Цистит – также распространенное явление среди беременных. С одной стороны, увеличившаяся матка давит на мочевой пузырь, провоцируя частые посещения туалета, с другой – препятствует его полному опорожнению. Застойные явления становятся причиной развития воспалительного процесса, и один из симптомов воспаления – саднящая боль внизу живота. Живот при цистите может болеть не только при мочеиспускании, но и перед ним, либо после него.
Самое опасное заболевание, вызывающее боли в животе – острый аппендицит — воспаление червеобразного отростка слепой кишки. Его риск при беременности возрастает из-за сдавливания кишечника и нарушения кровообращения в нем. Помимо болевого синдрома, приступ аппендицита может сопровождаться тошнотой, рвотой, головной болью, повышением температуры тела.
Диагностические процедуры
Постановка точного диагноза при болях в животе у беременной начинается с опроса и осмотра женщины гинекологом. При подозрении на патологический характер болевой симптоматики, не связанный с гинекологическими проблемами, он может направить ее к другим специалистам – гастроэнтерологу, проктологу, урологу, хирургу. Берут на анализ кровь, мочу, кал, делают мазок из прямой кишки. Это помогает дифференцировать различные виды патологий, обнаружить наличие воспалительного процесса, разобраться в его возможных причинах.
Большое значение имеют данные ультразвукового исследования, демонстрирующие врачу положение плода и плаценты – эти факторы также могут оказывать влияние на появление болевого синдрома. Аппендицит также диагностируется с помощью УЗИ. После обработки полученных данных специалисты определяются с тактикой и стратегией лечения.
Терапевтический процесс
 Лечебная тактика полностью зависит от характера заболевания, однако при принятии решении о способах терапии учитывается их возможное влияние на будущего ребенка. Острый аппендицит лечится только оперативным вмешательством, и угроза от операции, проводимой под общим либо эпидуральным наркозом, несравнима с реальной угрозой летального исхода в случае непринятия мер.
Лечебная тактика полностью зависит от характера заболевания, однако при принятии решении о способах терапии учитывается их возможное влияние на будущего ребенка. Острый аппендицит лечится только оперативным вмешательством, и угроза от операции, проводимой под общим либо эпидуральным наркозом, несравнима с реальной угрозой летального исхода в случае непринятия мер.
При лечении геморроя чаще всего рекомендуются ректальные суппозитории, способствующие уменьшению воспаления, и слабительные средства для нормализации работы кишечника. Колит у беременных лечится средствами, создающими обволакивающий эффект, улучшающими адсорбцию и нормализующими кишечную микрофлору. К ним относятся активированный уголь, Смекта, Энтеросгель, Линекс, Лацидофил.
При цистите иногда приходится прибегать к антибиотикам, но это крайняя мера. В сложных случаях они вводятся непосредственно в мочевой пузырь при помощи катетера – таким образом минимизируется отрицательное воздействие препаратов на ребенка. Процедура осуществляется квалифицированным персоналом медицинского учреждения.
Каковы бы ни были причины болей в животе при беременности, самолечение полностью исключается. Обращение к врачу и точное соблюдение всех его рекомендаций – главное условие выздоровления матери и благополучного появления на свет здорового младенца.
