Брюшная полость состоит из множества крупных артерий и сосудов, а также содержит одну важнейшую вену, сдавливание которой приводит к нарушениям кровообращения. Анатомия этой области сложна, а обследование с помощью УЗИ и других методов требуется очень часто. Понимание расположения сосудов необходимо всем врачам. Пациентам даже поверхностное знание о строении кровеносной системы помогает лучше понять особенности нарушений.
Расположение артерий и вен
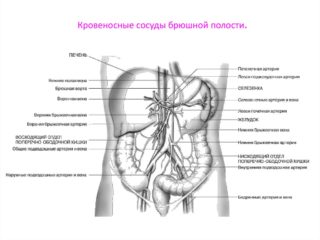 В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
В анатомии сосудов брюшной полости человека можно выделить несколько крупных артерий, обеспечивающих питание всех внутренних органов:
- Аорта. Крупное пульсирующее образование, которое находится чуть левее кпереди от позвоночника. Диаметр у взрослых составляет от 2,25 до 2,48 см, а на уровне почечных артерий – от 1,8 до 2,1 см. Длина аорты составляет 13-14 см, но может быть чуть меньше или больше. Имеет несколько париетальных и висцеральных ветвей. Отходят от передних и боковых стенок.
- Чревный ствол. Отходит от передней части аорты и редко превышает длину в 2,5 см. Делится на 3 ветви, которые отходят от нижнего края XII грудного позвонка.
- Левая желудочковая артерия. Берет начало от селезеночного сосуда или чревного ствола, направляется влево.
- Общепеченочный сосуд. Отходит от чревного элемента в горизонтальном положении и направляется влево, пересекая нижнюю полую вену. Доходит до ворот печени и делится на 2 ветви, идущие в разные стороны. В редких случаях обнаруживается отхождение печеночного элемента от брыжеечной артерии.
- Селезеночная артерия. Идет от основания чревного ствола в горизонтальном положении, отходит кзади и соединяется с воротами селезенки.
- Почечные артерии. Идут под прямым углом от боковых граней аорты – в области верхней части брыжеечного сосуда.
- Верхняя брыжеечная артерия. Формируется на передней поверхности аорты и уходит от чревного ствола.
- Нижняя брыжеечная артерия. Идет от левой части аорты чуть ниже III поясничного позвонка.
Все эти артерии легко поддаются сканированию с помощью УЗИ, однако в брюшной полости расположены и другие кровеносные сосуды – более мелкие, отвечающие за питание надпочечников, яичников и других органов.
Самая крупная вена брюшной полости – нижняя полая. Она начинается в области IV-V поясничных позвонков, а формируют ее подвздошные вены. Далее нижний полый сосуд направляется вверх спереди позвоночника, чуть правее его положения. Диаметр нижней полой вены достигает 2,8 мм и постоянно меняется в зависимости от фазы дыхания (сокращается в среднем до 9 мм). В полую вену впадают пристеночные (поясничная, нижняя диафрагмальная), а также висцеральные вены (яичковая, печеночная, надпочечная, почечная, непарная и полунепарная и их производные).
Полая вена, чревная артерия, аорта – самые крупные кровеносные сосуды брюшной полости, отвечающие за питание всех внутренних органов: кишечника, желудка, печени, репродуктивной системы, почек и большинства мелких элементов.
Причины появления выпуклых вен на животе
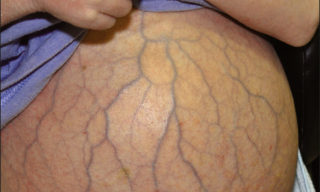
Образование вен на животе – повод для срочной диагностики. Это состояние может быть вызвано опасными патологиями, однако в некоторых случаях считается лишь проявлением физиологических процессов. Диагностикой выпуклых вен на животе занимаются флебологи, направляя пациентов к другим специалистам по мере необходимости.
Чаще всего увеличение вен в области живота – признак варикозного поражения, которое развивается у взрослых пациентов, но может наблюдаться и у детей. Изначально на теле формируются небольшие звездочки и узелки, затем становится видна большая венозная сеть. Обычно варикоз развивается на нижних конечностях, но во время обследования врач обнаруживает узелки и в брюшной полости либо на спине, руках.
Варикозу не подвержены крупные сосуды типа аорты и нижней полой вены. Чаще всего от патологии страдают кожные сосуды. Отек и дискомфорт формируются уже тогда, когда патологией повреждено большое количество сосудов. При тяжелом течении болезни врачи назначают хирургическое вмешательство.
С увеличением вен на животе иногда сталкиваются беременные женщины – это состояние связано с гормональными изменениями и повышением объема обращающейся крови. Все это вызывает увеличение нагрузки и приводит к проявлению вен на животе. У мужчин варикозное расширение наблюдается редко – обычно при злоупотреблении алкоголем и никотином, так как кровь становится гуще, а сосуды и мышцы ослабевают.
Возможные причины выпуклых вен на животе
У мужчин и женщин вены на животе становятся видными и выпуклыми в результате некоторых процессов и заболеваний:
- Во время беременности риск выше, если женщина страдала варикозом ранее. При вынашивании ребенка увеличиваются также вены малого таза и матки.
- Постоянное поднятие тяжестей и прием гормональных медикаментов. Также венозный застой наблюдается при малоподвижном образе жизни. У мужчин при недостаточной активности формируется варикоцеле, снижается либидо и утрачивается половая функция из-за неправильного кровообращения.
- Резкое похудение. Вены становятся видны из-за активного изменения подкожной клетчатки. Отличить норму от патологии можно по отсутствию узловатой формы вен.
- Посещение тренажерных залов. Чаще всего сетка вен на животе появляется у бодибилдеров и тяжелых атлетов. Во время тренировок рисунок вен увеличивается.
- Наследственная склонность. Может быть вызвана врожденной слабостью сосудов или сердечными заболеваниями.
- Портальная гипертензия. Заболевание опасно для жизни пациента и считается комплексным синдромом, вызванным другими нарушениями (патологии сердца и печени).
Привести к формированию венозного рисунка может резкий набор веса и вредные привычки.
Причины портальной гипертензии
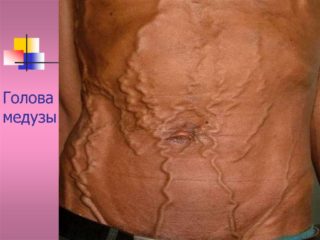
«Голова медузы», как называют этот комплекс симптомов, развивается в результате формирования барьера в венах. Вызывать это состояние могут разные болезни, представляющие настоящую угрозу для здоровья:
- последние стадии цирроза печени;
- пупочный сепсис у новорожденных;
- врожденные аномалии;
- гнойные процессы в брюшной полости;
- перикардит – воспаление сердечной сумки;
- эндофлебит – тромбоз печеночных вен;
- кисты, опухоли и полипы;
- патологии трехстворчатого клапана;
- осложнения после хирургических вмешательств и воспалительные процессы в брюшной полости;
- гепатиты, гепатоз, дистрофия печени и нарушение белкового обмена;
- острое заражение гельминтами;
- чрезмерная выработка ферментов печени;
- метастазы в печени;
- первичное поражение сердца.
Диагностировать эти нарушения несложно с помощью УЗИ, рентгена, МРТ, общих и лабораторных клинических анализов.
Курс лечения во многом зависит от причины формирования портальной гипертензии. Нередко требуется инструментальное вмешательство с целью выведения лишней жидкости при асците, а также пожизненное соблюдение строгой диеты, прием мочегонных средств и других медикаментов.