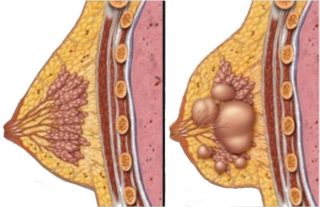
Большое количество пациенток маммолога сталкивается с диагнозом «гиперплазия железистой ткани молочной железы», иначе мастопатия или фиброаденоматоз. Под ними подразумевают доброкачественные изменения в груди. Гиперплазия требует постоянного врачебного наблюдения. Причем состояние может также развиваться у ребенка (мальчика, девочки) или у мужчины. Патология имеет код по МКБ-10 N60: доброкачественная дисплазия молочной железы.
Разновидности доброкачественных изменений
Выделяют несколько видов гиперплазии железистой ткани груди. Все они выражаются такими симптомами:
- ощущение чрезмерной налитости молочной железы перед месячными справа или слева (так называемая мастодиния);
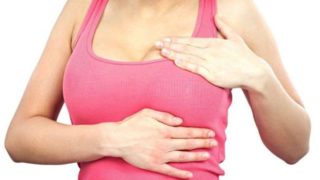
- прощупывание узелков, шариков или уплотнений при самообследовании груди;
- наличие выделений из соска;
- изменение кожи в области предполагаемых образований;
- нарушение менструального цикла;
- изменение формы молочной железы.
Прощупывающиеся образования могут быть подвижными или статичными, плотными, твердыми, мягкими.
 Существуют такие виды гиперплазии:
Существуют такие виды гиперплазии:
- Дисгормональная. При сбое гормонального фона страдают в первую очередь органы репродуктивной системы женщины. А именно — яичники. Как результат нарушается выработка эстрогена, который напрямую определяет уровень здоровья молочной железы.
- Эпителиальная. Чаще такой вид патологии встречается у беременных. Гиперплазия эпителия молочной железы — это доброкачественное разрастание (пролиферация) его клеток.
- Железистая. Характеризуется наличием образований именно в железистых тканях груди.
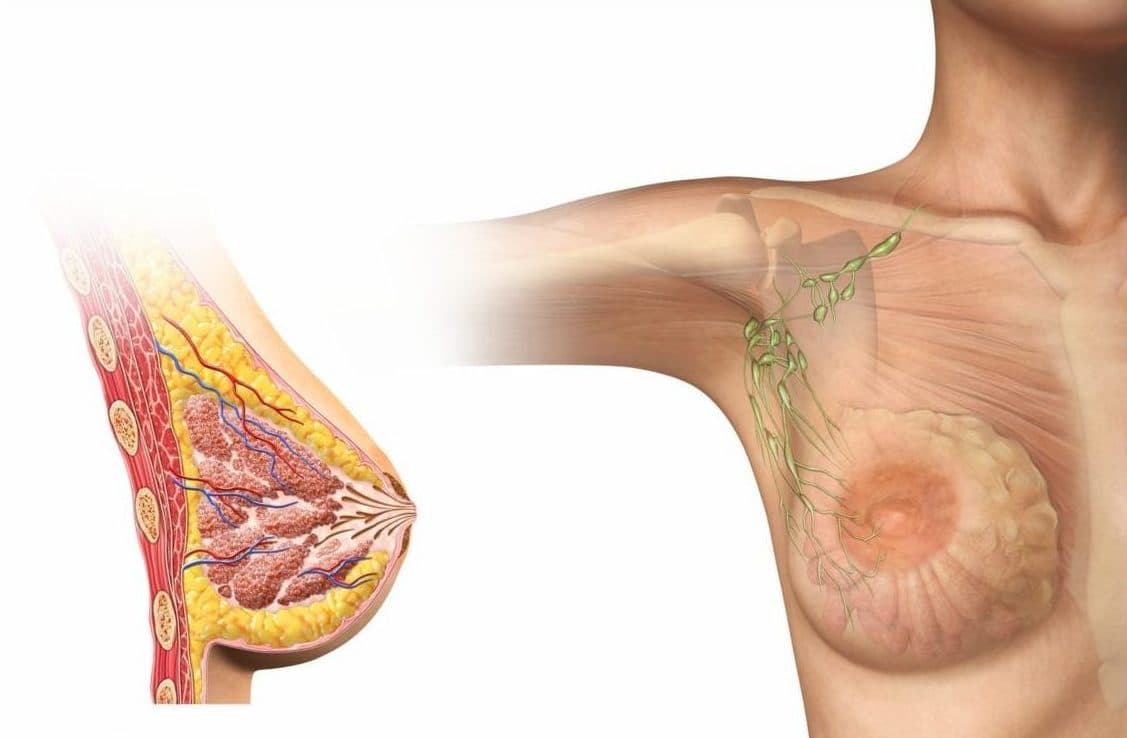
- Диффузная. Это самый коварный вид гиперплазии, склонный к перерождению в рак (карциному) с переходом на соседние лимфоидные аксиллярные (подмышечные) ткани. При диффузных изменениях в структуре МЖ выявляют мелкие опухолеподобные образования. Они отличаются болезненностью перед месячными. Дополнительно различают четыре вида диффузной гиперплазии — фиброзно-кистозную, фиброзно-аденозную, аденозную и инволютивную. Именно фиброзно-кистозные изменения в 46% случаев склонны к злокачественному перерождению. При этом чаще страдают и лимфоузлы.
- Узловая. Характеризуется наличием образований с четкими границами, краями. При этом узелки могут быть одиночными или множественными. В одной молочной железе или в обеих. К узловой мастопатии относятся фиброаденома, аденома, липома, киста и внутрипротоковая папиллома. Все они считаются доброкачественными. Кроме листовой фиброаденомы, поскольку она склонна перерождаться в саркому.
- Очаговая. Эта разновидность гиперплазии говорит о наличии доброкачественных опухолей, имеющих свои выводные протоки.
- Стромальная. Самая редкая форма патологии. Почти никогда не диагностируется у молодых девушек. Чаще возникает у женщин в период менопаузы. Образования имеют мышечно-фиброзную структуру.
- Жировая. Представляет собой плотное округлое образование. Формируется из жировой ткани. Легко поддается лечению. В некоторых случаях может перерождаться в липосаркому (РМЖ).
- Атипичная. Эта форма гиперплазии считается предраковой. Возникает на фоне нелеченных узелковых или диффузных образований. В группе риска для атипических изменений женщины после 40 лет.
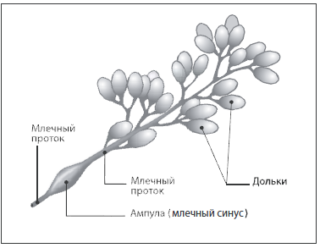
- Дольковая. Здесь происходит разрастание тканей долей груди или протоков. В протоках прогрессирует рост кубического эпителия, выстилающего их. Дольки и протоки требуют врачебного внимания.
- Протоковая. Папилломы локализуются внутри протоков молочной железы. Именно поэтому пациентка может наблюдать появление нехарактерных выделений из соска. Их цвет варьируется от зеленовато-молочного до коричнево-красного.
Любая форма атипичной, очаговой, железистой гиперплазии молочной железы, а также все иные виды изменений груди требует обязательной консультации специалиста и подбора грамотного лечения.
Причины гиперплазии МЖ

К образованию любых форм гиперплазии железистой ткани груди приводят такие факторы:
- частые стрессы — они склонны нарушать гормональный фон, что не лучшим образом сказывается на здоровье женщины;
- воспалительные процессы органов половой системы;
- любые эндокринные нарушения и проблемы со щитовидной железой — на их фоне развивается дисгормональная гиперплазия молочных желез у женщин;
- частые аборты или многократные беременности, закончившиеся выкидышем;
- неудачные попытки грудного вскармливания;
- менопауза;
- наследственность;
- травмы груди в глубоких слоях.

Дополнительными провоцирующими факторами являются:
- хирургические вмешательства на органах малого таза;
- бесконтрольный и длительный прием оральных контрацептивов;
- ожирение или слишком быстрая прибавка в весе;
- хронические заболевания поджелудочной железы;
- иммунодефицитные состояния;
- гипертония;
- беспорядочные половые контакты.
Всех пациенток с диагнозом «гиперплазия МЖ» делят на возрастные группы — девушки до 20 лет, женщины в возрасте 20-40 лет и пациентки в пред- или постменопаузе.
Диагностика патологии
Главные диагностические мероприятия по выявлению доброкачественных образований молочной железы:
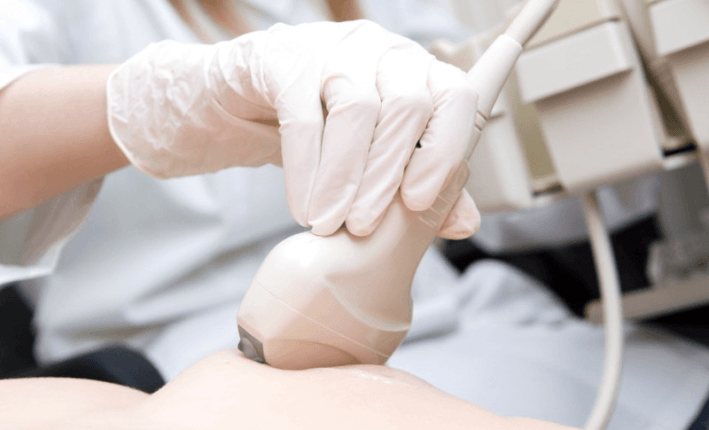
- УЗИ груди. Проводится пациентками в возрасте до 35 лет. Поскольку слишком плотная ткань молочной железы ещё не позволяет сделать полноценный рентгеновский снимок. По эхопризнакам врач определяет вид, размер и тип узла или образования. Гипоэхогенные зоны являются доброкачественными и не представляют угрозы для пациентки.
- Маммография. Применяют по отношению к женщинам старше 45 лет. На маммограмме делают снимок молочных желез в двух проекциях — косой и прямой. В этом и заключается разница между УЗИ и рентгенографией. При расшифровке результатов используют систему BI-RADS. Структуру железистой ткани определяют в результатах как аббревиатуру ACR.
- Пункция образования или биопсия для определения типа опухоли (если таковая обнаружена). Биоматериал отправляют на гистологию.
Если это необходимо, врач дополнительно направляет пациентку на гормональный анализ крови для определения уровня эстрогена и пролактина в организме. Чаще именно они провоцируют нежелательные изменения в тканях молочных желез.
Лечение гиперплазии груди
Тип терапии подбирается в зависимости от выявленного вида гиперплазии. Любые изменения, обнаруженные на ранних стадиях, чаще лечится консервативно. Пациентке назначаются гормональные, противовоспалительные, седативные, витаминные препараты.
Женщине рекомендовано избегать стрессов, умеренно заниматься спортом, не переохлаждать грудь. Важно также преобладание в рационе растительной пищи и блюд, приготовленных на пару. От генномодифицированных продуктов лучше отказаться.
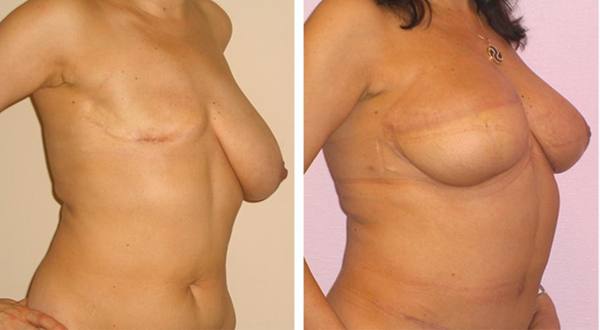
В некоторых случаях пациентке показано оперативное вмешательство. В частности при фиброаденоме, прогрессирующем аденозе или внутрипротоковых папилломах. Образование убирают под местной анестезией. Сразу после операции женщина может идти домой. Но в течение недели рекомендовано воздержаться от усиленных физических нагрузок на руку со стороны прооперированной молочной железы.
После курса лечения важен постоянный контроль состояния груди.
Любые народные средства никоим образом не помогают рассосать или как-то убрать образование в гиперплазированной молочной железе. Используемые компрессы и примочки лишь немного снимают болезненность и оказывают психологическое воздействие на сознание пациентки. Перед применением народных методик лечения желательно проконсультироваться с врачом. Иначе есть риск согреть образование, что не всегда полезно при гиперплазии.
При удалении образований остаточный их микрофокус может обнаруживаться в соседних тканях. После операции пациентка должна находиться под наблюдением врача.
Профилактические меры
Чтобы грудь оставалась здоровой, женщина должна принимать такие профилактические меры:
- Регулярно посещать своего гинеколога. Даже если нет никаких явных жалоб. При необходимости сдавать анализы на цитограмму. Очаги воспаления вовремя пролечивать. Это же касается подростков.
- Следить за менструальным циклом. При постоянных сбоях следует обратиться к своему лечащему врачу.
- Избегать стрессовых ситуаций. Стараться позитивно относиться к жизни и окружающим людям.
- Правильно и полноценно питаться. Отдавать предпочтение натуральным продуктам, главное отличие которых – польза для организма. Понимать, чем могут грозить вредные блюда здоровью.
- Заниматься спортом. Регулярные физические нагрузки улучшают состояние позвоночника. От него, как известно, зависит здоровье всего организма.
- Вести полноценную сексуальную жизнь с постоянным партнёром. Либо использовать барьерные контрацептивы для предотвращения болезней, передающихся половым путем.
- Контролировать течение хронических заболеваний. Ориентироваться в их признаках и вовремя стабилизировать свое состояние.
- Отказаться от алкоголя и курения.
- Пересмотреть свое отношение к беременности и родам после 40 лет. Врачи не рекомендуют давать такую нагрузку немолодому организму. Однако каждая женщина должна сама определять для себя степень риска и желания стать мамой в это время.
Внимательное отношение к своему здоровью дарит долгие годы жизни, полные ярких красок. При халатном отношении к себе возможны крайне неприятные последствия.