Воронкообразная грудь – это в большинстве случаев врожденное нарушение формирования костной и хрящевой ткани. Является генетической аномалией, передается по наследству. Оказывает влияние на работу внутренних органов. Успех устранения дефекта зависит от своевременной диагностики и выполнения всех предписаний врача.
Симптомы впалой грудной клетки

Заболевание проявляется западанием грудины и передних отделов ребер. У грудничков деформация может выражаться небольшой впадиной. Единственный признак – «парадокс вдоха», когда происходит западение грудины и ребер во время плача или крика младенца. Порой родители не обращают на это внимание.
На втором месяце жизни вдавленная грудная клетка у ребенка приводит к выступанию ребер. При движении они давят на мышцы, и живот кажется большим. У некоторых малышей отмечается затрудненное дыхание. Ребенок дышит со свистом.
Если на протяжении полугода воронкообразная деформация грудной клетки у детей прогрессирует, нарушается работа внутренних органов, особенно сердца и легких. Такие дети часто болеют респираторными заболеваниями, с переходом в хроническую пневмонию.
До трехлетнего возраста симптомы у ребенка слабо выражены. Дети от 7 до 12 лет испытывают затрудненное дыхание при физических нагрузках, переутомление и незначительные боли в грудине. В 20% случаев встречается боковое искривление позвоночника.
Окончательно формируется впалая грудная клетка у подростка. Такие дети физически слабо развиты. Зачастую у них нарушена осанка, усилен грудной кифоз. Характерная фигура – низкие плечи, выпуклый живот, воронкообразная ямка в области грудной клетки. Возникают проблемы с пищеварением и аппетитом. Они имеют дефицит веса и выглядят моложе своих сверстников. Формируются психологические комплексы.
Килевидная деформация в детском возрасте наблюдается реже. Грудина выступает вперед, приобретает форму бочонка, ребра располагаются горизонтально, межреберные промежутки расширены.
Причины деформации
Основные причины впалой грудной клетки у ребенка – неравномерная закладка и развитие костно-хрящевой ткани. Врожденная деформация бывает следствием неудачного расположения ребенка в матке, главным образом при многоплодной беременности или маловодии.
Воронкообразная деформация грудной клетки (ВДГК) у крупного плода может появиться во время беременности или после рождения как родовая травма. Пояснение такого повреждения – последствия затяжных тяжелых родов.
Воронковидный дефект бывает приобретенным. Впадать грудная клетка может по следующим причинам:
- рахит;
- травма;
- остеомиелит;
- остеопороз;
- туберкулез;
- опухолевые процессы.
Вогнутая грудина может быть результатом перенесенного в младенческом возрасте рахита. Недостаток витамина D влияет на форму реберных хрящей. В результате грудь приобретает воронкообразную форму. Также нарушения бывают из-за быстрого роста и нарушения структуры костей.
Методы диагностики
Заболевание встречается у мальчиков в три раза чаще, чем у девочек. Врожденная воронкообразная грудь или грудь сапожника имеет код по МКБ-10 Q67.7. Патологию условно разделяют на три степени.
- Легкая форма характеризуется небольшой воронкой не более 2 см, сердце не смещается.
- Впадина углубляется до 4, сердце смещается в сторону на 2–3 см.
- Опасная степень деформации отличается глубиной более 4 см и нарушением функций органов.
Для полноценного обследования и лечебной коррекции понадобится консультация ортопеда-травматолога, пульмонолога и кардиолога.
Обычно изменения заметны уже при осмотре. Чтобы определить степень нарушений, размер впадины и выявить прогрессирующие заболевания сердца, сосудов, дыхательной системы, проводят полный комплекс диагностических мероприятий.
- Сбор жалоб и анамнеза пациента.
- Осмотр больного.
- Клинический анализ крови и мочи.
- Биохимические исследования крови.
- Спирометрия.
- Рентгенография в двух проекциях.
- Электрокардиография.
Для определения характера и степени нарушений применяют торакометрию с учетом индексов и других показателей параметров грудной клетки. В сложных случаях пациенту поводят УЗ исследования сердца и сосудов, компьютерную или магнитно-резонансную томографию.
Лечение воронкообразной ГК

Чем меньше ребенок, тем менее заметна деформация. У новорожденных грудная клетка в основном состоит из хрящиков. Доктор Комаровский, говоря о лечении воронкообразной грудной клетки у ребенка, призывает родителей не паниковать. У большей части детей этот симптом пропадает в первый месяц жизни. Если этого не происходит, нужно исправлять патологию, пока скелет еще не сформирован.
Зарядка направлена на укрепление мышц и правильное формирование скелета. Для самых маленьких рекомендованы следующие упражнения.
- Движение ручками вверх, вниз, сгибание и разгибание в плечевых и локтевых суставах.
- Ребенка выкладывают на живот, стимулируя ползание.
- Выполняют перевороты со спины на живот, поочередно через правый и левый бок.
При впалой грудной клетке полезны занятия на гимнастическом мяче. Малыша кладут на мяч с поддержкой и качают на животе и спинке. После 8 месяцев можно выполнять наклоны за игрушкой, а также динамические упражнения. Делать массаж и гимнастику мама может дома самостоятельно. Предварительно нужно посоветоваться со специалистом и ознакомиться с приемами и техникой выполнения процедур.
У старших детей деформацию первой стадии можно лечить консервативным способом. ЛФК и регулярный массаж способствует расслаблению мышц, улучшает кровообращение на проблемном участке.
Пациента обучают гимнастике с форсированным выдохом, что способствует увеличению экскурсии грудной клетки и емкости легких. Подобное действие оказывают занятия плаванием с задержкой вдоха.
Простые упражнения, направленные на укрепление мышечного корсета, ребенок сможет выполнить сам.
- Сидя, упираясь руками в пол, развести ноги в стороны. Поднимать таз, прогибая при этом корпус.
- Лежа на спине подтянуть ногу и прижать колено к туловищу, затем выпрямить ее вверх и вернуться в исходное положение.
- Выполнять движения, имитируя езду на велосипеде.
- Лежа на животе заносить руки через стороны вперед, одновременно сводить и разводить ноги.
- Исходное положение то же, приподнимать вверх руки с гимнастической палкой, заводя их за спину.
Комплекс необходимо сочетать с принципами правильного дыхания. Выдох следует делать при выполнении усилия, когда мышцы максимально напряжены. Вдох во время расслабления, возвращаясь в исходное положение. Комплекс делают в медленном темпе, повторяя движения до 8–10 раз.
Для наращивания мышц тренировки делают с гантелями или другими тяжелыми предметами. Можно применить обычные пластиковые бутылки с водой. Начинать лучше с объема в пол-литра, постепенно увеличивая нагрузки. Ребята подростковой возрастной группы могут работать на тренажерах.
Заниматься физкультурой и лечебной гимнастикой можно при незначительной деформации, с разрешения и под контролем специалиста.
Оперативная коррекция
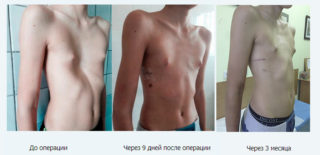
Если у ребенка выявлена тяжелая форма деформации, консервативное лечение не будет эффективным. Чтобы создать условия для полноценной работы внутренних органонов, понадобится операционное вмешательство. Оптимальный период для этого 4–6 лет, чтобы при росте ребенка обеспечить условия для правильного формирования грудной клетки. Иногда операция проводится для устранения косметического дефекта.
Существуют десятки методов оперативного вмешательства. Цель при радикальной хирургии – увеличение объема грудной клетки. Деформированные части кости удаляются, оставшиеся части закрепляют в нужном положении. Для этого используют спицы, пластины, аутотрансплантаты. Такая операция проводится при 3 стадии деформации, и 2 стадии с декомпенсацией и субкомпенсацией.
Паллиативный метод – маскировка дефекта без изменения размеров грудной клетки. Силиконовые протезы вшивают под фасции мышц. Такой метод используют при первой и неосложненной второй степени деформации. Операцию делают людям, у которых закончился рост костной системы. У детей имплантаты устанавливают на 2–3 года, затем их удаляют.
Грудная клетка поддерживает и защищает внутренние жизненно важные органы. Заболевания костно-мышечного аппарата ведет к серьезным проблемам со здоровьем. О любых изменениях грудной клетки следует сообщить педиатру. Своевременно выявленное нарушение быстрее исправляется.