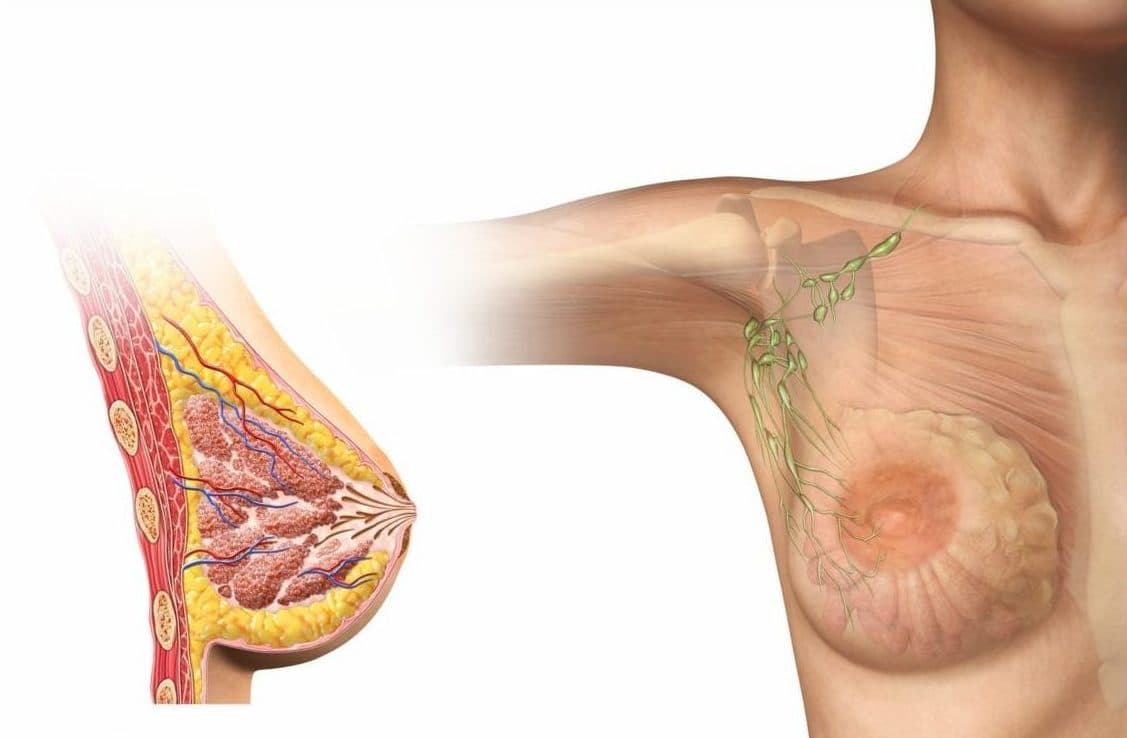
Увеличение молочных желез у грудных детей встречается нередко, причем у девочек в 3 раза чаще, чем у мальчиков. В большинстве случаев оно представляет собой физиологическое состояние, которое получило название гормональный криз. Иногда изменения имеют патологическое воспалительное происхождение – мастит, который требует проведения терапевтических мероприятий. Важно уметь отличать заболевание от нормы и своевременно обращаться за медицинской помощью. Физиологическое состояние имеет код по МКБ 10 – Р83.4.
Причины изменений
Половой криз всегда имеет физиологическое происхождение и развивается в 80% случаев. В основном происходит в первый месяц жизни. Состояние характеризуется тем, что в крови ребенка накапливаются половые гормоны, которые через плаценту попадают из организма матери на поздних сроках беременности и после рождения оказывают воздействие на рецепторы клеток молочной железы. Уже через месяц начинается постепенное снижение уровня гормонов и к году он приходит к физиологической норме.
Мастит – это воспалительный процесс в тканях молочной железы ребенка. Основной причиной развития является инфицирование болезнетворной или условно-болезнетворной микрофлорой: стафилококки, стрептококки, синегнойные, кишечные палочки. Риск инфицирования может увеличиваться на фоне наличия определенных провоцирующих факторов:
- Снижение активности иммунной системы, которое часто бывает связано с незрелостью защитных механизмов.
- Развитие гормонального криза. Вначале происходит физиологическое набухание молочных желез, что может расширять выводные протоки, через которые проникают возбудители инфекции.
- Особенности анатомического строения молочной железы, которые имеют наследственное происхождение и реализуются на генетическом уровне.
- Отсутствие у мамы должных навыков по уходу за молочной железой у новорожденного ребенка, недостаточная гигиена провоцирует скопление микроорганизмов с последующим их проникновением в протоки.
Знание провоцирующих факторов поможет предотвратить развитие мастита, вероятность которого существенно повышается на фоне гормонального криза.
Симптомы нагрубания груди у детей
 Набухание молочных желез у новорожденных мальчиков встречается реже, чем у девочек. Независимо от пола ребенка оно проявляется следующими признаками и особенностями:
Набухание молочных желез у новорожденных мальчиков встречается реже, чем у девочек. Независимо от пола ребенка оно проявляется следующими признаками и особенностями:
- Увеличение молочных желез до 2-3 см, при этом сосок груди твердый, что говорит о нагрубании.
- Изменения регистрируются преимущественно на первой неделе жизни ребенка.
- При нажатии на молочные железы ребенок реагирует спокойно, что свидетельствует об отсутствии болевых ощущений.
- Цвет кожи над увеличенными молочными железами не изменяется, гиперемия не определяется.
- Подкожная клетчатка может не припухать вследствие отсутствия отека.
- Из молочных протоков появляются белые выделения – может вытекать непрозрачная жидкость, которая напоминает молоко или молозиво.
Воспалительная реакция в молочной железе имеет отличительные признаки и особенности в сравнении с физиологическим увеличением:
- Нередко имеет место увеличение одной молочной железы.
- Увеличение молочной железы может превышать 2-3 см.
- Появление локального уплотнения в виде шарика, диаметр которого бывает различным, обычно достигает 1-2 см.
- Кожа над воспаленным местом приобретает красный цвет, что является следствием застоя крови. Покраснеть может не только грудь, но и близлежащие участки кожи.
- Отмечается припухлость подкожной клетчатки из-за повышения проницаемости сосудов микроциркуляторного русла и выхода жидкой части крови в межклеточное вещество.
- При попытке прощупывания молочной железы ребенок начинает беспокоиться, плакать, что указывает на возникновение болевых ощущений.
- Развивается общая интоксикация – повышается температура до +38 °С и выше, ухудшается аппетит и сон, грудничок становится беспокойным, часто плачет.
- Мастит может развиваться у годовалого ребенка и позже, в то время как физиологическое увеличение молочных желез бывает только в возрасте до года.
Симптомы воспаления помогают отличить мастит от физиологического увеличения молочных желез у младенцев. При появлении одного или нескольких признаков, включая симптомы общей интоксикации, следует обратиться за помощью к педиатру или семейному врачу и при необходимости пройти обследование.
Методы диагностики
Чтобы заподозрить развитие воспалительной реакции или определить, что увеличение молочных желез происходит нормально, следует обращать внимание на несколько принципиальных особенностей: гиперемия кожи, опухание тканей, болезненность, выявление одного или нескольких узелков при пальпации, появление изменений в годик и старше. Для достоверной диагностики, направленной на точное определение патологического или физиологического процесса, врач может назначать дополнительное объективное обследование, которое включает следующие методики:
- Ультразвуковое исследование (УЗИ) – популярный метод, который безопасен для здоровья ребенка, позволяет визуализировать ткани молочной железы и выявить воспалительные изменения в них.
- Биопсия – прижизненное взятие участка тканей для изучения под микроскопом, где есть возможность существенно увеличивать изображение, и определять гистологическую структуру. Исследование назначается только по строгим медицинским показаниям, когда есть подозрение на развитие патологического процесса с изменением тканевой структуры образований.
- Компьютерная томография – рентгенологическое исследование с послойным сканированием, которое обладает высокой разрешающей способностью. Детский организм более восприимчив к рентгенологическому облучению, поэтому компьютерную томографию можно делать только по строгим показаниям, когда другие методики объективной диагностики не дали необходимого результата в отношении верификации патологического процесса.
- Бактериологический посев – из протоков молочной железы может выделяться слизь с прожилками гноя, крови. Выделения помещаются в специальные питательные среды. При наличии возбудителей вырастают колонии микроорганизмов, которые идентифицируются по морфологическим, биохимическим, антигенным свойствам. Одновременно проводится определение чувствительности выделенного возбудителя к антибиотикам, что дает возможность подобрать наиболее эффективный препарат.
При необходимости врач назначает исследования для оценки функционального состояния организма младенца: клинический анализ мочи, крови, биохимические пробы. Их нужно проходить только после соответствующей подготовки.
На основании всех результатов дополнительного обследования подбирают оптимальное лечение при наличии патологического процесса.
Уход и лечение при нагрубании молочных желез
Физиологическое нагрубание молочных желез у новорожденных не требует специальных терапевтических мероприятий. Оно обычно проходит самостоятельно до годовалого возраста, после чего молочные железы перестают набухать. Специалисты, в том числе доктор Комаровский, дают рекомендации по уходу, которые направлены на профилактику развития воспалительного процесса в тканях и других патологических состояний:
- Применяют мягкую, комфортную для грудничка одежду из натуральных тканей. Исключается использование синтетики.
- Постельное белье и одежду младенца перед использованием проглаживают, после чего дают остыть до комфортной температуры.
- Перед выполнением процедур по уходу за малышом обязательно тщательно моют руки с мылом, которое смывают чистой проточной водой.
- Если грудь увеличена более, чем на 2 см, рекомендуется накладывание чистой сухой повязки для предотвращения механического раздражения одеждой.
Если выявлены набухшие молочные железы у новорожденных девочек или мальчиков, нельзя впадать в панику и сразу начинать лечить состояние. При физиологическом увеличении, при котором отсутствует припухание и воспаление, исключается применение мази Вишневского, Левомеколя, холодных или горячих примочек, сцеживание содержимого протоков молочных желез, при котором существенно повышается риск инфицирования.
Лечение мастита у маленьких детей проводит врач. Назначается этиотропная терапия, направленная на уничтожение возбудителей инфекционного процесса, для чего применяются антибиотики. Они должны быть безопасными для организма младенца и эффективными в отношении уничтожения бактериального возбудителя. В клинической практике используются защищенные полусинтетические пенициллины, цефалоспорины. Также дополнительно используются локальные антисептики в виде раствора.