Воронкообразная деформация грудной клетки имеет код по МКБ-10 – Q67.6 и представляет собой воронковое западение грудины и передних ребер вовнутрь. Искривление бывает разной формы и глубины, может располагаться посередине и сбоку. Оно способно стать причиной сжатия и сдвига органов. Но не впадайте в панику, с болезнью можно бороться. При правильном лечении возможно выпрямление «груди сапожника» и предотвращение внутренних патологий.
Причины отклонения
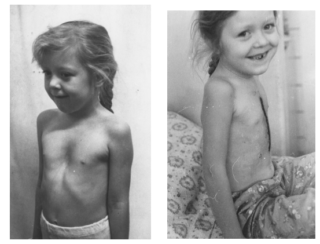
Воронкообразная грудная клетка является врожденным дефектом. Среди всех деформаций этого отдела отмечается в 90% случаев.
Точная причина образования «груди сапожника» до сих пор не определена. Медики придерживаются мнения, что главную роль в этом играет наследственность. Диспластический процесс имеет генетический характер – порок передается из поколения в поколение. У большей части людей с воронковидной деформацией есть близкие с аналогичной патологией.
Из-за системного нарушения коллагеновой структуры могут отмечаться и иные свойственные патологии черты:
- астеническое сложение тела;
- удлиненные конечности и пальцы;
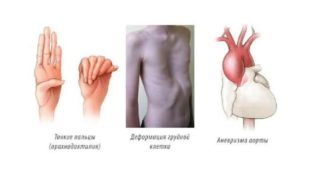
Сопутствующими патологиями являются удлиненные конечности, аневризма аорты - неправильная осанка, деформации позвоночного столба;
- плоскостопие;
- гипермобильность сочленений;
- близорукость;
- ослабленный мускульный корсет;
- проблемы с прикусом, аденоиды.
Появление грудной воронки связано с ростом грудино-реберных хрящей быстрее, чем сами ребра, из-за чего идет вдавливание грудины вовнутрь.
У младенца дисплазия развивается до появления на свет или после рождения. По мере роста выраженность ВДГК приобретает отчетливость, что приводит к искривлению позвоночного столба и дисфункции органов.
Разновидности патологии
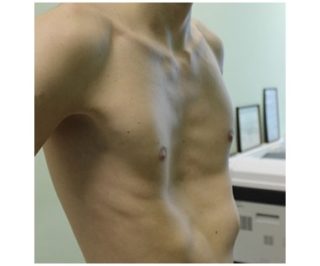
Отклонение бывает компенсированным, субкомпенсированным и декомпенсированным. В первом варианте заболевание не приводит к дисфункциям органов. Это тот случай, где единственное неудобство – некрасивый внешний вид впадины. При субкомпенсации возникают небольшие проблемы с органами дыхания и сердечной мышцей.
Декомпенсированная деформация ярко выражена, отрицательно влияет на работу дыхательной и сердечно-сосудистой систем и представляет опасность для жизни человека.
Есть также классификация в зависимости от глубины вмятины:
- 1 степени – не более 2 см, сердце в нормальном положении;
- 2 степени – до 4 см, сердце сдвинуто на 2–3 см в левую, иногда – в правую сторону;
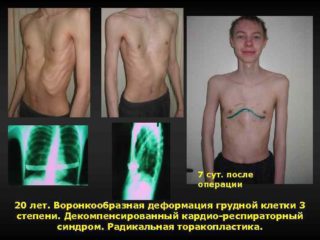
- 3 степени – больше 4 см, сердечная мышца сильно смещена, идет сдавливание других органов.
К отдельной группе относятся больные, у которых вогнутая грудная клетка появилась на фоне синдрома Марфана. У малыша образуется глубокая яма, патология вызывает органические дисфункции.
Впалая грудная клетка у мужчин – вероятная причина того, что молодого человека не возьмут в армию. Но это определяется степенью патологии, как и при прочих грудных деформациях, к примеру, килевидной (код МКБ-10 — Q67.7). Если есть пагубное влияние на внутренние органы, подтвержденное на медкомиссии в военкомате, на срочную службу молодых людей не берут.
Характерная симптоматика
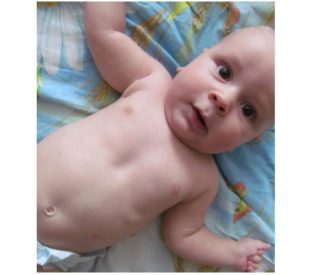
У новорожденных отклонение определяют по небольшой ямке в передней грудной стенке и парадоксальному дыханию. Грудная клетка западает, когда кроха кричит, плачет, глубоко вдыхает. При этом отмечаются трудности с сосанием, понижение аппетита. Груднички с отклонением плохо прибавляют в весе, подвержены частым инфекционным болезням.
К 5–6 годам вдавленная грудная клетка становится более заметной. Края ребер выдаются вперед, над ними появляется поперечная бороздка, ее легко обнаружить при прощупывании. Также кпереди выдвигаются и прямые мускулы брюшины. Зрительно увеличивается живот, позвоночный столб неестественно изгибается.
У дошколят и младших школьников ВДГК – причина плохой осанки и кифоза. Отмечают также:
- частую заболеваемость бронхолегочными недугами, ангиной;
- быструю утомляемость;
- увеличение миндалин;
- проблемы с глотанием;
- болезненные ощущения в деформированной зоне.
У ребенка с тяжелой степенью ВДГК в легких слышен сухой хрип, отмечается ослабление дыхания, сдвиг сердечного мускула влево либо вправо и его увеличение, приступы тахикардии.
У парней и девушек усиливаются неприятные симптомы, свойственные младшим детям, и появляются новые:
- болевой синдром в районе желудка;
- побледнение кожного покрова;
- повышенное потоотделение;
- раздражительность;
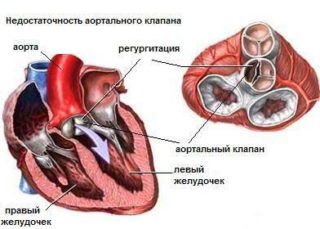
- недостаточность сердечных клапанов;
- скачки давления;
- частые головные боли.
У подростков, предрасположенных к частым ОРВИ, возможным последствием ВДГК является развитие хронического воспаления легких, плохо поддающегося терапии, а также поликистозные образования в легких.
Во взрослом возрасте состояние больного ухудшается. Возникают перебои ритма и болевые ощущения в районе сердца, понижается выносливость. У большинства больных выявляют пролапс митрального клапана, ишемию и дыхательные проблемы.
Диагностические мероприятия
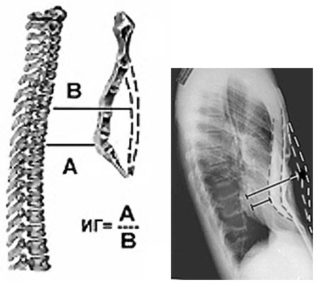
Сама патология заметна визуально, ее не скроешь. Но нужны диагностические исследования, чтобы оценить уровень деформации, выбрать методику консервативного лечения или оперативного вмешательства. К ним относят:
- общие анализы крови, мочи и каловых масс;
- биохимию крови;
- эхокардиографию;
- проверку дыхательных функций;
- рентген грудины с фото в прямой и боковой проекции.
Представляющий полную информацию и доступный способ обследования – мультиспиральная компьютерная томография с 3D реконструкцией грудной клетки. При таком обследовании становится возможным полностью понять взаимоотношения костно-хрящевого каркаса и органов, выявить дополнительные патологии.
Виды лечения
При первой и порой второй степени лечение воронкообразной грудной клетки возможно без операции. Больным с третьей степенью ВДГК нужна оперативная коррекция из-за пагубного влияния отклонения на дыхательную и сердечно-сосудистую систему.
Коррекционная терапия

Лечить впалую грудь консервативными методами можно посредством физических упражнений и вакуумного колокола.
Людям с легкой степенью отклонения лечебный комплекс физкультуры определяют как основную терапию. При прогрессировании недуга рекомендуется операция, а физические тренировки в домашних условиях применяют в качестве вспомогательного средства.
Длительность укрепляющей зарядки 30–40 минут. Начните с ходьбы по залу в течение двух минут. После этого:
- Руки вниз, ноги – на ширине плеч. Вдыхая, левую ногу отводите назад, руки – вверх. На выдохе примите изначальное положение. Голову держите прямо, подбородок слегка приподнят. Упражнение выполняйте медленно, поочередно для каждой ноги. Повторите 6–8 раз.
- Не меняйте начальную позицию. На вдохе плавно опустите корпус и разведите руки в стороны. Выдыхая, вернитесь в исходную позу. Делайте 6–8 подходов.
- Сядьте на пол, ноги выпрямите, разведите в стороны. Руки уберите за спину и упритесь в пол. Вдыхая, приподнимите таз и откиньте голову. Слегка выгните спину. На вдохе неспешно вернитесь в исходную позу. Повторите 4–6 раз.
- Лягте на спину, вытяните руки вдоль туловища. Старайтесь при дыхании не двигать диафрагмой. Делайте 3–4 полных вдоха-выдоха.
- Не меняя позу, поднимите ноги, согнув в коленях, прокрутите воображаемые педали 8–10 раз.
- Лягте на живот, руки – вдоль туловища. На вдохе плавно поднимайте руки и разведите ноги. На выдохе – примите начальную позу. Делайте 8–10 подходов.
Окончание ЛФК – ходьба по залу на протяжении двух минут. Не следует тренироваться с большой силой, лучше постепенно увеличивать нагрузку. Исправления в комплекс вносятся только врачом и тренером. Иного лечения дома не существует, избавиться от проблемы народными средствами невозможно. Помимо ЛФК можно выбрать щадящий вид спорта, например, плавание. Оно показано также для профилактики рецидивов. Но силовые тренировки, бодибилдинг не рекомендованы.
Вакуумный колокол
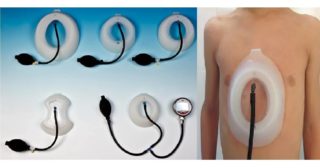
Назначается мальчикам и девочкам с вогнутой грудью. Метод эффективен при достаточной пластичности хрящевой ткани и ребер, из-за этого он не подходит взрослым.
Подъемник представляет собой аппарат, создающий вакуум, и пластиковую чашу, с краями, покрытыми плотной резиной. Мягкий материал предотвращает травмы и позволяет плотно прилегать приспособлению к грудине.
Колокол устанавливают на зону деформации и постепенно откачивают воздух. Вакуум «вытягивает» впалые ребра наружу и уменьшает воронкообразное углубление. Процедуры проводятся от 10 месяцев до года.
При использовании колокола есть риск дефектов косметологического характера в области вакуумного воздействия: дряблости, отечности или уплотнения кожи. Важное пояснение: способ не всегда позволяет исправлять «грудь сапожника». Иногда устройство только уменьшает впадину на 2–4 см.
Хирургическое лечение
 Если отклонение не оказывает влияния на работу внутренних органов, хирургия не нужна. Чтобы зрительно устранить дефект, делают инъекции или ставят силиконовые импланты.
Если отклонение не оказывает влияния на работу внутренних органов, хирургия не нужна. Чтобы зрительно устранить дефект, делают инъекции или ставят силиконовые импланты.
У больных с третьей степенью отклонения есть лишь один вариант лечения – хирургическое вмешательство. Оперативно в больнице патология лечится по методу Насса либо Равича.
Операция по Равичу для исправления воронкообразной грудной клетки выполняется в пять этапов:
- Хирург горизонтально надрезает переднюю стенку грудины и убирает искривленные хрящевые элементы.
- Кость спереди грудины пересекается по верхней части впадины.
- Нижняя часть грудной клетки приподнимается, ей придается правильная форма.
- Врач фиксирует грудину в правильном положении пластиной из металла, устанавливаемой под костью и крепит края конструкции на ребрах.
Металлический каркас убирают через полгода – год. Взамен пластины иногда применяют поддерживающую сетку либо ребро пациента на сосудистой ножке. Хирургический метод определяется в зависимости от стадии ВДГК, возраста пациента и прочих факторов. Стоит процедура от 45000 рублей.
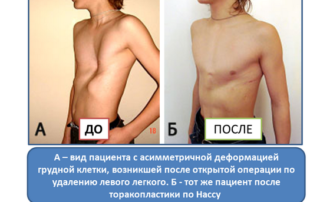 Операцию по методу Насса выполняют под контролем торакоскопа – тонкой оптической трубки, которая передает изображение внутренних органов и грудины на экран. Описание процесса:
Операцию по методу Насса выполняют под контролем торакоскопа – тонкой оптической трубки, которая передает изображение внутренних органов и грудины на экран. Описание процесса:
- Врач намечает места разрезов и расположение пластин, затем проводит несколько небольших, до 2–3 см, надрезов на правой и левой сторонах грудной клетки.
- С помощью интродьюсера от одного края грудины к другому протягивается дренаж.
- По пути, который намечен дренажем, хирург проталкивает под переднюю кость пластину и разворачивает ее, приподнимая ребра.
- Металлокаркас врач фиксирует посредством стабилизаторов, фиксаторов либо подшивает к реберным мускулам.
В ходе операции возможна установка до 3 пластин. Каркас извлекают через 2–4 года либо позже. Стоимость операции – от 35000 рублей.
Если вмешательство необходимо школьнику либо дошкольнику, его советуют выполнять по методу Равича. Он не такой болезненный и позволяет одновременно скорректировать пороки сердца. Операцию по Нассу делают взрослым мужчинам и женщинам, чтобы снизить риск осложнений и рецидивов. Обязательно учитываются возможные противопоказания, например, беременным хирургическое вмешательство не разрешено.
Через шесть месяцев после операции у всех больных отмечается прибавление в весе, а у детей – активный рост благодаря улучшению насыщения тканей кислородом. Кроме этого, нормализуется психоэмоциональный фон. Пациенты легче идут на контакт и лучше социализируются.