Корешковый остеохондроз – это дегенеративно-дистрофическая патология, которая широко распространена у людей, начиная со среднего возраста. Высокая частота развития патологического процесса связана с повышенной функциональной нагрузкой на позвоночник. Заболевание чаще развивается вследствие воздействия нескольких провоцирующих факторов. Имеет код по МКБ-10 М42.
Причины и факторы риска
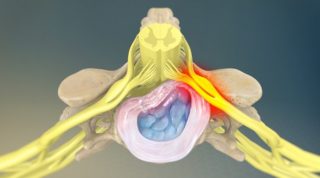
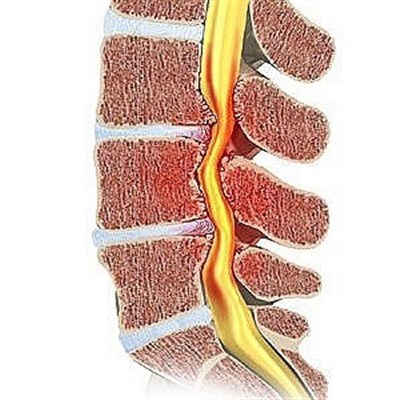
Основная причина остеохондроза с корешковым синдромом заключается в развитии дегенеративно-дистрофического процесса. Он связан с нарушением питания хрящевой ткани компонентов позвоночника, включая межпозвоночные диски, их последующим повреждением и разрушением. Вокруг развивается воспалительная реакция, которая усугубляет течение патологического процесса. В большом количестве случаев одновременно происходит ущемление спинномозговых корешков. При этом нарушается проведение нервных импульсов, из-за чего в области иннервации соответствующих нервов немеет кожа, снижается мышечная сила.
Воспалительный процесс в районе повреждения структур позвоночника приводит к отеку тканей, застою крови и появлению болевых ощущений. Выделяется несколько провоцирующих факторов, которые способствуют развитию патологического процесса:
- Врожденное или приобретенное нарушение осанки: сколиоз, лордоз или кифоз.
- Систематическое снижение двигательной активности человека – сидячий образ жизни способствует повышению статической нагрузки на скелет и развитию дегенеративно-дистрофических изменений в позвоночнике.
- Повышенный вес, ожирение 2 или 3 степени, повышающие статическую нагрузку.
- Деятельность человека, связанная с подъемом тяжестей или с выполнением однотипных движений в позвоночнике.
- Наследственная предрасположенность, которая реализуется на генетическом уровне.
- Перенесенные травмы, затрагивающие структуры позвоночника или пояса верхних и нижних конечностей – изменение анатомического соотношения компонентов приводит к локальному повышению нагрузки в хрящевой ткани, нарушению питания и повреждению.
- Врожденные пороки развития, которые в различной мере затрагивают позвоночник и другие структуры скелета.
- Вредные привычки человека – никотин, алкоголь – ухудшают кровообращение в тканях, за счет чего ускоряются процессы нарушения трофики хрящей с их последующим повреждением.
- Метаболические нарушения в организме, включая сахарный диабет 1 или 2 типа, изменение функционального состояния желез внутренней секреции.
Знание провоцирующих факторов необходимо для выбора эффективных терапевтических мероприятий, а также проведения профилактики остеохондроза в будущем.
Виды и симптомы заболевания
Классификация остеохондроза подразумевает разделение на несколько видов, которое включает несколько критериев. В зависимости от преимущественной локализации патологического процесса выделяется:
- дегенеративно-дистрофическое поражение шейного отдела хребта;
- остеохондроз грудного отдела позвоночника;
- изменения, затрагивающие поясницу.
В зависимости от ущемления спинномозговых корешков бывает течение патологического процесса с корешковым синдромом и без него. Также выделяется легкая, средняя и тяжелая степень течения заболевания.
Клиническая симптоматика зависит от формы и локализации патологического процесса. Если он развивается без ущемления спинномозговых корешков, появляется несколько признаков заболевания, к которым относятся:
- Точечная боль, которая имеет различную интенсивность – дорсалгия. Она локализуется в районе спины.
- Повышенный тонус мышц спины, которые окружают позвоночник, что в большей степени выражено непосредственно возле изменений.
- Ограничение подвижности позвоночника, которое имеет различную степень выраженности и зависит от характера локализации изменений. Нарушение функционального состояния структур опорно-двигательной системы может осложнять течение остеохондроза.
При ущемлении нервных волокон в области выхода из позвоночного канала развивается корешковый синдром. Он характеризуется развитием отраженной боли, онемением кожи и снижением мышечной силы, которые спровоцированы нарушением функционального состояния соответствующих нервных волокон.
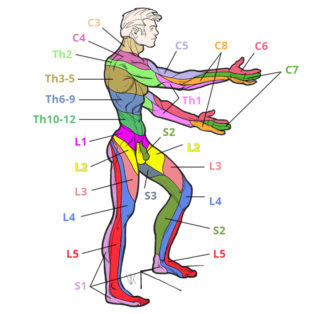
Клинические проявления корешкового синдрома отличаются в зависимости от локализации патологического процесса:
- Поражение с ущемлением спинномозговых корешков в области шейных позвонков – боль отдает в затылок, нередко сильно болит вся голова. Внизу шеи отмечается онемение кожи и подкожной клетчатки. Пациенты жалуются на ослабление мышц шеи. Нередко дискомфорт отдает в область надплечья.
- Дегенеративно-дистрофические изменения в грудном отделе, сопровождающиеся ущемлением нервных волокон – развивается разнообразная клиническая симптоматика. Преимущественно появляется боль по ходу позвоночника, которая отдает в руку, плечо, лопатку на стороне развития изменений. Слева или справа в области пояса верхних конечностей немеет кожа. Снижается сила поперечнополосатой мускулатуры одной руки.
- Поясничный остеохондроз с корешковым синдромом – боли локализуются в пояснице, отдают в нижнюю часть грудной клетки, в ягодицу. Нередко дискомфорт распространяется по задней поверхности ноги. Кожа немеет в области пояса нижних конечностей. Изменения могут распространять дискомфорт по передней и задней поверхности бедра вниз вплоть до стопы, что в большей степени выражено при пояснично-крестцовом остеохондрозе.
Клиническая картина обычно ярко выражена. При подостром или хроническом течении симптомы нарастают постепенно. До появления выраженной боли может пройти год. Остеохондроз поясничного отдела позвоночника с корешковым синдромом нередко может проявляться внезапной болью в виде прострела, которая может выражать ущемление спинномозговых корешков. При сильной боли нужна неотложная помощь.
Методы диагностики и лечения
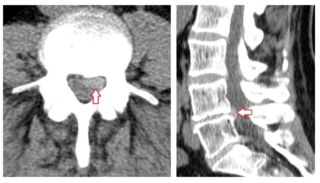
Заподозрить развитие патологического процесса можно на основании данных опроса, а также клинической симптоматики, объективного статуса. Для достоверного определения диагноза, характера и степени изменений назначается рентген соответствующего отдела позвоночника. В сомнительных случаях дополнительно используются методики визуализации, обладающие высокой разрешающей способностью. К ним относятся компьютерная или магнитно-резонансная томография. Для оценки функционального состояния различных органов и систем применяется клинический анализ крови, мочи, биохимические пробы. Дифференциальная диагностика проводится с другими заболеваниями, имеющими сходную симптоматику, в частности с полиневропатией.
Независимо от формы заболевания, в том числе если был диагностирован остеохондроз с корешковым синдромом, симптомы и лечение определяются врачом. Терапевтические мероприятия комплексные. Они включают несколько направлений:
- Медикаментозная терапия – применяются нестероидные противовоспалительные средства, витамины группы В, хондропротекторы, миорелаксанты. Лечиться при помощи препаратов необходимо каждый день в течение определенного периода времени. Применяются медикаменты в различных лекарственных формах: мазь, гель, таблетки, капсулы или уколы. Сколько и как принимать лекарства, можно ли их пить при беременности, определяет лечащий врач индивидуально.
- Физиотерапия – воздействие определенными физическими факторами, которое помогает уменьшить выраженность воспаления и замедлить прогрессирование заболевания. Лечиться можно при помощи магнитотерапии, лазера, озокерита, электрофореза.
- Массаж, который на рефлекторном уровне помогает улучшить питание хрящей.
- Лечебная гимнастика – при помощи упражнений улучшают кровообращение в тканях позвоночника, укрепляют соединительнотканные и хрящевые структуры.
В тяжелых случаях патологию лечат при помощи хирургического вмешательства, которое назначается с целью пластики необратимых изменений, в частности при грыже межпозвоночного диска. Допускается лечение в домашних условиях при условии дисциплинированного выполнения врачебных рекомендаций. Народные средства можно использовать только после консультации с врачом.