Позвоночник представляет собой центральную ось человеческого скелета – к нему прикреплен череп, а также ребра и тазовые кости, к которым, в свою очередь, крепится плечевой пояс и нижние конечности. Этот своеобразный стержень имеет внутри полость – спинномозговой канал, который является вместилищем спинного мозга – глубоко иннервированной ткани, от которой зависит нормальное функционирование всех органов. Здоровье позвоночника имеет очень важное значение, поскольку его заболевания отрицательно сказываются на состоянии скелетно-мышечного аппарата и всего организма в целом.
Строение позвоночника и межпозвоночного диска
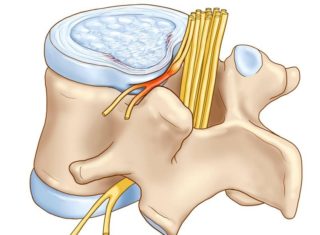
Позвоночный столб является опорой тела человека при сидении, стоянии и ходьбе. Он состоит из твердых костных тел – позвонков, и эластичных хрящевых прослоек между ними – межпозвонковых дисков. Наличие дисков дает человеку возможность изгибать позвоночник, совершая различные движения корпусом и головой – наклоны, повороты, скручивания.
Позвоночник имеет многоуровневое строение. В нем можно выделить пять отделов:
- шейный, включающий семь позвонков, обозначаемых в анатомии как с1 – с7;
- грудной, состоящий из двенадцати позвонковых тел (th1 – th12);
- поясничный, в который входит пять позвонков – l1 – l5;
- крестцовый, куда также включены пять позвонковых тел (s1 – s5);
- копчиковый – включает от трех до пяти позвонков – cо1 – cо5.
Общее число позвонковых тел, соединенных межпозвонковыми дисками, составляет 32-34. Физиологическая форма позвоночного столба имеет 2 изгиба, в боковой проекции напоминая очертаниями латинскую букву S. Его шейный и поясничный отделы имеют вентральный изгиб (выгнуты вперед), а грудной и крестцовый – дорсальный (изгибаются назад). S-образное строение позвоночника способствует сохранению равновесия во время стояния и ходьбы и смягчает толчки при прыжках и других резких движениях.
Хрящевые дисковидные прослойки отделяют позвонки друг от друга, одновременно связывая их в единую конструкцию. Дисков в позвоночнике насчитывается 24 (их нет между затылочной костью и первым позвонком шеи, между первым и вторым позвонками, а также в крестцовом и копчиковом отделах). Они составляют около четверти длины позвоночного столба.
Внутри каждого диска находится пульпозное ядро диаметром от 1 до 2 см (в зависимости от размера диска), представляющее собой гелеобразную массу. У ребенка и молодого человека пульпа почти на 80% состоит из воды, но с возрастом содержание влаги в ней постепенно уменьшается, происходит дегидратация, и она становится более плотной. Ядро окружено фиброзным кольцом, имеющим твердую и волокнистую структуру.
Фиброзные волокна переплетены между собой в разных направлениях, что позволяет диску выдерживать значительные нагрузки, возникающие при сгибании и скручивании позвоночника.
Последняя составляющая – тонкий слой гиалинового хряща, который отграничивает тело межпозвонкового диска от тела позвонка.
Протрузия и ее разновидности
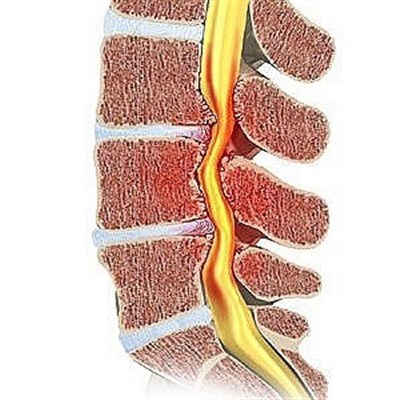
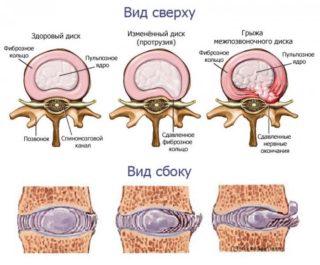
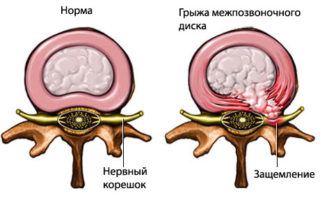
Одним из наиболее распространенных видов патологии позвоночного столба является протрузия межпозвоночных дисков (ПМД). Под этим термином подразумевается выбухание пульпозного дискового ядра в спинномозговой канал без нарушения целостности окружающего его фиброзного кольца.
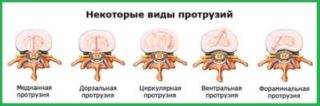
Существует несколько видов протрузии позвоночника:
- Центральный (медианный), при котором выпячивание направлено в сторону центра спинномозгового канала.
- Латеральный (боковой) – означает правостороннее либо левостороннее выбухание ядра. Возможен также двусторонний вид латеральной протрузии, когда выпячивание направлено одновременно в обе стороны.
- Заднелатеральный – пульпозное ядро выбухает в направлении назад и вбок относительно проекции позвоночника. Этот вид протрузии является наиболее распространенным.
- Дорзальная диффузная протрузия предполагает выбухание пульпы по направлению к заднему краю спинномозгового канала.
- Фораминальный (корешковый) тип характеризуется выпячиванием пульпозного ядра к наружному или внутреннему краю канала спинного мозга в сторону корешка спинномозгового нерва. Обычно возникает в пояснично-крестцовом отделе позвоночника. Механическое воздействие пульпы на спинномозговой корешок ведет к развитию так называемого радикулярного конфликта.
- Циркулярный вид означает выдавливание пульпозного ядра по всей окружности межпозвонкового диска. Оно может быть как равномерным, так и асимметричным.
Протрузия межпозвоночных дисков является самостоятельной патологией позвоночника, которая имеет индивидуальный код по МКБ-10 – Международной классификации болезней десятого пересмотра. Перечень всех известных современной медицине заболеваний человека утвержден Всемирной организацией здравоохранения с целью унификации записей, ведущихся врачами при постановке диагноза и наблюдении за пациентами. Здесь все болезни, известные медицине на сегодняшний день, имеют собственное буквенно-цифровое обозначение. Код ПМД обозначен как М51.
Причины и последствия ПМД
Чаще всего протрузия становится следствием прогрессирующего остеохондроза позвоночника. Согласно медицинской статистике, данным недугом деструктивно-дегенеративного характера, вызванным нарушением кровоснабжения и питания межпозвонковых дисков, страдает около половины населения развитых стран в возрасте от 30 лет и старше. Также причиной ПМД могут стать:
- Спондилез – деформация позвонковых тел в плоскости их соприкосновения с хрящевыми прослойками, изолирующими позвонки один от другого. Тела позвонков деформируются за счет образования на них костных наростов – остеофитов.
- Спондилоартроз – артропатия мелких суставов, соединяющих позвонки друг с другом – фасеточных, дугоотростчатых и т.д.
- Сколиоз – искривление позвоночного столба вследствие слабости мышечного корсета спины, нарушения осанки и длительно сохраняемых статичных поз при сидении и стоянии.
- Травмы позвоночника – ушибы, вывихи и компрессионные переломы позвонковых тел, ведущие к сдавливанию и деформированию хрящевых прослоек.
- Повышенные нагрузки на позвоночник вследствие тяжелого физического труда, неправильно организованных тренировок при занятиях профессиональным спортом или в тренажерном зале, а также избыточной массы тела (чаще всего при этом страдают поясница и крестец).
Если не принять своевременные терапевтические меры, протрузия межпозвонковых дисков способна приводить к серьезным осложнениям. Одним из наиболее опасных последствий, которыми грозит ПМД, является возникновение грыжи позвоночного диска, при которой фиброзное кольцо разрывается и пульпозное ядро выходит в спинномозговой канал. При этом может возникнуть невральная компрессия – сдавление спинного мозга, способное привести к частичному параличу.
Еще одно возможное следствие патологии позвонков и межпозвоночных дисков – грыжа Шморля. Чаще всего она развивается у пожилых людей из-за остеопороза – повышенной хрупкости костной ткани. В этом случае хрящевая прослойка продавливается внутрь позвонкового тела – происходит его микроперелом.
Симптоматика и диагностика
Основным симптомом дисковой протрузии становится боль в позвоночнике и конечностях. Где именно болит, зависит от того, в каком из отделов позвоночного столба происходит патологический процесс.
- Если человека беспокоят болевые ощущения в сегментах с4-с5, с5-с6, с6-с7, они являются признаком шейных протрузий. Одновременно с ними могут возникнуть головные боли и головокружение, хруст в шее при повороте или наклоне головы.
- Боль в сегментах l2-s1, l3-4 или l5 говорит о смещении позвоночного диска в области от шейного до поясничного отдела. При смещении на 2 мм и более человек помимо боли ощущает онемение конечностей справа или слева, ползание мурашек под кожей.
- Болевой синдром в сегментах l1-l2, l2-l3, l3-l4, l4-5 характерен при поражении межпозвонковых дисков в поясничном отделе.
- О поражении пояснично-крестцового отдела свидетельствует локализация боли в сегментах l3-s1, l4-l5, l4-s1, l5, l5-s1 с ее иррадиацией в ягодичную область и нижние конечности (бедра, колени, ступни). Замечается снижение сократительной силы мышц ног.
Диагностированием ПМД занимаются хирурги-ортопеды, остеопаты и вертебрологи. Одним из наиболее известных специалистов по патологиям позвоночника является доктор Бубновский.
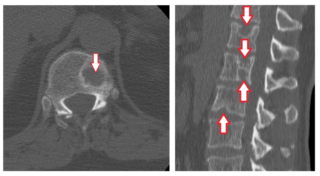
Пациентов, которые обращаются с жалобами на боль в спине, направляют на обследование. Часто болевой синдром в поясничной области манифестируют воспалительные патологии почек, такие как пиелонефрит, поэтому у больных берут анализы крови и мочи. Также проводится инструментальное обследование. К числу наиболее эффективных методов диагностики протрузии межпозвоночного диска относится:
- Рентгеноскопия – рентгеновские снимки дают возможность с точностью определить локализацию, вид и степень деформации диска.
- Магнитно-резонансная и компьютерная томография (МРТ и КТ) – техника проведения этих способов исследований дает возможность получить информацию о состоянии самого диска и близлежащих к нему тканях, а также позволяет дифференцировать протрузию от других патологий, имеющих сходную симптоматику.
После установления диагноза принимается решение о необходимом лечении.
Полностью вылечить протрузию и навсегда убрать выбухание пульпозного ядра на современном уровне развития медицины нет возможности, однако своевременно проведенная терапия позволяет обеспечить благополучный прогноз и добиться длительной ремиссии.
Методы лечения
Консервативная терапия
Лечение протрузии дисков позвоночника проводится в основном консервативными методами. ПМД успешно лечится фармакологическими медпрепаратами и физиотерапией. Фармтерапия включает применение витаминов и медикаментов обезболивающего и спазмолитического действия в виде таблеток и уколов. Также в лечебный курс входят нестероидные противовоспалительные препараты – НПВП в форме мазей и раствора для инъекций.
Медикаментозное лечение дополняется физиотерапевтическим – массажем, мануальной терапией, выполняемыми дома упражнениями лечебной физкультуры, рекомендации по которым даст инструктор ЛФК. Использование в терапевтических целях фитбола (гимнастического мяча) допускаются не во всех случаях и только после консультации с лечащим врачом. То же можно сказать о гимнастике йогов – под наблюдением профессионального инструктора разрешается делать лишь некоторые из упражнений.
В начальной стадии патологии хороший терапевтический эффект дает использование лазера. Лазерное прогревание стимулирует рост хрящевой ткани, укрепляющей оболочку хрящевого диска и препятствующей дальнейшему развитию протрузии.
В домашних условиях можно лечиться с помощью специальных физиотерапевтических приборов, воздействие которых способствует снятию боли и мышечных спазмов. К ним относится «Алмаг 01» и «Дэнас». Однако эти приборы нельзя использовать при повышении температуры тела или обострении хронических заболеваний внутренних органов.
Еще один полезный метод, который можно взять на вооружение при ПМД, – кинезиотейпирование, заключающееся в закреплении особым способом на туловище специальной ленты – тейпа. Тейпинг помогает сохранять правильную осанку и снимать мышечные спазмы. Вначале тейпирование проводит инструктор, затем больной может накладывать ленту самостоятельно либо с помощью родственника.
К народным средствам, позволяющим лечить протрузию, относятся растирки, компрессы, травяные ванны, апитерапия – лечение пчелами. После консультации с врачом их применяют в комплексе с методами традиционной терапии.
Имеет значение соблюдение диеты, помогающей нормализовать вес и обеспечить поступление к тканям необходимых микроэлементов и питательных веществ. В рационе должны присутствовать разварное мясо с хрящами, холодцы, фруктовые желе.
Хирургия
Когда консервативное лечение не оказывает должного терапевтического эффекта и протрузия превращается в грыжу, речь может идти о ее хирургическом удалении, которое проводится в стационарных условиях под общим наркозом. В выписном эпикризе должны быть указаны основные этапы операции и характер послеоперационной терапии. Реабилитационный период длится от трех месяцев до года и включает в себя санаторно-курортное лечение. В дальнейшем человеку даются рекомендации относительно образа жизни и необходимых ограничений в выборе профессии. В частности, полностью исключается профессиональное занятие спортом, служба в армии или полиции.
В качестве профилактики заболевания рекомендуется вести здоровый образ жизни, не допускать гиподинамии. Необходимо укреплять мускулатуру спины, избегая при этом значительных нагрузок на позвоночник.