Субхондральный склероз позвоночника – это патогенный процесс в костных тканях, который характеризуется образованием уплотненных участков. Обычно это происходит по причине нарушения кровоснабжения костных структур.
Что такое склероз позвоночника

Субхондральный склероз – не самостоятельная болезнь, а симптом других, более серьезных патологических процессов, которые происходят в системе опорно-двигательного аппарата.
Главным проявлением склероза спины является сильная боль. Она может быть умеренной или острой, обжигающей. В 20-30% случаев на начальном этапе патологии боли нет, человек даже не догадывается о том, что в соединительной ткани позвоночника имеется деформация.
Болевой синдром усиливается при резких движениях, а также на фоне слишком сильных физических нагрузок, или при неподвижности позвоночника в течение долгого времени.
Основные симптомы:
- нарушение координации движений;
- потеря слуха;
- слабость в нижних конечностях;
- ухудшение памяти;
- онемение в верхних конечностях;
- сильный тремор;
- затруднение дыхания;
- общая мышечная слабость.

При поражении шейного отдела человек жалуется на слабость в руках. Также присутствует боль в шее. Если деформация локализуется в грудном, пояснично-крестцовом или в поясничном отделе, позвоночник полностью окостеневает. Процесс сопровождается сильным болевым синдромом.
Двигательная способность ухудшается в зависимости от степени заболевания. При 4 стадии наблюдается полное окостенение и замена хрящевой ткани. Межсуставные поверхности и межпозвоночные пространства полностью обездвиживаются. Дополнительно окостеневают крупные суставные поверхности. Это касается плечевых, голеностопных, коленных, тазобедренных суставов, а также кистей.
Основное последствие патологии – абсолютный анкилоз (обездвиживание). При отсутствии своевременного лечения больному может грозить 1 группа инвалидности.
Причины заболевания и факторы риска

Одной из главных причин развития субхондрального остеосклероза замыкательных пластинок тел позвонков является преждевременное старение тканей. Также болезнь прогрессирует на фоне воспалительных процессов.
В группу риска попадают люди:
- с неразвитыми мышцами спины;
- имеющие избыточный вес;
- ведущие сидячий образ жизни, который сменяется повышенной нагрузкой в выходные при работе на дачном участке.
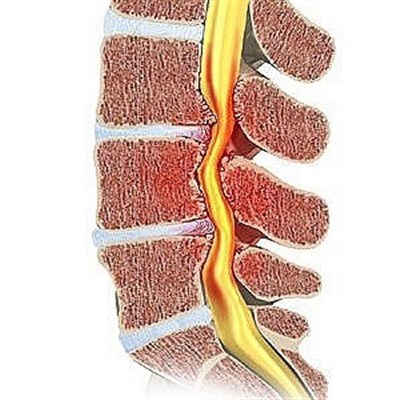
Очаг склеротического поражения представлен в виде уплотнения костной ткани. В результате образуются остеофиты. Суставы становятся неровными. По этой причине воспаление усугубляется.
Часто причиной развития патологии являются остеохондроз или артроз. В первом случае костные разрастания формируются по контуру позвонков. При артрозе остеофиты образуются по краям суставов.
Обычно заболевание выявляется у людей среднего и старшего возраста, реже – у молодых людей и подростков. Часто склерозом спины страдают бывшие спортсмены, переставшие заниматься спортом и следить за весом.
Методы диагностики

В рамках диагностики проводится МРТ. В ходе исследования выясняется, что на телах позвонков замыкательные пластинки склерозированы. На ранних стадиях заболевание может быть выявлено при обнаружении аномалий в развитии позвоночника:
- люмбализации – наличия 6-го поясничного позвонка в верхней части крестцового сегмента;
- сакрализации – слияния 5-го поясничного позвонка с крестцом;
- суставного тропизма – асимметричного расположения суставов, при котором стороны суставов находятся в разных плоскостях;
- незаращения дужек пояснично-крестцовых позвонков;
- «соскальзывания» верхнего позвонка назад или вперед.
Контуры прилежащих к диску тел позвонков ровные, четкие. Фасетки деформированы. Вертикальные размеры тел позвонков уменьшены. Наблюдается утрата рессорной функции позвоночного сегмента.
Лечение и профилактика
Больному назначается консервативное лечение. В наиболее тяжелых случаях, когда воспалительный процесс и уплотнение костной ткани носят очаговый характер, пациент направляется на операцию. В ходе хирургического вмешательства врач удаляет остеофиты.
Медикаментозная терапия

В остром периоде болезни главной задачей проводимых процедур является купирование боли. Далее восстанавливается биомеханика позвоночника. После этого рекомендуется приступать к реабилитационным мероприятиям.
При умеренных болях алгоритм лечения выглядит так:
- Первые 24-48 ч – соблюдение строго постельного режима. Больному назначаются анальгетические препараты. Проводить обезболивание нужно по часам, не дожидаясь, когда боль станет острее. Если есть необходимость, назначаются миорелаксанты.
- 3-9 сутки – соблюдение полупостельного режима. Схема применения медикаментов такая же. Дополнительно больной направляется на физиолечение. Далее ему рекомендованы упражнения лечебной гимнастики.
- 10-21 сутки – рекомендуется придерживаться двигательного режима. Болеутоляющие препараты вводятся по мере необходимости. При отсутствии противопоказаний назначаются массажные манипуляции, проводится мануальная терапия.
- 21-40 сутки – ЛФК. Больному рекомендовано выполнение восстановительных физических упражнений.
Не следует затягивать постельный режим. Это может привести к тому, что острая боль трансформируется в хроническую. В 30-40% случаев у пациентов на этом фоне развиваются психоэмоциональные расстройства.
Если боль умеренная и не сочетается с поражением спинальных корешков и спинномозгового нерва, пациент должен как можно скорее начать двигаться. При этом важно избегать провокации усиления боли и увеличения нагрузки на позвоночник.

Если болевой синдром и статодинамические расстройства приобретают хронический характер, пациенту назначаются ненаркотические анальгетики. Обычно прописываются лекарства группы НПВП: ибупрофен, напроксен, кетопрофен.
При острой стадии могут применяться наркотические анальгетики – обычно назначается Трамадол. Возможно его сочетание с парацетамолом.
В острой фазе назначаются паравертебральные блокады. Применяются местные анальгетики (лидокаин+гидрокортизон). Блокаду проводят с 2 сторон. Игла должна быть направлена туда, где расположены дугоотросчатые суставы.
Дополнительно можно лечить спину и поясницу местными противовоспалительными и анальгетическими средствами: кремы, гели, мази. Если наблюдается сильное напряжение паравертебральных мышц, используются миорелаксанты (толперизон, тизанидин).
Доказали свою эффективность хондропротекторы – лекарства, содержащие хрящевые клетки в различной степени плотности. Они вводятся в места максимального поражения. Эффект усиливается при введении незрелых хрящевых эмбриональных клеток, которые являются прототипом стволовых.
Лечебная гимнастика

Упражнения ЛФК направлены на проработку групп мышц позвоночника, а не на отдельные его части и составляющие. Сначала движения должны быть очень простыми, разгрузочными. Постепенно можно перейти к упражнениям на укрепление той или иной группы мышц.
Сначала делать упражнения следует под строгим контролем лечащего врача. На период ремиссии гимнастику можно проводить в домашних условиях.
Инструкция:
- Исходное положение – лежа на спине. Ноги согнуты в коленях на ширине плеч, стопы – на полу, руки направлены вдоль туловища.
- На выдохе подтяните оба колена к груди и обхватите их руками. Задержитесь в этом положении на 2-3 секунды, а потом подтяните подбородок к грудине. По возможности постарайтесь коснуться лбом коленей. Задержитесь в этом положении на 5 счетов.
- На вдохе опустите сначала голову, затем поставьте стопы на пол. Руки опустите вдоль туловища. Сделайте еще 3 подхода. Старайтесь не отрывать поясницу от пола.
Каждое упражнение старайтесь выполнять в медленном темпе, не раскачиваясь. На выдохе разрешается увеличить амплитуду. Вдох осуществляется через нос, выдох – через рот. Если боль не позволяет поднимать ноги одновременно, допускается их поочередный подъем.
Гимнастику нужно делать на протяжении 1-2 недель. Затем можно переходить к выполнению упражнений С. Бубновского на специальных тренажерах под контролем специалиста – в специальном центре или в клинике.
Профилактические рекомендации

С целью профилактики развития склероза спины рекомендуется избегать статодинамических перегрузок.
Физические нагрузки должны быть регулярными, но адекватными. Желательно каждое утро до завтрака уделять внимание зарядке. Заниматься нужно в течение 5-7 минут. Зарядку можно заменить пробежкой – бегать нужно не по асфальтированной поверхности, а по грунту. Если такой возможности нет, от бега следует отказаться в пользу пешей или велосипедной прогулки.
1-2 раза в неделю желательно посещать бассейн. В теплое время года, если есть возможность, плавать следует в естественном водоеме. Силовых нагрузок, а также различных видов борьбы следует избегать.
При ходьбе и во время сидячей работы нужно постоянно следить за своей осанкой и не горбиться. Если работа связана с продолжительным нахождением в статической позе, необходимо делать перерывы и выполнять «разгрузочные» упражнения.
Обувь должна быть удобной, с мягкой подошвой и небольшим каблуком.