Лечение хондроза осуществляет врач-невролог. Терапия включает в себя 2 основных этапа: купирование болезненных ощущений и восстановление позвоночных дисков. При острых болях лечение предполагает прием препаратов. Далее больному назначается комплекс упражнений ЛФК.
Разновидности и симптомы хондроза
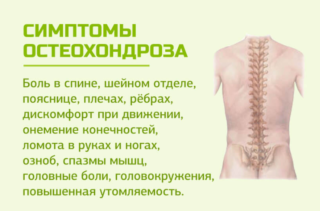 Выделяют следующие виды остеохондроза позвоночника: грудной, шейный, поясничный, крестцовый и пояснично-крестцовый.
Выделяют следующие виды остеохондроза позвоночника: грудной, шейный, поясничный, крестцовый и пояснично-крестцовый.
При грудном остеохондрозе наблюдается болевой и мышечно-тонический синдромы. Они объединяются в понятие «вертеброгенная торакалгия». В 90% случаев эта патология имитирует признаки других заболеваний:
- Желудочно-кишечных. Присутствует болевой синдром в эпигастрии, наблюдается дискомфорт в подреберной зоне. Присутствуют неприятные ощущения в области желудка, поджелудочной или кишечника.
- Дыхательных. Присутствует респираторная симптоматика. Появляются боли при дыхании, которые сочетаются с одышкой. Человек жалуется на то, что ему тяжело дышать. Иногда наблюдается рефлекторное развитие кашля.
- Сердечных. Обычно грудной остеохондроз имитирует ИБС (стенокардию). Сильный болевой синдром может отдавать в сердце, плечо (и плечевой сустав) и левую руку. Боль усиливается при любых движениях. Это происходит по причине смещения позвонков и раздражения сдавленных корешков спинного мозга. Дополнительные симптомы: одышка, небольшая тошнота, тремор.
Основное проявление остеохондроза поясничного отдела – болевой синдром в спине и пояснице, особенно в районе копчика, а также в ногах и ягодицах. Иные симптомы хондроза спины обычно отсутствуют. Патология не должна давать неврологические дефициты: выпадение чувствительности и рефлекторной сферы, снижение мышечной силы, тазовые нарушения.
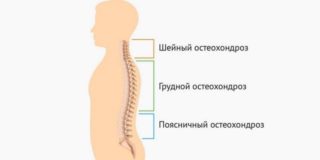 При шейном остеохондрозе имеется три симптомокомплекса:
При шейном остеохондрозе имеется три симптомокомплекса:
- вертеброгенная цервикобрахиалгия;
- вертеброгенная цервикокраниалгия;
- вертеброгенная цервикалгия.
Часто наблюдается их сочетание. Главная жалоба при цервикалгии – боль в шее. При вертеброгенной цервикокраниалгии болевой синдром распространяется на голову.
При цервикобрахиалгии присутствует боль в шее, добавляются головные боли. От шеи неприятные ощущения распространяются на одну или сразу обе верхние конечности. Дополнительные признаки заболевания: повышение артериального давления, судороги в руках, онемение, ощущение ползания «мурашек».
При всех типах патологии имеются такие признаки хондроза, как ограничение движений, хруст в позвонках, напряжение мышц. У некоторых дополнительно присутствуют признаки межреберной невралгии.
На фоне грудного и шейного отдела появляются такие же признаки, как и при ВСД (вегето-сосудистой дистонии): панические атаки, нарушения сна. У многих больных (чаще у женщин, чем у мужчин) наблюдается возникновение психологического дискомфорта, иногда развивается депрессия.
Причины и факторы риска

Причиной поясничного хондроза является сильная и неравномерная нагрузка на поясницу. В группе риска находятся профессиональные спортсмены, а также люди, занимающиеся тяжелым физическим трудом.
Основные причины грудного остеохондроза:
- слабость мышечного корсета;
- наличие лишних килограммов;
- эндокринологические сбои (в 80% случаев развитие болезни наблюдается на фоне постклимактерического снижения усвояемости кальция);
- частые переохлаждения;
- атеросклероз сосудов;
- постоянное нервное перенапряжение, частые стрессы;
- снижение питания ткани межпозвоночных дисков (наблюдается после 50 лет);
- травмы грудного отдела.
Шейный отдел наиболее уязвим в отношении дегенеративно-дистрофических изменений. В нем наблюдается наибольшая подвижность, позвонки имеют самый маленький размер.
Причины развития патологии: неправильное питание (актуально для лиц, придерживающихся жестких диет), травмы позвоночника, несоразмерные нагрузки на шейный отдел и плечевой пояс, а также неправильная осанка и положение шеи во время работы за компьютером.
Методы диагностики
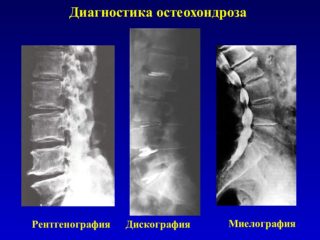 Изменения, которые развиваются при остеохондрозе всех отделов позвоночника, выявляются только при рентген-исследовании. Основные методы инструментальной рентгенологической диагностики – МРТ и МСКТ.
Изменения, которые развиваются при остеохондрозе всех отделов позвоночника, выявляются только при рентген-исследовании. Основные методы инструментальной рентгенологической диагностики – МРТ и МСКТ.
При помощи этих исследований специалист имеет возможность визуализировать тонкую структуру межпозвоночных дисков. Также МРТ и МСКТ позволяют:
- исключить появление онкологии на ранней стадии;
- уточнить степень дегенеративно-дистрофического изменения.
Если исследование проводится с контрастированием, оно помогает оценить состояние сосудистой системы, которая питает позвоночник.
Лечение и профилактика

В лечении используются медикаментозные и физиотерапевтические способы. Также больному назначается прохождение сеансов массажа (классического оздоровительного, вакуумного, с медом) и выполнение упражнений ЛФК.
Допускается применение народных средств. Разрешено прогревание при помощи компрессов, которые изготавливаются на водной и спиртовой основе. Это способствует снятию боли и уменьшению воспаления.
Желательно использовать «сухое тепло». Суть этого метода заключается в следующем:
- положите в тряпичный мешочек небольшое количество соли или песка;
- хорошо нагрейте мешочек (оптимальная температура – более 40 градусов);
- приложите его к больному участку тела и ждите, пока он не остынет.
Также дома можно использовать специальные иппликаторы. В этом качестве может выступить как специальный прибор, так и ткань с игольчатым покрытием. Особенно этот метод актуален при лечении шейного остеохондроза. Иппликатор рекомендуется приложить к больному участку на 10-15 минут. Это способствует рефлекторному расслаблению мышц и помогает снимать боль.
Медикаментозная терапия
 Лечить хондроз можно при помощи медикаментов, снимающих воспаление и снижающих мышечный тонус. Далее прописываются нейропротекторы, которые сопутствуют восстановлению нервных волокон. Дополнительно следует принимать витамины группы В и хондропротекторы.
Лечить хондроз можно при помощи медикаментов, снимающих воспаление и снижающих мышечный тонус. Далее прописываются нейропротекторы, которые сопутствуют восстановлению нервных волокон. Дополнительно следует принимать витамины группы В и хондропротекторы.
Лекарства назначаются в таблетках или ампулах. Также допускается использовать местные средства – мази, кремы, гели. Колоть уколы рекомендуется только при очень сильных болях.
Рекомендованные препараты:
- Мелоксикам. Эффективный представитель группы НПВС. Оказывает противовоспалительное, жаропонижающее, анальгезирующее воздействие.
- Мидокалм. Миорелаксант центрального действия. Обладает мембраностабилизирующим, местноанестезирующим действием, тормозит проводимость импульсов в первичных афферентных волокнах и двигательных нейронах.
- Комбилипен. Средство, восполняющее дефицит витаминов группы B. Нейротропные витамины группы B оказывают благоприятное воздействие на воспалительные и дегенеративные заболевания нервной системы и опорно-двигательного аппарата.
- Хондрозамин. Хондропротектор. Оказывает благотворное влияние на процесс фосфорно-кальциевого обмена, замедляет разрушение костной ткани. Быстро подавляет активность воспалительного процесса на ранних стадиях. Помогает убирать боль, замедляет разрушение хрящевой ткани.
Препарат и его дозировку должен подбирать лечащий врач. При этом учитывается степень заболевания и индивидуальные особенности организма. Медикаментозная терапия должна быть адекватной по длительности, в ином случае клиническая картина может усугубиться.
Немедикаментозная терапия
Основные методы немедикаментозного воздействия – массажные манипуляции, физиолечение и лечебная гимнастика. Массаж способствует избавлению от мышечных спазмов и улучшению кровотока к тканям позвоночника. На этом фоне снижается выраженность воспалительного процесса.
Проведение физиотерапии помогает снять боль и напряжение в мышцах. В рамках физиолечения используется диадинамотерапия. При сильных болях пациенту рекомендовано прохождение электрофореза с анальгетическими препаратами. Если боль сочетается с сильной отечностью, дополнительно назначается магнитотерапия.
Тейпирование
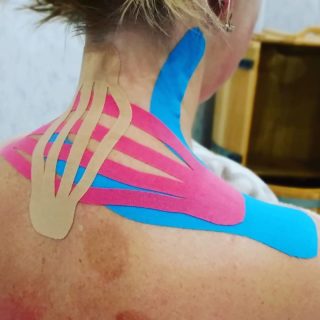
Кинезиотейпирование обычно проводится при остеохондрозе шейного отдела позвоночника. Процедура наиболее эффективна в комплексе с ЛФК и массажем. Основные показания к тейпированию – наличие умеренного или выраженного болевого синдрома в шее.
Инструкция:
- Попросите пациента согнуть шейный отдел позвоночника, наклонив голову в груди.
- Наложите якоря стабилизирующих тейпов на уровне среднего верхнего отдела позвоночника.
- Ведите 2 полоски вертикально, по обе стороны от позвоночника. Накладывайте тейпы практически без натяжения.
- Хорошо разотрите тейп по всему периметру, чтобы активировать клей.
- Наложите декомпрессионный тейп, располагая его в месте наибольшей болезненности. Используйте среднее натяжение – 50-70%. Концы тейпа при этом накладывайте без натяжения. В конце максимально разотрите тейп.
Ориентирами при накладывании тейпа служат остистые отростки тел позвонков – они достаточно легко пальпируются. При поражении грудного отдела две ленты накладываются по обе стороны от остистых отростков – справа и слева. Третья лента также накладывается поперечно.
Тейп начинает работать сразу же после наложения. Особенно сильно его эффект проявляется в течение первых 5 дней. Болевые ощущения стихают, воспаление останавливается.
Рекомендовано курсовое проведение кинезиотейпирования. В среднем тейпы должны накладываться каждые 3-5 суток. Лечебный курс заканчивается, когда исчезает дискомфорт в шее, в воротниковой зоне и в области лопаток.
Лечебная физкультура при шейном остеохондрозе
 Лечебная физкультура способствует укреплению мышечного корсета. Это позволяет снизить нагрузку на межпозвонковые диски. Путем повторения движений и усиления кровотока в мышцы, ЛФК позволяет несколько улучшить питание тканей. Также лечебная физкультура способствует улучшению эластичности связочного аппарата позвоночника.
Лечебная физкультура способствует укреплению мышечного корсета. Это позволяет снизить нагрузку на межпозвонковые диски. Путем повторения движений и усиления кровотока в мышцы, ЛФК позволяет несколько улучшить питание тканей. Также лечебная физкультура способствует улучшению эластичности связочного аппарата позвоночника.
Инструкция по выполнению упражнений для шейного отдела:
- Приложите ладонь ко лбу. С усилием со стороны шеи давите на ладонь. При этом ладонь должна равномерно и с той же силой сопротивляться этому давлению. Голова не направляется вперед, напрягаются только мышцы шеи.
- Приложите ладонь к затылку, проделайте то же самое.
- Приложите ладонь сначала к одному виску, затем – к другому. Проделайте все то же самое.
Продолжительность давления – примерно 10-15 секунд. Сила зависит от степени подготовленности – переусердствовать не следует.
После силовых упражнений рекомендуется сделать растяжку: нужно попытаться дотянуться ухом до плеча – сначала до одного, потом – до другого. Затем нужно максимально наклонить голову вниз, потом – максимально назад.
Лечебная физкультура при грудном остеохондрозе
Рекомендованы упражнения Александры Бониной. Их можно выполнять во время ремиссии и в остром периоде. Также упражнения следует делать в рамках профилактики рецидива. Делать их нужно сидя на стуле. Нельзя упираться в спинку.
Туловище в упражнениях не участвует, руки должны быть вытянуты вдоль него. Работают только мышцы плеч, лопаток и плечевого пояса.
Инструкция:
- Отведите плечи назад, сведите лопатки, напрягите мышцы. Затем расслабьтесь, вернитесь в исходное положение. Повторите 10-12 раз. Выполняйте при обострении болезни.
- Отведите левую руку в сторону, потом поднимите вверх и снова отведите в сторону, опустите вниз. Повторите с другой рукой. Контролируйте, чтобы тело не участвовало в упражнении. Повторите 10-12 раз. Выполняйте при обострении остеохондроза.
- Выполните грудное дыхание. Удерживайте спину ровной и прямой. Одну руку поместите на грудную клетку, вторую – на брюшную стенку. На вдохе полностью наполните грудную клетку воздухом. Затем сделайте длинный выдох. Живот в дыхании участвовать не должен. Повторите 6-8 раз. Выполняйте при ремиссии.
Эти упражнения можно выполнять в домашних условиях. Желательно делать их в первой половине дня, на пустой желудок. Прибегать к гимнастике следует каждый день.
На фоне остеохондроза могут появиться протрузии – «выпячивания» межпозвоночного диска. Наиболее опасное осложнение – развитие грыжи. Также при остеохондрозе травмируются нервные корешки. В 80% случаев по причине несвоевременного лечения появляются остеофиты.