Затрудненное дыхание, боли в районе сердца и под лопатками – основные симптомы защемления грудного нерва. Патология может проявиться в любой момент – при неосторожном повороте или поднятии тяжестей. Симптоматика невралгии схожа со многими заболеваниями внутренних органов, установить правильный диагноз и назначить лечение может только врач.
Симптомы и клинические проявления
Высокие физические нагрузки и дистрофические заболевания позвоночника приводят к защемлению нервных корешков. Чаще всего от недуга страдает шейный отдел и поясница. Но спортивные нагрузки, травмы, стрессы, пожилой возраст и заболевания опорно-двигательного аппарата приводят к ущемлению нервов в грудном отделе. Наиболее вероятной причиной недуга является остеохондроз или грыжа позвонка. Провоцирующие факторы:
- хронический стресс;
- дефицит витаминов;
- малоактивный образ жизни;
- переохлаждение;
- гормональный дисбаланс, например, в период менопаузы.
Ярким признаком компрессии нервных волокон является боль в груди. Она может быть жгучей или тупой, усиливается при глубоком вдохе, кашле или чихании. Характер боли и другие признаки патологии зависят от локализации ущемленных нервов.
Симптомами защемления нерва в грудном отделе позвоночника являются:
- давящая боль в левой или правой стороне груди, отдающая в руку и плечо;
- усиление болевого синдрома при резкой смене положения;
- мышечная слабость;
- чувство онемения, покалывание на пораженном участке;
- затрудненное дыхание, одышка при ходьбе.
В некоторых случаях наблюдается сердечная аритмия и скачки давления. Ущемленный нерв отзывается болью в области желудка, возникает изжога, расстройство пищеварения.
Первая помощь при защемлении
Если приступ сильной боли в грудном отделе застал человека дома, его необходимо уложить на ровную поверхность. Тесную одежду нужно расстегнуть, желательно открыть форточку для доступа свежего воздуха. Снять болевой синдром помогут препараты: Кетанов, Нимесил. Эффективно действие холодного компресса – кубики льда заворачивают в плотную ткань и прикладывают на 5 минут. Чтобы снять беспокойство, больному дают седативные средства: Валериана, Персен.
Покой и постельный режим должен длиться 3-5 дней. В этот период показано прогревание больного участка. Рекомендуется обернуть тело шерстяным шарфом или платком.
Нужно ли обращаться к врачу
При отсутствии адекватной терапии процесс становится хроническим. Защемление нервных корешков в грудном отделе приводит к ослаблению и атрофии мышц, снижению чувствительности и онемению рук. При первых признаках патологии следует обратиться к терапевту. Он направит к неврологу или ортопеду. Для установления точного диагноза кроме анамнеза потребуется комплексное обследование пациента.
Существует способ определиться с потенциальной угрозой здоровью в домашних условиях. Если при болях в области сердца не помогают узконаправленные препараты (Нитроглицерин, Валидол), велика вероятность защемления нерва.
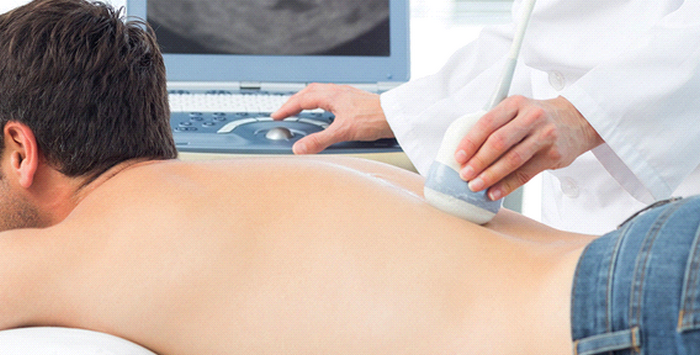
Диагностика и методы лечения
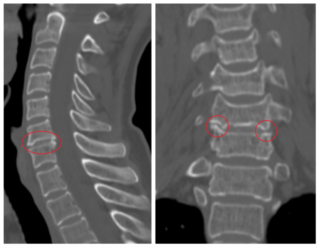
При установлении диагноза невролог проверяет рефлексы пациента и чувствительность на проблемных участках. Для определения степени и причины ущемления нервных корешков используют следующие методы инструментального обследования:
- рентгенография грудной клетки;
- магнитно-резонансная томография;
- компьютерная томография.
Симптомы ущемления нервов схожи с патологиями сердечно-сосудистой системы и органов желудочно-кишечного тракта. Для исключения таких заболеваний назначается электрокардиограмма, УЗИ кишечника, желчного пузыря и печени.
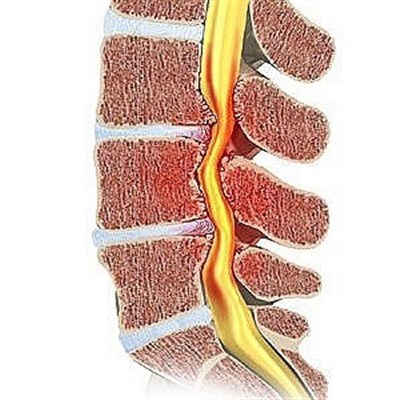
Независимо от причины недуга терапия в первую очередь предполагает купирование воспаления и восстановление проводимости импульсов по нервным волокнам. Для этого требуется освободить корешки от компрессии со стороны позвоночной грыжи или хрящевых тканей, спазмированных мышц, выраженной отечности.
Медикаментозная терапия

Лечение ущемления нервов в грудном отделе позвоночника направлено на устранение причин, вызвавших компрессию. Воспалительный процесс, вызывающий острую боль, останавливают с помощью нестероидных противовоспалительных средств:
- Ортофен;
- Найз;
- Ибупрофен;
- Нимесил;
- Диклофенак.
Прием медикаментозных препаратов дополняют местные средства с противовоспалительным и прогревающим действием. Популярны мази и гели:
- Диклак (диклофенак) – обладает анальгезирующим и противовоспалительным действием, применяется 3-4 раза в сутки.
- Дип рилиф – комплексный препарат, в составе которого ментол и ибупрофен. Гель быстро снимает болевой синдром у взрослых.
- Финалгон – действующее вещество расширяет сосуды и ускоряет кровообращение.
При сильном болевом синдроме потребуется укол местного анестетика – Новокаина или Лидокаина. Расслабляющий эффект при спазме мышц дает прием миорелаксантов: Сирдалурд, Мидокалм, Баклофен. В лечении невралгии показано применение витаминных препаратов группы B. Они нормализуют работу нервной системы и процесс кровообращения.
Мануальная терапия и массаж

Процедура массажа оказывает расслабляющее действие, но при этом стимулирует активность естественных регенерационных и обменных процессов. После сеанса благодаря ускоренному кровообращению ткани насыщаются кислородом и питательными веществами. Для снятия ущемления и его последствий используется техника поглаживания, пощипывания, разминания и похлопывания. Чтобы усилить положительное действие массажист применяет лечебные мази и эфирные масла. Эффективен вакуумный баночный массаж, процедуру можно выполнять в домашних условиях.
Мануальный терапевт воздействует на мягкие ткани, окружающие позвоночник, суставы и костно-хрящевые элементы. Различные техники помогают нормализовать положение позвонков, снимая компрессию с нервных окончаний. Положительный результат достигается при условии прохождения курса у квалифицированного специалиста.
Народные методы
Рецепты народной медицины станут хорошим дополнением к лечению. Уменьшить болевые ощущения помогут ванны с отваром лекарственных трав. Сбор из хмеля, хвоща, сосновых шишек, душицы и лопуха в объеме 8 ст. ложек заливают 2 л воды и варят 10 минут. Процеженный состав добавляют в воду при купании. В качестве растирки используют спиртовую настойку календулы, зверобоя, герани. Полезны аппликации с расплавленным пчелиным воском.
Физиотерапия
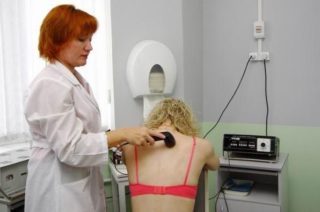
Физиотерапевтические процедуры помогают снять отечность, улучшить кровоснабжение тканей, способствуют нормализации мышечного тонуса. Используются:
- магнитотерапия;
- электрофорез с нанесением лекарственных препаратов;
- УВЧ;
- аппликации с воском.
Воздействие тепла, электрического тока, ультразвука, магнитного поля благотворно сказываются на общем состоянии пациента.
Иглоукалывание помогает задействовать природные механизмы, способствующие выздоровлению. Помещение игл в биологически активные точки избавляет от боли, отечности, воспаления. Курс рефлексотерапии частично заменяет применение медикаментов. Процедура безопасна и имеет минимум противопоказаний.
Лечебная гимнастика
Восстановить двигательную активность помогает выполнение комплекса лечебных упражнений. Они подбираются врачом индивидуально, в зависимости от возраста и физического состояния пациента. Упражнения выполняются сидя на стуле и лежа на полу. Они направлены на растягивание позвоночника, повышение тонуса мышц. Занятия начинают с небольшой нагрузки, повторы 5-6 раз. В комплекс упражнений входят наклоны, повороты туловища, прогибы.
При беременности каждый вечер рекомендуется принимать позу кошки. Это упражнение выполняется на четвереньках. Женщина, опираясь на ладони и колени, попеременно выгибает позвоночник дугой вверх, затем делает прогиб вниз. Поза снимает напряжение с мышц, позволяет расслабить позвоночник.
Профилактика защемлений

После успешного лечения важно не допустить повторения ущемления. Профилактические рекомендации:
- отказ от интенсивных физических нагрузок;
- сохранение правильной осанки;
- сбалансированное питание;
- защита тела от переохлаждения;
- полноценный отдых;
- занятия спортом, йога.
Нельзя игнорировать стойкий болевой синдром в груди. Отсрочка лечения может обернуться серьезными последствиями для здоровья, из-за чего потребуется хирургическое вмешательство.