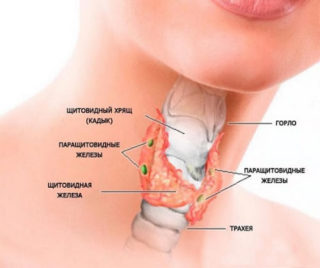
Паращитовидные или околощитовидные железы – это структуры, расположенные на задней поверхности щитовидной железы. Иногда они могут располагаться внутри тканей последней.
Строение и расположение в организме
 Паращитовидные железы были обнаружены исследователями гораздо позднее щитовидной железы. Впервые сведения о них пустил в массы шведский ученый Ивар Сандстром в конце 19 века.
Паращитовидные железы были обнаружены исследователями гораздо позднее щитовидной железы. Впервые сведения о них пустил в массы шведский ученый Ивар Сандстром в конце 19 века.
По своей природе околощитовидные железы – это скопление железистых клеток, которые заключены в плотную наружную оболочку. Количество паращитовидных структур варьируется от 4-6. Образования располагаются позади щитовидной железы, но могут быть сформированы и в другой области, например, в зоне вилочковой железы, стенки пищевода, сосудисто-нервного пучка.
За счет того, что паращитовидные железы имеют неопределенную локализацию, перед хирургическим вмешательством на них требуется проведение инструментальной диагностики для выявления места формирования структуры.
Функциональные особенности
 Паращитовидными железами обеспечивается регуляция уровня содержания кальция. Это необходимо для нормального функционирования нервной и двигательной систем в организме. При снижении объема данного элемента в крови происходит активизация рецепторов паращитовидных желез с выбросом специфического гормона в кровоток.
Паращитовидными железами обеспечивается регуляция уровня содержания кальция. Это необходимо для нормального функционирования нервной и двигательной систем в организме. При снижении объема данного элемента в крови происходит активизация рецепторов паращитовидных желез с выбросом специфического гормона в кровоток.
Речь идет о паратгормоне, который способствует активизации остеокластов. Последние, в свою очередь, начинают выделять в кровоток кальций из костных тканей. При врожденном отсутствии структур, после их хирургического удаления секреция паратгормона нарушается, что приводит к сбою в обмене фосфора, кальция и развитию эндокринных заболеваний.
Нарушение функции околощитовидных желез
 При нарушении работы паращитовидных желез, которое заключается в недостаточной выработке гормона (паратгормона), развивается заболевание – гипопаратиреоз. Уменьшается уровень кальция в крови, возникает нервно-мышечное возбуждение.
При нарушении работы паращитовидных желез, которое заключается в недостаточной выработке гормона (паратгормона), развивается заболевание – гипопаратиреоз. Уменьшается уровень кальция в крови, возникает нервно-мышечное возбуждение.
В большинстве случаев заболевание диагностируют у лиц, которые перенесли резекцию паращитовидной железы в ходе хирургического вмешательства, имеют в анамнезе воспалительный процесс в данной структуре или кровоизлияние, вызванное травмой шеи.
Другие провоцирующие факторы, повышаюющие риск развития гипопаратиреоза:
- снижение уровня витамина D в организме;
- заболевания, протекающие с нарушением всасывания кальция кишечником;
- интоксикация организма, вызванная отравлением вредными веществами (свинцом, оксидом углерода и др.);
- воздействие на организм большой дозы радиации.
Первый признак того, что нарушена работа паращитовидных желез, – судорожный синдром мышц. Возникает в нижних и верхних конечностях, дополняясь спазмами и покалыванием кожного покрова. Усиливается клиническая картина после общего переохлаждения или перегрева, физической нагрузки, при заболевании инфекционного характера и нервном перенапряжении.
По мере прогрессии патологических изменений присоединяется боль во время судорожного приступа, выраженное онемение конечностей, атрофический процесс в мышцах.
Другие симптомы, возникающие при гипопаратиреозе:
- недомогание и слабость;
- повышение раздражительности;
- угнетение эмоционального настроя;
- нарушение памяти и концентрации внимания;
- головная боль и головокружение;
- усиление потоотделения;
- учащение сердечного пульса.
В некоторых случаях присоединяется болевой синдром в эпигастральном отделе, нарушается работа кишечника. Происходит сбой в работе других систем и внутренних органов:
- зрительной системы: воспалительные процессы, катаракта;
- опорно-двигательной системы: разрушение крупных и мелких костных структур, задержка роста;
- кожных покровов: повышение сухости эпидермиса;
- церебрального отдела: нарушение психического развития у детей.
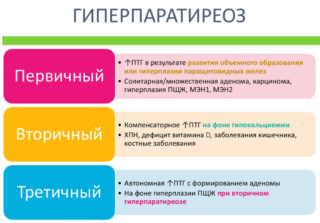 При гиперпаратиреозе, который сопровождается повышением уровня продукции гормона паращитовидных желез, увеличивается кальций в крови и уменьшается в костных тканях. В результате повышается риск получения спонтанных переломов.
При гиперпаратиреозе, который сопровождается повышением уровня продукции гормона паращитовидных желез, увеличивается кальций в крови и уменьшается в костных тканях. В результате повышается риск получения спонтанных переломов.
Развитие гиперпаратиреоза в большинстве случаев происходит при наличии в паращитовидной железе новообразования, например, аденомы или онкологической опухоли. Причиной повышения уровня продукции гормона может быть и другое заболевание, которое вовлекает в патологический процесс соответствующие железы (хроническая недостаточность почек или др.).
Гиперпаратиреоз протекает с выраженной клинической картиной. В первую очередь это недомогание, слабость, снижение трудоспособности без явной на то причины, слабость мышц.
За счет снижения уровня кальция в костных тканях начинают выпадать зубы и волосы, снижается прочность костей, увеличивается риск получения спонтанных переломов даже при малейших физических нагрузках.
Присоединяется болевой синдром и дискомфорт в поясничном отделе, радикулопатия. Нарушается работа желудочно-кишечного тракта в виде частой тошноты, рвоты, диареи. За счет увеличения объема кальция в крови происходит сбой в сердечно-сосудистой системе, что вызывает гипертонию, стенокардию.
При гиперпаратиреозе нарушается функционирование органов мочевыделительной системы. Увеличивается количество позывов к мочеиспусканию, моча приобретает светлый оттенок.
Методы исследования
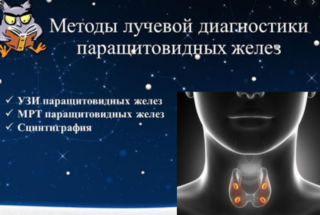 За основу диагностики заболеваний паращитовидных желез взяты лабораторные исследования. Проводятся анализы на объем содержания кальция в крови и урине, уровень гормона паращитовидных желез, а также другие показатели, необходимые для постановки точного диагноза.
За основу диагностики заболеваний паращитовидных желез взяты лабораторные исследования. Проводятся анализы на объем содержания кальция в крови и урине, уровень гормона паращитовидных желез, а также другие показатели, необходимые для постановки точного диагноза.
Исследования при подозрении на гипо- или гиперпаратиреоз:
- Анализ на уровень кальция в сыворотке крови. Если присутствует гипопаратиреоз, показатель ниже допустимого, если гиперпаратиреоз, он будет выше.
- Анализ на ионизированный кальций, который не имеет связи с белками плазмы крови, а находится в свободном состоянии. Если присутствует гипопаратиреоз, показатель ниже допустимого, если гиперпаратиреоз, он выше.
- Анализ на кальций в суточной моче. Если присутствует гипопаратиреоз, показатель ниже допустимого, если гиперпаратиреоз, он будет выше.
- Анализ на уровень паратиреоидного гормона. Если присутствует гипопаратиреоз, показатель ниже допустимого, если гиперпаратиреоз, он выше.
- Анализ на маркер костного ремоделирования – белок, который содержится в костных тканях. Если уровень повышен, это свидетельствует о развитии остеопороза.
- Анализ на маркер формирования костного матрикса P1NP. Проводится для оценки эффективности проводимой терапии.
Кроме лабораторных исследований выявить изменения со стороны паращитовидных желез можно с помощью инструментальной диагностики.
- Ультразвуковое исследование. Исследуют паращитовидные железы и другие внутренние органы, которые могут вовлекаться в поражение при заболевании эндокринного характера.
- Денситометрия костных структур. Назначают для выявлений изменений со стороны плотности костей. Специальный аппарат действует подобно рентгеновскому излучению. По результатам можно оценить минеральный состав костей и определить степень остеопороза.
- Сцинтиграфия паращитовидной железы. Исследование предполагает введение в организм радиоизотопа внутривенным путем. После его накопления в органе можно отчетливо рассмотреть патологический очаг (аденому, опухоль и др.).
При необходимости назначают другие инструментальные мероприятия, например, электрокардиограмму. Исследование проводится для оценки состояния работы сердца, которая может нарушаться вследствие заболевания паращитовидной железы.
Лечение и профилактика
 Гиперпаратиреоз лечат консервативными или хирургическими методами. Оперативное вмешательство показано при значительном увеличении паращитовидной железы, которое вызывает критическое и стойкое повышение уровня паратгормона. При увеличении всех желез и наличии изменений в них сохраняют одну структуру, что позволяет избежать развития гипопаратиреоза после хирургического вмешательства.
Гиперпаратиреоз лечат консервативными или хирургическими методами. Оперативное вмешательство показано при значительном увеличении паращитовидной железы, которое вызывает критическое и стойкое повышение уровня паратгормона. При увеличении всех желез и наличии изменений в них сохраняют одну структуру, что позволяет избежать развития гипопаратиреоза после хирургического вмешательства.
Консервативная терапия гиперпаратиреоза – прием лекарственных средств, которые снижают уровень паратиреоидного гормона в организме. Назначают препараты, которые замедляют и снижают уровень высвобождения кальция из костных тканей. В период менопаузы у женщин проводят заместительную гормональную терапию.
Терапия гипопаратиреоза направлена на повышение уровня содержания кальция в крови и заключается в приеме препаратов с кальцием и витамином D.
Чтобы снизить риск развития гипо- и гиперпаратиреоза, нужно соблюдать следующие рекомендации:
- правильно питаться, включая в рацион в достаточном количестве продукты с кальцием в составе;
- соблюдать питьевой режим (принимать не менее 1,5 л жидкости в сутки);
- вести подвижный образ жизни;
- исключить вредные привычки, в особенности, табакокурение;
- снизить прием средств, повышающих уровень кальция в крови.
Околощитовидные железы, как и щитовидная железа, играют важную роль в организме человека. При малейших подозрениях на нарушение работы органа нужно сразу обращаться к врачу и проходить комплексную диагностику.