Существует много разновидностей грыж межпозвоночного пространства, одна из которых – фораминальная. Такой тип диагностируют у 10% пациентов. Выпячивание располагается в области, где присутствуют спинномозговые корешки. Характерный симптом – боль, которая трудно купируется обычными анальгетиками.
Классификация грыж
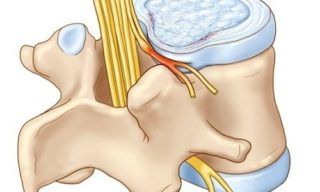
Фораминальная грыжа может образоваться в любом отделе позвоночника, но чаще выявляют новообразование в тех сегментах, на которые возлагается наибольшая нагрузка.
В зависимости от направления выпячивания межпозвонкового диска, различают грыжу:
- медиальную: образуется по центру диска, выпячивается в фораминальное отверстие, но не затрагивает его;
- интрафораминальную: грыжа образуется внутри отверстия;
- экстрафораминальную: выпячивание локализуется дальше фораминального отверстия, оказывая давление на спинной мозг;
- латеральную: грыжа достигает фораминального отверстия;
- билатеральную: возникает двустороннее выпячивание в фораминальное пространство справа и слева;
- фораминально-парамедиальную: грыжа располагается между отверстиями;
- циркулярно-дорзальную: происходит равномерное выпадение пульпозного ядра за пределы диска в направлении заднего сегмента.
Исходя из стороны, в которую смотрит выпячивание межпозвонкового диска, различают центральные, правосторонние и левосторонние грыжи. С учетом локализации выделяют новообразования шейного, грудного, поясничного, крестцового отделов.
Причины изменений в позвоночнике
Парафораминальная грыжа диска в первую очередь формируется вследствие избыточных физических нагрузок на позвонки, которые давят на диск и студенистое ядро. Исходя из данной этиологии, больше подвержены заболеванию поясничный и шейный отделы позвоночника.
Среди других провоцирующих факторов появления парафораминальной грыжи диска:
- развитие дегенеративно-дистрофического процесса в тканях позвоночника;
- травма позвоночника в анамнезе;
- заболевание фасеточных суставов;
- нарушения осанки;
- недостаточное употребление жидкости, несоблюдение сбалансированного рациона;
- злоупотребление вредными привычками (табакокурением и др.);
- занятие профессиональными видами спорта.
Предшествующая грыже стадия – протрузия диска. На данном этапе можно исключить риск образования выпячивания, если устранить провоцирующий фактор и начать соответствующие лечебные мероприятия.
Клиническая картина и диагностика
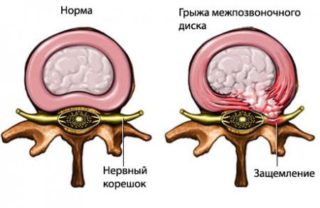
Центральная, левосторонняя или правосторонняя фораминальная грыжа межпозвоночного диска сопровождаются различными симптомами в зависимости от размера выпячивания.
Основной признак заболевания – болевой синдром. В большинстве случаев при фораминальной грыже межпозвоночного диска дискомфорт имеет выраженный характер, возникает внезапно, усиливается при изменении положения туловища. Обычные анальгетики бессильны, поэтому возникает необходимость лечения наркотическими препаратами.
Другой симптом, которым характеризуется дорзальная фораминальная грыжа, – ослабление мышечных структур за счет нарушения иннервации, вызванного сдавливанием нервных отростков. Происходит снижение рефлексов, уменьшение чувствительности кожных покровов. Последняя снижается за счет нарушения проводимости чувствительных волокон, которые сдавливаются выпячиванием.
Если дорзальная грыжа или выпячивание другого вида располагается в шейном отделе, возникают головные боли, нарушается подвижность шеи. Боль иррадиирует по ходу нервных волокон, которые вовлеклись в патологический процесс: руки, плечи, лопатки.
Если задне-фораминальная грыжа вызвала компрессию нервных отростков в поясничной области, постепенно изменяется осанка (вплоть до полного кифоза), возникает выраженная боль, отдающая в ноги и ягодицы. Характерный признак поясничной грыжи – синдром Ласега, когда в положении лежа больной не может поднять ровную ногу.
Грыжа пояснично-крестцового пространства сопровождается теми же симптомами, что и выпячивания в других областях: болью, снижением чувствительности, парестезиями. Дискомфорт может иррадиировать в пах и промежность.
Диагностировать заболевание можно по результатам МРТ и КТ, рентгена, ультразвукового анализа позвоночника. Комплексный подход к диагностике можно объяснить тем, что клиническая картина заболевания не специфична и присуща другим патологиям, в том числе связанным с внутренними органами.
Способы лечения
Как лечить заднюю грыжу межпозвоночного диска, зависит от ее размера. При маленьком выпячивании используют консервативные методы, при большом образовании не обойтись без операции.
Консервативные методы
Терапевтический способ предполагает внешнее воздействие на выпячивание без применения хирургических методов. В первую очередь назначают физиотерапевтические процедуры, которые усиливают эффективность медикаментозной терапии, массажа и физических упражнений:
- иглорефлексотерапия;
- ультразвуковое воздействие;
- дарсонвализация;
- лазеро- и магнитотерапия;
- электрофорез с лекарственными веществами.
Нужно выполнять физические упражнения. Полезно вытяжение позвоночника, особенно на начальной стадии формирования грыжи и при протрузии. Тракционный метод позволяет растянуть позвоночник и вправить обратно межпозвонковое выпячивание.

В комплексе назначают сеансы массажа. Требуется ношение ортопедического корсета, особенно во время выполнения физических упражнений и занятия профессиональной деятельностью. Носить бандаж на постоянной основе запрещено. В противном случае увеличивается риск атрофии мышц.
Можно прибегать к нетрадиционной медицине, например, к апитерапии (лечению пчелиным ядом) и гирудотерапии (лечению медицинскими пиявками).
В качестве симптоматического лечения используют медикаменты:
- нестероидные противовоспалительные для снижения прогрессии воспалительного процесса, повышенной температуры, устранения болевого синдрома: Диклофенак, Индометацин, Нимесил и др.;
- стероидные противовоспалительные или гормональные для достижения тех же целей при неэффективности нестероидных противовоспалительных средств: Дипроспан, Преднизолон, Гидрокортизон;
- анальгетики, которые способствуют устранению болевого синдрома: Баралгин и Анальгин;
- миорелаксанты, которые расслабляют мышечные волокна, и спазмолитики, снимающих спазмы: Сирдалуд, Мидокалм и др.;
- хондропротекторы, которые восстанавливают структуру хрящевых тканей: Терафлекс, Структум и др.
Эпидуральные и новокаиновые блокады используют, если задне-фораминальное выпячивание сопровождается выраженным болевым синдромом, который не купируется таблетками и препаратами в форме мази, геля, крема.
Хирургические методы
Операция показана в следующих случаях:
- сильно немеет спина по причине выраженного сдавливания нервных корешков;
- консервативные методы лечения не эффективны;
- купировать болевой синдром не удается даже стероидами и наркотическими анальгетиками;
- значительно нарушена подвижность нижних конечностей из-за сдавливания спинного мозга;
- наличие осложнений со стороны внутренних органов.
Удаление грыжи большого и критического размера при невральных симптомах может стать причиной развития других осложнений, среди которых:
- рецидив заболевания;
- кровотечение;
- гнойный процесс в оперируемой зоне;
- хроническая боль;
- сбой в работе внутренних органов за счет травмирования нервных корешков соответствующей иннервации.
При наличии грыжи делают одну из следующих операций:
- трансфораминальную эндоскопическую, проводимую через фораминальное отверстие;
- ламинэктомию для иссечения избыточной ткани и участка позвонка;
- микродискэктомию для удаления диска полностью или частично.
В послеоперационный период важно исключить нагрузку на позвоночник. Требуется ношение специального бандажа. Назначают физиопроцедуры, лекарственные препараты для ускорения выздоровления и снижения риска рецидива заболевания.
Подобрать оптимальный метод лечения сможет только врач. Заниматься самотерапией не рекомендуется.