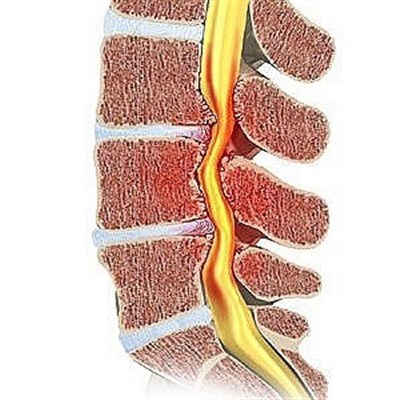
Остеохондроз – это опасное заболевание, при котором проявляются дегенеративные и дистрофические нарушения в хрящевых тканях спинного хребта. Оно сопровождается изменениями строения, функционирования межпозвоночных дисков. Исходя из местоположения травмированных тканей острый хондроз разделяют на шейный, грудной, поясничного отдела. По медицинским данным таким заболеванием страдает 50 — 90 % населения, среднестатистический возраст – от 35 лет.
Основные симптомы и признаки

Отличительные симптомы острого хондроза: чувство дискомфорта, боли в спине, пояснице, шее. Выраженность проявлений, присутствие дополнительных симптомов напрямую зависят от распространенности болезни. Во время обследования больного врач проводит начальный осмотр. Наличие острого хондроза определяется по искривлению спинного хребта. Нарушения межпозвонковых дисков шеи, поясницы диагностируются намного чаще по сравнению с дегенеративными преобразованиями в грудине.
Обострение поясничного хондроза, шейного или грудного проявляется в виде следующих распространенных симптомов:
- чувство боли в пояснице, области ребер, шеи, спины, плечевом поясе;
- периодическое онемение конечностей (нижних, верхних);
- дискомфорт, скованность движений корпуса, которые появляются при наклоне, сильном напряжении мышц, поворотах;
- мышечные спазмы;
- изменения чувствительности рук;
- неприятные ощущения в суставах;
- головная боль, быстрая утомляемость, головокружение;
- тяжесть в области сердца;
- гипотония мышц.

Симптомы остеохондроза меняются зависимо от местоположения патологии на позвоночнике:
- Шейный отдел: чувство дискомфорта в руках, шее, плечевом поясе; головокружение, головная боль, шум в ушах, тошнота, точки перед глазами.
- Грудной отдел: болевые ощущения сосредотачиваются в грудной клетке, вокруг сердца, внутренней поверхности плеча, подмышках, нередко встречается нарушение дыхания, одышка.
- Пояснично-крестцовый отдел: болезнь проявляет себя болью в пояснице с отдачей в нижние конечности, бедра, органы таза, нередко появляется сексуальное патологическое расстройство.
Поверхностные признаки в виде болей, усталости спины зачастую свидетельствуют о подсоединении второго заболевания, развитии болезненных процессов, которые не имеют связи с дистрофией межпозвонковых дисков. Поставить правильный диагноз способен лишь медицинский специалист, самостоятельная терапия при таких симптомах недопустима.
Причины острого хондроза
Главным фактором развития острого хондроза является неравномерная чрезмерная нагрузка на спинной хребет. К частым причинам неравномерного размещения тяжести относят: ношение сумки на одном плече, в одной и той же руке, неправильное положение тела в состоянии сидя, ночной сон на очень мягком матрасе и огромной подушке, ношение анатомически неподходящей обуви. Чаще всего заболевание начинает обостряться из-за переохлаждений и сквозняков (особенно осенью).
Острый хондроз спины в большинстве случаев возникает под влиянием следующих факторов:
- чрезмерные физические нагрузки;
- нервно-эмоциональное переутомление;
- нарушение обмена веществ, отравления, болезни желудочно-кишечного тракта, не позволяющие усваиваться полезным микроэлементам;
- профессиональные риски;
- генетическая предрасположенность;
- изменения осанки во время быстрого роста, сколиозы;
- ношение тесной или неудобной обуви;
- частое продолжительное обезвоживание организма;
- неправильный рацион, недостаток витаминов;
- курение;
- беременность в сочетании со слабым мышечно-связочным аппаратом.
Дополнительные факторы риска: гиподинамия, излишний вес, малоподвижность, плоскостопие, серьезные травмы ног и спины, патологии опорно-двигательной системы, возрастные нарушения спинного хребта.
Методы диагностики и лечения

Предварительный диагноз устанавливается на основании симптомов и первичного осмотра. Врач исследует позвоночник пациента в разных положениях. Точная диагностика заболевания возможна после применения следующих инструментальных методов исследования:
- рентген позвоночного отдела;
- миелография;
- неврологическое обследование рефлексов, степени чувствительности.
Для дифференциации и уточнения поставленного диагноза, а также стадии заболевания применяют дополнительные методы:
- магнитно-резонансную томографию;
- компьютерную томографию.
Иногда после тщательного обследования выявляют сопутствующие патологии, которые становятся осложнениями на почве острого хондроза: кифоз, радикулит и другие. После диагностики следует лечение, которое бывает консервативным или оперативным – зависит от запущенности и сложности болезни, внутренних ресурсов, показаний и противопоказаний. В некоторых тяжелых случаях избежать операции невозможно, в иных – показано консервативное лечение. Принять верное решение могут лишь высококвалифицированные врачи.
Лечение острого хондроза проводится комплексно и продолжается от одного до трех месяцев в зависимости от стадии. После завершения на протяжении одного года проводятся поддерживающие мероприятия с целью закрепления результата, предупреждения рецидивов.
Консервативное лечение состоит из приема лекарственных препаратов, выполнения специальной гимнастики (включая разминки). Хирургическое лечение острого хондроза поясничного отдела, шейного, грудного назначают только в случае отсутствия положительной динамики, проявления осложнений на фоне продолжительной консервативной терапии. Вдобавок рекомендуется придерживаться диеты, принимать меры для эффективной реабилитации.
Консервативное лечение
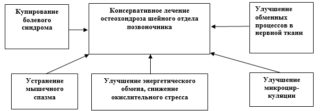
Терапия направлена на уменьшение болей, нормализацию работы позвоночного столба, предупреждение негативных изменений. Основные способы терапии:
- Медикаментозная. Лекарственные препараты принимаются для уменьшения болевых синдромов, избавления от воспалений, улучшения обмена веществ в организме. При выраженных болях рекомендуется делать медикаментозные блокады.
- Физиотерапия. Процедуры помогают минимизировать болевые ощущения, повышают эффективность от приема лекарств, назначаются в реабилитационный период. Самые популярные: использование ультразвука, лазера, низкочастотных токов, магнитных полей в больничных условиях.
- Лечебная физкультура. Простой комплекс упражнений при регулярном выполнении благоприятно влияет на исправление осанки, укрепление мышц и связок, уменьшает компрессию нервных волокон, служит профилактикой приступов острого хондроза. Методы ЛФК в большей мере направлены на налаживание обменных процессов, улучшение питания межпозвонковых дисков и их правильное расположение, одинаковое распределение нагрузки в организме.
- Массаж. После его применения улучшается кровоснабжения тканей, снимаются мышечные зажимы и спазмы, наблюдается улучшение кровообращения. Гидромассаж отлично нормализует функционирование нервной системы.
- Мануальная. Точечный массаж улучшает кровообращение, передвижение лимфы, метаболизм, укрепляет иммунитет, служит профилактикой обострений заболевания.
- Тракция. Процедура вытяжения позвоночника увеличивает межпозвоночное пространство до оптимальных значений, исправляет нарушения строения спинного хребта.
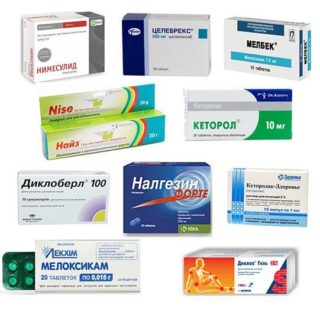
Лекарства для снижения уровня боли, лечения острого хондроза:
- противовоспалительные: Ибупрофен, Нурофен, Пантогематоген, Реоприн;
- спазмолитики: Баклофен, Дротаверин, Миоластан, Сирдалуд;
- антиоксиданты: витамины С (аскорбиновая кислота), Е (токоферола ацетат), N (кислота тиоктовая);
- средства для улучшения кровообращения: Актовегин, Теоникол, витамины группы В;
- препараты для регенерации хрящевой ткани: Афлутоп, Диацерин, гиалуроновая кислота.
Медикаменты прописываются в виде уколов, кремов и мазей для местного применения, таблеток для перорального приема. Снимать острые состояния возможно средствами для блокады нервных окончаний.
В случае возникновения боли в любой части позвоночника не рекомендуется заниматься лечением в домашних условиях с помощью народных средств. Нужно обратиться за помощью к неврологу. Он поставит точный диагноз, снимет болевой синдром и посоветует, как лучше лечиться.